La costante della tubercolosi (TBC)
I contesti di guerra sono, da sempre, un terreno di coltura per la diffusione delle malattie infettive. La carenza di assistenza medica, l’interruzione della sorveglianza epidemiologica, le condizioni di vita e la convivenza forzata degli sfollati, favoriscono lo spostamento dei patogeni, l’esposizione a possibili vettori e quindi il contagio.
In Ucraina alla pesante situazione bellica nella primavera del 2022, si aggiunge un basso tasso vaccinale che ha assunto maggiore valenza negativa dopo la segnalazione di un caso di Poliomielite nell’ottobre del 2021.
Il basso indice vaccinale che accomuna l’est Europa, rappresenta un elemento di criticità in un contesto, oltre quello bellico, caratterizzato da una alta prevalenza di HIV e TBC, un rischio infettivo aumentato anche per per l’alta prevalenza di pazienti con TBC multi-resistente ai farmaci.

La Drug-resitant tubercolosis
Da circa vent’anni è in corso, in Ucraina, un’epidemia di tubercolosi complicata dalla resistenza del patogeno ai farmaci. Sebbene il tasso di incidenza sia diminuito negli ultimi 15 anni, passando da 127 casi ogni 100mila abitanti nel 2005, a 42,2 casi ogni 100mila abitanti nel 2020, la prevalenza continua ad essere alta e le situazioni di guerra non sembra poter migliorare il quadro sanitario.
La DR-TB, ovvero la cosiddetta “Drug-resitant tubercolosis” prevede l’ospedalizzazione dei pazienti e un trattamento farmacologico particolarmente lungo, accompagnato da un sostegno psicologico per gli importanti effetti collaterali e per migliorare la compliance farmacologica. L’OMS stima che in Ucraina il 29% dei nuovi casi nel 2018 e il 46% dei pazienti già trattati, presentano una DR-TB. Lo stesso Anthony Fauci, balzato alle cronache nel corso della pandemia di Sars-CoV-2, ha affermato che la guerra in Ucraina potrebbe essere “devastante” per il controllo della tubercolosi nell’Europa orientale.
L’introduzione della Bedaquilina e del Delamanid hanno ridotto gli effetti collaterali, ma la multi-resistenza ai farmaci (MDR/RR-TB, multidrug-resistant TB or rifampicin-resitant TB) rischia di complicarsi in un contesto di guerra dove l’accesso alle terapie è ridotto o del tutto assente. Dal documento congiunto ECDC e OMS sappiamo, già dal 2019, che l’83% dei casi incidenti di tubercolosi nel Vecchio Continente si sono verificati nell’Europa orientale. La Russia e l’Ucraina sono tra i Paesi con un numero assoluto particolarmente elevato: 86mila la prima, 37mila la seconda.
Il bacillo di Koch
L’agente causale della tubercolosi è un batterio che appartiene al gruppo dei Micobatteri complex, bacilli aerobi, immobili, asporigeni e acido-resistenti:
- Mycobacterium africanum
- Mycobacterium bovis
- Mycobacterium caprae
- Mycobacterium microti
- Mycobacterium pinnipedii
- Mycobacterium tuberculosis
Nel 97-99% dei casi di TBC il patogeno responsabile è il M. tuberculosis, storicamente conosciuto come “bacillo di Koch”. Il germe, come tutti i micobatteri, è un bacillo non sporigeno, aerobio obbligato, immobile e soprattutto intracellulare. Presenta inoltre due caratteristiche peculiari e molto importanti per la patogenesi:
- La parete cellulare è formata da diversi lipidi tra cui l’acido micolico, il WAX-D e il fattore cordale che contribuiscono alla resistenza del patogeno sia agli antibiotici, sia a condizioni sfavorevoli come l’interno dei macrofagi; costituendo un elemento chiave della sua patogenicità. Il M. tuberculosis è infatti in grado di bloccare la fusione del fagosoma con i lisosomi e trasforma le sostanze ossidanti che si formano nei macrofagi dall’ossido nitrico.
- Questa caratteristica biochimica della parete, rende il patogeno anche poco sensibile alla colorazione di Gram, ed è per questo che si utilizza per la diagnosi di TBC la colorazione di Ziehl-Neelsen (figura 2). È comunque considerato un batterio debolmente gram-positivo.
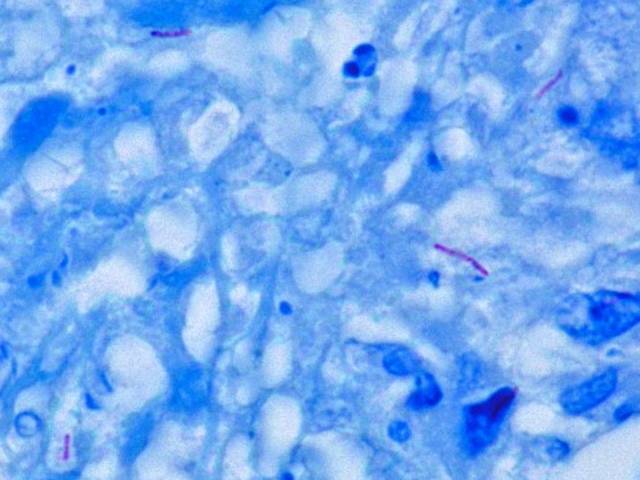
Contagio della TBC
Le piccole dimensioni del batterio facilitano la trasmissione aerea e quindi il contagio.
La tubercolosi è un’infezione che si trasmette da persona a persona attraverso i droplet da soggetti affetti da TBC polmonare o laringea. L’uomo è l’unico serbatoio naturale. Le ridotte dimensioni del germe, oltre a facilitarne la diffusione, presentano un risvolto patogenetico importante, per la facilità a raggiungere gli alveoli polmonari. Questa caratteristica rappresenta un aspetto chiave del contagio, congiuntamente alle seguenti variabili:
- Il soggetto deve avere una TBC attiva e non latente. Questi ultimi, infatti, non sono infettivi.
- Il paziente tubercolitico non deve essere in terapia.
- La carica batterica deve essere molto elevata.
- La poca igiene nel ricambio d’aria, la convivenza ravvicinata e la durata dell’esposizione facilitano il contagio.
I programmi di prevenzione rappresentano interventi di primaria importanza che si devono sviluppare mediante diagnosi veloci, un monitoraggio dei casi di TBC attiva, programmi educativi sulle modalità di trasmissione. Tuttavia, secondo l’OMS, due sono gli interventi per prevenire nuove infezioni:
- Trattamento delle forme latenti nei pazienti HIV e nei bambini fino a 5 anni in contatto con persone affette da TBC polmonare.
- Vaccinazione.
Sono proprio questi due aspetti che l’OMS considera chiave della prevenzione di TBC a costituire degli elementi critici nella realtà ucraina.
TBC attive e TBC latente
Un individuo esposto ad un’infezione primaria con l’agente causale della TBC, può sviluppare la malattia, ovvero la cosiddetta TBC attiva, oppure una forma quiescente andando a definire la TBC latente.
Il micobatterio una volta introdotto negli alveoli e nei bronchioli non scatena una immediata risposta immunitaria poiché non possiede esotossine e nemmeno endotossine. Se la risposta dell’ospite è carente e la virulenza del bacillo è importante, il germe si moltiplicherà all’interno dei macrofagi alveolari ed entro le 3-6 settimane la concentrazione batterica sarà in grado di provocare una risposta dell’immunità cellulare, clinicamente osservabile mediante il test cutaneo della tubercolina. Questa prova riveste particolare importanza diagnostica poiché, spesso, la radiografia al torace non mostra il complesso primario, ovvero la lesione ai tessuti del parenchima polmonare. L’intervento dei linfociti e dei neutrofili porta, infatti, alla formazione di un infiltrato cellulare e alla formazione di un granuloma coperto da una componente fibrotica calcificata (complesso di Ghon) che limita la diffusione del patogeno.
Clinica della TBC
Le manifestazioni cliniche sono sempre state limitate prevalentemente ai polmoni, ma con la comparsa dell’HIV le percentuali sono cambiate con un interessamento anche extra-polmonare. Questo è un aspetto critico per una realtà come quella Ucraina, dove l’HIV è un serio problema di salute pubblica. Inoltre la TBC extra-polmonare è di difficile diagnosi, non solo per la minore esperienza del personale medico, ma anche per la necessità di prove diagnostiche più invasive e non sempre accessibili ai pazienti.
Forme cliniche di TBC extra-polmonare:
- Addominale
- Genitale / urinaria
- Intestinale
- Linfoghiandolare superficiale
- Ossea
- Pericardica
- TBC del SNC
- TBC miliare o disseminata (infezione multiorgano in seguito ad una risposta immunitaria insufficiente).
Trattamento
Il 10% degli individui che contraggono l’infezione se non vengono trattati svilupperanno una TBC attiva e di questi il 50% nei primi due anni. Le probabilità di una TBC attiva sono naturalmente aumentate nei soggetti HIV+ e nei pazienti con silicosi, con diabete o in trattamento con immunosoppressivi.
Il vero problema è rappresentato dalla resistenza ai farmaci di prima scelta che è molto elevata e interessa la rifampicina, l’isoniazide, la pirazinamide, la streptomicina e l’etambutolo. Da segnalare, in ogni modo, che la resistenza più diffusa è all’isoniazide seguita dalla rifampicina. L’aderenza alla terapia costituisce inoltre, nel caso della Drug-resitant tubercolosis, una variabile di primaria importanza e che rende l’intervento psicologico di importanza clinica ma difficilmente applicabile in un contesto di guerra.
Fonti:
- https://www.who.int/publications/i/item/9789240037021
- https://wwwnc.cdc.gov/eid/article/13/11/06-1093_article
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4365104/
- https://www.telegraph.co.uk/global-health/science-and-disease/war-ukraine-could-lead-devastating-tuberculosis-problem-warns/
- https://reliefweb.int/sites/reliefweb.int/files/resources/ukraine-phsa-shortform-030322.pdf
Crediti immagini:
- Figura 1: autore Alessandro Pejrano, 1997.
- Figura 2: https://es.wikipedia.org/wiki/Tuberculosis#/media/Archivo:Mycobacterium_tuberculosis_Ziehl-Neelsen_stain_02.jpg