Caratteristiche
La tubercolosi (TBC) è una malattia infettiva, cronica e progressiva causata nell’uomo principalmente da Mycobacterium tuberculosis. La TBC colpisce maggiormente il distretto polmonare e spesso è caratterizzata da una fase di latenza che segue l’infezione primaria. Queste caratteristiche, associate ad una strategia di prevenzione ad oggi non molto efficiente ed a problemi di resistenza ai farmaci, la rendono ancora una delle malattie infettive più letali.
Eziologia e patogenesi
Mycobacterium tuberculosis (Fig. 1) è un batterio appartenente alla famiglia delle Mycobacteriacee, bacilli aerobi obbligati, non sporigeni, immobili, delle dimensioni di 0,2-0,6 x 1-10 µm. In base al grado di patogenicità, questo genere viene diviso in due gruppi:
Il primo gruppo, Mycobacterium tuberculosis complex, è caratterizzato dalle specie che sono in grado di causare malattia nell’animale e da crescita lenta:
- Mycobacterium tuberculosis: in grado di colpire l’uomo.
- Mycobacterium bovis: responsabile dell’infezione bovina ma che può trasmettersi all’uomo per via alimentare.
- Mycobacterium africanum: ceppo maggiormente isolato in Africa, con caratteristiche biochimiche differenti dal Mycobacterium tuberculosis ma stesso profilo patogenetico.
Il secondo gruppo invece è caratterizzato da specie opportunistiche, a crescita veloce di cui fa parte ad esempio Mycobacterium smegmatis.

Credits to: [ http://textbookofbacteriology.net/tuberculosis.html]
Una peculiarità di Mycobacterium tuberculosis risiede nella struttura della sua parete cellulare. Essa infatti è caratterizzata da una stratificata interconnessione tra polimeri di acidi micolici, peptidoglicano ed arabinogalattani che rendono questo microrganismo idrofobico. Questa peculiarità conferisce ai micobatteri una caratteristica importante per la loro identificazione in vitro: l’acido-resistenza. Essi infatti sfuggono alla canonica colorazione e classificazione di Gram poiché i reagenti non riescono ad oltrepassare la barriera impermeabile della loro parete, prediligendo invece una particolare colorazione a base di fucsina ed acido fenico: Ziehl-Neelsen.
Meccanismo patogenetico
Il bacillo si trasmette principalmente per via aerea, tramite goccioline di flugge, da un soggetto infetto ad uno sano. Una volta raggiunto l’individuo, il bacillo riesce ad attraversare le barriere di difesa delle vie respiratorie sino alle diramazioni bronchiali più periferiche, solitamente negli spazi del lobo medio o dei lobi inferiori.
Una volta raggiunta la sede polmonare, in particolare gli alveoli, il micobatterio viene a contatto con le cellule immunitarie residenti quali cellule dendritiche, neutrofili e macrofagi alveolari. Proprio quest’ultimi riconoscono la presenza dell’agente patogeno tramite recettori di membrana PPRs e ne determinano la fagocitosi. Nel 70% dei casi (Fig.2), questa risposta è sufficiente a determinare l’eradicazione dell’agente patogeno. Nel 30% invece, il bacillo riesce a sopravvivere all’interno del macrofago ostacolandone l’attività fagocitaria, replicando e determinando un’infezione vera e propria con un decorso che può differire in 3 fasi:
- Tubercolosi primaria
Di questo 30% (Fig.2), il 5% dei soggetti sviluppa una malattia acuta. In questa condizione, i macrofagi alveolari non riescono ad ostacolare l’attività microbica dell’agente patogeno e tramite la produzione di citochine specifiche quali IFN-γ, TNF-α, IL-2, IL-6, IL-12, IL-18, IL-23, in sinergia con l’azione delle cellule presentanti l’antigene (APC), richiamano rinforzi, i linfociti T, nel sito di infezione.
Per evitare che il bacillo possa disseminarsi a livello sistemico, la risposta cellulo-mediata, non essendo in grado di eliminarlo, tende a confinare il batterio a livello polmonare in strutture definite tubercoli. Al centro dei tubercoli è presente il bacillo, contornato da una necrosi caseosa, circondata a sua volta da cellule di Langhans (cellule grandi multinucleate), attorniate da linfociti T e plasmacellule, il tutto racchiuso da uno strato di tessuto fibroso. All’interno di questo granuloma, il bacillo può restar vivo e nel 95% dei casi rimane confinato senza dare sintomatologie particolari per tutta la vita del paziente, entrando nella sotto descritta fase 2.
2. Tubercolosi latente
Nella maggior parte dei casi, può accadere che la tubercolosi primaria risulti asintomatica entrando in una fase di latenza. L’infezione latente si verifica dopo la maggior parte delle infezioni primarie. Nel 95% dei casi (Fig.2), dopo circa 3 settimane di diffusione incontrollata, il sistema immunitario controlla la replicazione batterica, solitamente prima che si sviluppino sintomatologie. Si instaura un equilibrio tra sistema immunitario ed agente patogeno che può essere destabilizzato nel corso del tempo da diversi fattori quali:
- Età del soggetto
- Coinfezioni (es: HIV)
- Comorbidità (es: diabete, malattie renali, tumori)
- Immunodepressione
In tutte queste occasioni, nel 5-10% dei casi si può avere una riattivazione della malattia che può quindi condurre il paziente ad una fase acuta (1) e nei casi più gravi, alla fase 3.
3. Tubercolosi miliare ed extrapolmonare
Nel 50-80% di coloro che sviluppano malattia attiva, la tubercolosi si può riattivare entro 2 anni. La riattivazione può avvenire anche decenni più tardi o non avvenire mai. Il bacillo riesce a fuoriuscire dalla struttura tubercolare determinando lesioni cavitarie ed a quel punto ogni organo inizialmente raggiunto per via ematogena, linfatica può essere un sito di riattivazione. I soggetti più a rischio sono:
- Bambini < 4 anni
- Anziani
- Persone immunocompromesse
Anche se gli apici polmonari rappresentano il sito più frequente, probabilmente per la presenza di una maggiore tensione di ossigeno, la disseminazione del batterio a livello sistemico può determinare: Tubercolosi genitourinaria, linfadenite tubercolare, tubercolosi cutanea, gastrointestinale, delle ossa e delle articolazioni, meningite tubercolare, peritonite tubercolare, ecc. Comportando via via un quadro clinico sempre più grave nel paziente affetto che può condurre al decesso.

Credit to [https://slideplayer.it/slide/929210/]
Segni e sintomi
La sintomatologia di questa malattia infettiva va di pari passo con le fasi patogenetiche suddette.
Nella tubercolosi polmonare attiva moderata o grave, i pazienti possono non avere sintomi o presentare sintomatologia lieve come:
- sensazione di malessere;
- inappetenza;
- anoressia;
- perdita di peso;
- astenia.
Questi sintomi poi, in base al decorso, possono progredire gradualmente nell’arco di diverse settimane diventando più specifici e facilitando la diagnosi con:
- Tosse: sintomo più frequente. Inizialmente può essere scarsamente produttiva può tendere al peggioramento con la progressione della malattia;
- L’emottisi: solo nella tubercolosi cavitaria che si verifica quando vi è danneggiamento dei granulomi sulla parete dei vasi sanguigni;
- Febbricola: frequente, ma non osservata in tutti i casi conclamati;
- Sudorazioni notturne profuse;
- Dispnea: può derivare da interessamento parenchimale del polmone, da pneumotorace spontaneo, oppure da una pleurite tubercolare con versamento pleurico.
I segni peculiari della malattia attiva possono essere:
- Presenza di tubercoli singoli o confluenti macroscopicamente apprezzabili;
- Polmonite caseosa;
- Bronco-polmonite;
- Lesioni polmonari di tipo necrotico granulomatoso con aspetto caseoso.
La tubercolosi miliare ed extrapolmonare invece presenta sintomatologia e segni che differiscono in base agli organi che vengono colpiti. Nella maggior parte dei casi a causa della rottura di una grande lesione tubercolare nello spazio pleurico si può verificare empiema con o senza fistola broncopleurica associato a volte a pneumotorace. Nella meningite tubercolare, uno dei risvolti peggiori, ad esempio, il paziente può presentare:
- Segni neurologici focali;
- Sonnolenza;
- Coma.
Trasmissione
La via di trasmissione più conosciuta ed effettivamente quella più diffusa tra gli uomini è quella aerea. L’inalazione di goccioline di droplet contententi il bacillo espulse da un soggetto malato tramite fonazione, tosse sono in grado di infettare il soggetto sano. Importante però è sottolineare come un soggetto può trasmettere la TBC solo nella fase di malattia attiva e non nella fase latente.
Epidemiologia
Facendo riferimento al “Global tubercolosis Report 2018”, il WHO stima circa 10 milioni di nuovi casi avvenuti nel 2019 con una maggior incidenza nel sud-est asiatico (44%), Africa (25%) e Pacifico Occidentale (17%). Per quanto la tendenza del tasso di infezione e della mortalità siano (circa 2 milioni di morti ogni anno nel mondo) in diminuzione ormai da discreti anni, stime derivanti da studi di sorveglianza sulla positività al test cutaneo determinano che circa un quarto della popolazione mondiale sia infetto.
La situazione In Italia
Nel 2019, il WHO ha definito l’Italia una nazione a bassa incidenza di TBC. ll tasso d’incidenza annuale infatti è diminuito in media del 4,7% all’anno sia nel periodo 2008-2017 che tra il 2013 e il 2017. Ciò fa si che l’Italia e la Regione europea siano al primo posto (tra le Regioni Oms), per velocità di diminuzione dell’incidenza. Dal 2012 al 2016 in Italia il tasso di notifica di TBC è diminuito in media del 1,8% per anno.
Un dettaglio rilevante è che sono stati notificati anche 66 casi di TBC multiresistente. Non dobbiamo quindi abbassare la guardia, in quanto fasi di recrudescenza possono facilmente verificarsi, a causa dell’aumentare di casi di HIV, scarsa igiene e casi di tubercolosi multiresistente difficili da trattare.
Diagnosi
Al contrario di quanto si possa credere, la complessità patogenetica della TBC la rende non sempre semplice da determinare in un soggetto. Anche la diagnosi infatti segue le varie fasi della malattia:
- Tubercolosi primaria attiva
In caso di TBC polmonare attiva, solitamente si effettua:
- RX toracico: in grado di visualizzare l’eventuale presenza di polmonite, lesioni e tubercoli (Fig. 3).
- Esame dell’espettorato: il campione del paziente viene utilizzato per l’esame microscopico tendente ad identificare la presenza di bacilli acido resistenti.
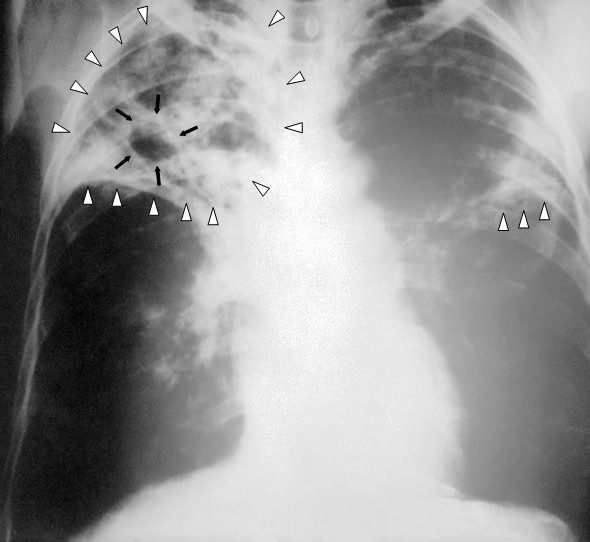
Credits to [https://it.wikipedia.org/wiki/Tubercolosi#/media/File:Tuberculosis-x-ray-1.jpg]
2. Tubercolosi latente
In questo caso, le modalità più semplici per la diagnosi sono:
- Test cutaneo alla tubercolina: (Mantoux o DPP), positivo sia nella fase latente che attiva, caratterizzato da un’iniezione intradermica a livello dell’avanbraccio determinante in un soggetto sensibile, venuto a contatto con il bacillo, una reazione cutanea. In base alla grandezza del ponfo nel sito di iniezione si avrà un risultato positivo o negativo.
- Test di rilascio dell’interferon-gamma: esame in vitro basato sul rilascio di interferon-gamma da parte di linfociti esposti ad antigeni tubercolosi-specifici. Maggiormente sensibile e specifico rispetto al cutaneo.
Solitamente dopo questi due esami il paziente è comunque sottoposto ad RX toracico per l’eventuale rilevazione di segni della patologia.
Test strumentali e di laboratorio
Una volta prelevato il campione dell’espettorato del paziente ed individuati i bacilli all’esame microscopico, per ottenere una conferma di diagnosi, il campione deve essere utilizzato per:
- Esame colturale: i batteri vengono fatti crescere nel loro idoneo terreno di coltura, questo fa si che possano essere isolati e successivamente utilizzati per test di farmaco-resistenza e genotipizzazione (Fig. 4).

Credits to [https://en.wikipedia.org/wiki/Mycobacterium_tuberculosis]
- Antibiogramma: Esame fondamentale da un punto di vista terapeutico in quanto individua eventuali farmaco-resistenze di cui il bacillo isolato dal paziente può essere caratterizzato.
- Amplificazione degli acidi nucleici: A causa della lenta crescita del batterio, per accorciare i tempi diagnostici, quando possibile, vengono effettuati test di amplificazione, soprattutto RT-PCR, come conferma di diagnosi. Questa tecnica viene anche molto utilizzata per identificare eventuale presenza di geni coinvolti nelle reazioni di farmaco resistenza.
Terapia
La terapia del paziente affetto si divide in due fasi, una intensiva e una di continuazione o mantenimento.
Parliamo di terapie molto lunghe che richiedono almeno 6 – 9 mesi di trattamento proprio per evitare che si instaurino fenomeni di resistenza.
- Fase intensiva : prevede la somministrazione simultanea di 4 antibiotici: Isoniazide, Rifampicina, Etambutolo e Pirazinamide. Alla fine di questo periodo il soggetto viene sottoposto ad ulteriori esami al fine di stabilire:
- Presenza o assenza di resistenza ai farmaci;
- Presenza o assenza di lesioni cavitarie alla radiografia del torace;
- Positività colturale dopo i due mesi di trattamento.
2. Fase di continuazione : un’ulteriore fase di mantenimento della durata di 4 mesi è raccomandata per la maggior parte dei pazienti. Se il soggetto è affetto da deficit immunitari o mostra colture positive a M. tubercolosis al secondo mese o al termine del trattamento intensivo, sono consigliati ulteriori 7 mesi di terapia. Il regime terapeutico verrà modificato in termini di antibiotici e durata in base alla clinica e ai rilievi strumentali e di laboratorio.
Nel caso di ceppi multiresistenti, questi spesso presentano resistenza a rifampicina ed isoniazide. In questi casi al soggetto vengono somministrati altri antibiotici di seconda linea con attività anti TBC come streptomicina, kanamicina o alcuni fluorochinoloni. Nel caso però di tubercolosi a multi-resistenza estesa, questa estende il profilo di resistenza anche ai fluorochinoloni e ad almeno un farmaco iniettabile (come streptomicina). Grazie alla ricerca scientifica esistono ad oggi farmaci in grado di essere utilizzati anche contro questi ceppi apparentemente invincibili, questi sono ad esempio bedaquilina, delamanid e sutezolid. Tuttavia, il successo nella battaglia contro la TBC continuerà a dipendere soprattutto da una diagnosi precoce, terapia adeguata e cucita su ogni paziente e da una forte prevenzione.
Prevenzione
Da più di 80 anni l’unico vaccino antitubercolare esistente è un vaccino costituito da Mycobacterium bovis vivo attenuato. il BCG (bacillo di Calmette-Guerin), è molto utilizzato ad oggi soprattutto nelle zone ad alta incidenza in quanto la sua copertura purtroppo è solo del 50%, un dato non abbastanza efficace sia da un punto di vista preventivo che di immunizzazione. Il vaccino è raccomandato soprattutto alle persone suscettibili di sviluppare una tubercolosi disseminata. I casi più a rischio sono ad esempio neonati o lattanti di meno di 12 mesi i cui genitori provengono da regioni ad elevata prevalenza, che vivono in queste zone o e che potrebbero farvi ritorno definitivamente prima di aver compiuto due anni.
Uno sguardo al futuro
Studi sullo sviluppo di nuovi vaccini più potenti sono attualmente in atto. I riflettori sono puntati su studi di vaccini a subunità e a DNA preparati con gli antigeni 85A e 85B e con le proteine di fusione ESAT6-85B e su migliori meccanismi di veicolazioni del vaccino, come l’utilizzo di nanoparticelle in grado di generare una più forte risposta immunitaria o che possano servire anche da un punto di vista terapeutico per andare a scovare ed uccidere il bacillo all’interno delle strutture tubercolari.
La via è decisamente tortuosa, in quanto per ora si è rilevato molto complicato trovare un vaccino più efficace del BCG, ma rivisitando un vecchio detto: è proprio quando il gioco si fa duro che la ricerca scientifica inizia a giocare (e speriamo a vincere).
Ilaria Bellini
Fonti
- http://old.iss.it/vira/index.php?lang=1&id=82&tipo=11
- “Mycobacterium Tuberculosis and Interactions with the Host Immune System: Opportunities for Nanoparticle Based Immunotherapeutics and Vaccines”. Raymonde B. Bekale et al. 2019.
- httpswww.msdmanuals.comit-itprofessionalemalattie-infettivemicobatteritubercolosi-extrapolmonare
- https://www.msdmanuals.com/it-it/professionale/malattie-infettive/micobatteri/tubercolosi
- Global tuberculosis report 2020: https://apps.who.int/iris/bitstream/handle/10665/336069/9789240013131-eng.pdf?ua=1
- https://www.epicentro.iss.it/tubercolosi/
- https://www.cdc.gov/tb/
- “The humoral immune response to BCG vaccination”. Rachel Tanner et al. 2019.
I commenti sono chiusi.