Caratteristiche
Una volta considerato un saprofita innocuo, ossia un organismo che si nutre di materia organica morta o in decomposizione, Serratia marcescens è ora riconosciuto come un importante patogeno opportunista. Si tratta di un batterio Gram-negativo, implicato in una vasta gamma di infezioni nosocomiali, sia in pazienti adulti che pediatrici.
La sua scoperta risale al 1819, quando Bartolomeo Bizio, decise di battezzare il genere Serratia in onore del fisico fiorentino Serafino Serrati. Mentre, il nome della specie, marcescens, è relativo al fatto che il batterio, dopo aver prodotto un pigmento rosso intenso (la prodigiosina), marcisce velocemente in una massa fluida mucillaginosa.
Proprio a causa del suo caratteristico color rosso, S.marcescens fu usato per la prima volta nel 1906 come marker per l’identificazione dell’attività batterica o la trasmissione. La produzione della prodigiosina, non è presente in tutti i ceppi, ma in quelli in cui è presente può somigliare al sangue. Per questo motivo e per il fatto che S. marcescens cresce di solito su pane e ostie conservate in luoghi umidi, gli scienziati hanno suggerito che i vari miracoli (come la storia del miracolo di Bolsena), siano dovuti ad una contaminazione causata da questo batterio.
Fu solo negli anni ’50 che il governo degli Stati Uniti sperimentò gli effetti dannosi del batterio. Nel famoso “Operation Sea Spray”, in un tentativo di studiare la trasmissione delle infezioni attraverso le correnti d’aria, l’esercito americano riempì dei palloncini con S. marcescens facendoli esplodere sopra San Francisco. La conseguenza fù un incremento dei casi di polmonite ed infezioni del tratto urinario nella zona di San Francisco.
Filogenesi
| Dominio | Prokaryota |
| Regno | Bacteria |
| Phylum | Proteobacteria |
| Classe | Gammaproteobacteria |
| Ordine | Enterobacteriales |
| Famiglia | Yersiniaceae |
| Genere | Serratia |
| Specie | Serratia marcescens |
Morfologia delle colonie
Le colonie hanno un diametro da 1 a 3 mm, sono circolari e possono essere sia lucide che opache. Il colore può variare a seconda della temperatura d’incubazione. La temperatura ottimale di S. marcescens è di 37°C, tuttavia la prodigiosina è prodotta solo a temperature inferiori ai 30°C. Per questo motivo, le colonie possono essere bianche, rosa o rosse.


Morfologia microscopica
Dal punto di vista microscopico, S. marcescens è un batterio Gram-negativo a forma bastoncellare di 0,5-0,8 x 0,9-2,0 mm. Alcuni ceppi sono capsulati e sono capaci di muoversi grazie ad un flagello peritrico. Non è stata identificata la formazione di spore.
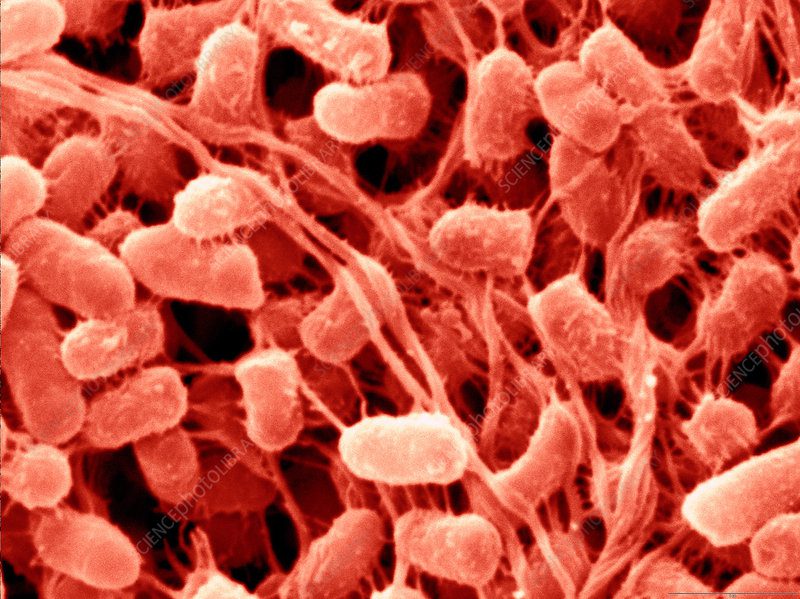
Patogenesi
S. marcescens è implicato in una vasta gamma di infezioni gravi tra cui polmonite, infezione del tratto respiratorio inferiore, del tratto urinario, del flusso sanguigno, delle ferite e meningite. Inoltre, può causare infezione oculare con elevata incidenza nella cheratite correlata alle lenti a contatto.
Nel corso degli anni, l’infezione da S. marcescens è stata attribuita a una varietà di fonti. Focolai di microbi sono stati rintracciati in apparecchiature mediche, farmaci contaminati, fonti ambientali come le unità di condizionamento dell’aria, bacini di raccolta delle urine, distributori di sapone liquido e persino acqua del rubinetto.
Il tratto intestinale è il sito predominante di colonizzazione del batterio, come nel caso della maggior parte dei membri della famiglia delle Enterobacteriaceae. Una volta che l’infezione è stata stabilita, il microorganismo si sposta in più siti, tra cui naso e gola, che rappresentano i siti più comuni di infezione nel 59% e 31% dei casi, rispettivamente.
Indipendentemente dalla fonte di contagio, si ritiene che la diffusione di S. marcescens sia rappresentata dalla trasmissione corpo a corpo da parte del personale ospedaliero.
In quanto microrganismo opportunista, il batterio era tradizionalmente associato a bassa patogenicità intrinseca. Il motivo di questa assunzione deriva dal fatto che in S. marcescens non si sono mai osservati prodotti extracellulari come DNasi, chitinasi, lecitinasi, lipasi, gelatinasi e siderofori virulenti. Tuttavia, alcuni studi, indicano che questo batterio può produrre fattori invasivi. Quasi tutti i ceppi secernono un’emolisina che forma pori, chiamata ShlA, che è associata alla citotossicità cellulare e al rilascio di mediatori infiammatori. Si ritiene che questa citotossina aiuti nella penetrazione dei tessuti e possa essere collegata all’espressione di un ampio percorso patogeno invasivo dell’ospite che coinvolge il quorum sensing del batterio. Gli isolati di S. marcescens hanno anche dimostrato di mettere in atto meccanismo di segnalazione cellulare coinvolti nella produzione di biofilm.
Metodi di identificazione
L’infezione da Serratia non può essere distinta da altri agenti patogeni che causano sindromi infettive simili sulla base di soli segni e sintomi. Pertanto, la diagnosi di infezione è confermata dall’identificazione dell’organismo sulla coltura del campione clinico (sangue, espettorato, urina).
Fenotipicamente Serratia è uno dei generi più facilmente riconoscibili all’interno della famiglia delle Enterobacteriaceae. Tradizionalmente, è stato identificato utilizzando il sistema di identificazione microbica fenotipica Analytical Profile Index (API) 20E (bio-Merieux). Con la diffusa introduzione di sistemi di identificazione automatizzata, l’identificazione in laboratorio di Serratia viene ora eseguita abitualmente utilizzando sistemi come Vitek 2 (bio-Merieux), Microscan Walk-Away (Dade-Behring, Siemens) o BD Phoenix (BD Diagnostics, Sparks). Più recentemente, l’identificazione a livello di specie degli isolati di Serratia è stata raggiunta con successo utilizzando sistemi di identificazione rapida e automatizzata MALDI-TOF MS (spettrometria di massa a tempo di volo). In alcuni casi, il sequenziamento del gene dell’rRNA 16S può essere necessario per determinare definitivamente l’identità se clinicamente indicato, ma i dettagli della specie non sono generalmente necessari per prendere decisioni terapeutiche.
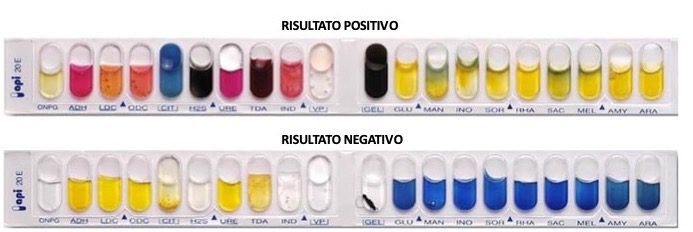
Terapia
S. marcescens rappresenta la “S” negli organismi chiamati “SPACE”.
Gli organismi “SPACE” sono un gruppo di batteri che ospitano all’interno del loro genoma, geni (ad esempio ampC) che, se espressi, possono causare la produzione di enzimi beta-lattamasi che distruggono gli antibiotici. I microrganismi che fanno parte di questo gruppo sono: Serratia, Pseudomonas, Acinetobacter, Citrobacter ed Enterobacter. L’esposizione agli antibiotici può far sì che questi organismi esprimano il gene ampC, il che a sua volta rende l’organismo multiresistente e difficile da combattere.
Queste caratteristiche rendono S. marcescens notevole nel mondo della resistenza agli antibiotici. Oltre alla resistenza cromosomica, ha anche la capacità di acquisire meccanismi di resistenza da altri batteri ed è intrinsecamente resistente alla penicillina G, alla clindamicina, ai macroclimi, ai glicopeptidi, al linezolid e alla rifampicina. La maggior parte degli isolati di S. marcescens sono anche resistenti alle aminopenicilline, alle cefalosporine a spettro ristretto, alle cefaliche, alla nitrofurantoina e alla colistina. Non esiste un antibiotico che sia considerato standard per le infezioni causate da S. marcescens.
Detto questo, le specie di Serratia sono generalmente trattate dai seguenti antibiotici: fluorochinoni, aminoglicosidi, trimetoprim-sulfametossazolo, piperacillina-tazobactam, cefalosporine di terza e quarta generazione, aztreonam e carbapenemi.
La scelta degli antibiotici, così come la durata della terapia, dipende dal sito di infezione e dalla capacità del farmaco scelto di penetrare nelle aree infette, dai risultati dei test di suscettibilità e dalla probabilità di andare incontro a resistenza antibiotica durante un trattamento.
Federica Angius