Streptococcus agalactiae è un batterio abitante del microbiota umano (l’insieme dei microorganismi presenti nell’organismo); infatti è presente nel tratto gastrointestinale, rettale ed uro-genitale di circa il 30% degli individui sani, sia di sesso femminile che maschile. Tuttavia, in determinate situazioni, il microorganismo in questione può trasformarsi da semplice ed innocuo commensale ad opportunista patogeno, in grado di dare origine ad infezioni anche gravi. I soggetti più a rischio sono le donne in gravidanza, i neonati e gli over 65, dato il calo delle difese immunitarie che si può verificare per vari motivi.
Caratteristiche dello Streptococcus agalactiae
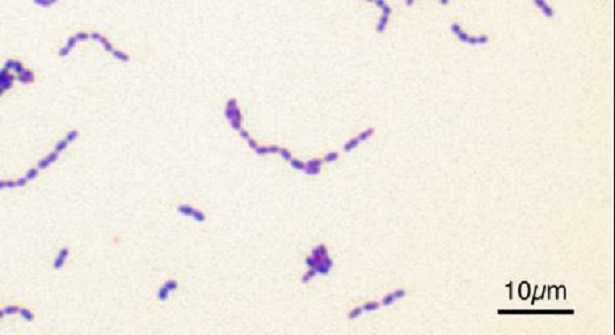
Lo Streptococcus agalactiae (Fig.1) è un diplococco Gram-positivo, aerobio facoltativo ma con predilezione per la condizione di anaerobiosi. Sulla base della classificazione di Lancefield, viene identificato come streptococco beta-emolitico del gruppo B, così chiamato per la sua capacità di provocare la completa distruzione dei globuli rossi in terreni di coltura agar-sangue; ne sono stati identificati ben dieci differenti sierotipi di questa specie, che sono così denominati: Ia, Ib, Ia/c, II, III, IV, V, Vi, VII, VIII.
Il sierotipo III, in particolare, sembra essere il maggiore responsabile delle infezioni neonatali che provocano meningite. La trasmissione tra individui adulti dello Streptococcus agalactiae non è molto comune e non è ben documentata, di conseguenza non sono noti i meccanismi con cui avviene. Tuttavia, è verosimile che il batterio si possa trasmettere con rapporti sessuali non protetti e la presenza di infezione vaginale a ridosso del parto, è considerata un fattore di rischio per infezione amniotica ed endometrite post-partum.
Filogenesi
| Dominio | Prokaryota |
|---|---|
| Regno | Bacteria |
| Phylum | Firmicutes |
| Classe | Bacilli |
| Ordine | Lactobacillales |
| Famiglia | Streptococcaceae |
| Genere | Streptococcus |
| Specie | S. agalactiae |
Morfologia delle colonie
Gli streptococchi solitamente sono coltivati su agar-sangue consentendo, così, il rilevamento della B-emolisi. Dopo un incubazione a 37 °C per 48 ore, si può osservare la presenza di colonie tipiche di Streptococcus agalactiae: colonie rotonde di dimensioni variabili, rosa o rosa-magenta o magenta, di dimensioni pari a 3-4 mm (Fig.2).

Patogenesi: Streptococcus agalactiae sintomi
Le infezioni sostenute da Streptococcus agalactiae possono manifestarsi in diversi distretti dell’organismo, quindi i sintomi e i segni sono molto eterogenei; questi sono strettamente legati all’invasività dell’infezione. Infatti, una delle presentazioni cliniche più comuni negli adulti (escluse le donne in gravidanza) con infezione invasiva è la batteriemia, cioè la presenza di batteri nel sangue.
Tra le manifestazioni cliniche delle forme invasive, inoltre, vi sono:
- endocardite
- meningite
Le forme non invasive, invece, si manifestano con:
- infezioni del tratto urinario, della pelle e dei tessuti molli, del tratto respiratorio superiore e polmonite.
Nelle donne in gravidanza, l’infezione si manifesta anche con:
- endometrite post-parto
- amnionite
- batteriemia
Nei neonati si possono avere due tipi di infezione.
Nel caso di infezione precoce, la maggior parte dei neonati mostra i primi disturbi già entro 12 ore dalla nascita:
- Scarsa risposta agli stimoli/letargia
- Irritabilità
- Frequenza cardiaca troppo bassa o troppo alta
- Frequenza respiratoria troppo alta o troppo bassa
- Temperatura alterata (alta o bassa)
L’infezione tardiva (tra il 7° e il 90° giorno di vita) si associa spesso a meningiti, con possibili danni neurologici permanenti. Spesso i sintomi iniziali sono rappresentati da febbre e difficoltà nell’alimentarsi; le convulsioni sono raramente presenti nella fase iniziale, mentre successivamente possono manifestarsi in circa la metà dei casi.
Metodi di identificazione per lo Streptococcus agalactiae
Per la diagnosi e l’identificazione è ideale isolare il microrganismo da campioni come sangue, liquido cerebrospinale, espettorato, perdite vaginali, urina; cresce, come detto, su agar-sangue. La rilevazione di antigeni capsulari nei diversi campioni e nelle colture pure sono possibili con il metodo di agglutinazione al lattice, utilizzando antisieri specifici.
Streptococco agalactiae terapia
Il trattamento delle infezioni da Streptococcus agalactiae prevede la somministrazione di farmaci antibiotici. I più impiegati sono i macrolidi come l’azitromicina, la claritromicina e l’eritromicina. Nei neonati il trattamento prevede la somministrazione endovenosa di antibiotici, quello più utilizzato è la penicillina.
Nelle donne positive al tampone che effettuino un parto naturale (il cesareo impedisce quasi nella totalità dei casi il contagio del neonato), la terapia antibiotica va fatta durante il parto. Essa, è bene precisare, ha lo scopo di fare da “scudo” di protezione per il bambino. Si riduce così il rischio di malattia del neonato, portandola a circa un caso su 3.000.
Nelle gestanti la prevenzione consiste nell’effettuare un tampone vaginale e rettale tra le 35 e le 37 settimane di gravidanza. Nel caso il tampone risulti positivo si applicano le misure precedentemente descritte.
Aspetti medico veterinari
Le mastiti sono diffuse in tutto il mondo e rappresentano una delle principali cause di perdita economica nell’allevamento della bovina da latte. Streptococcus agalactiae rappresenta il secondo, per frequenza, agente eziologico in grado di indurre mastiti catarrali contagiose; le forme cliniche sono diventante sempre meno frequenti e si presentano generalmente in forma lieve o moderata. Il controllo delle mastiti contagiose, si basa su alcuni punti chiave quali:
- una routine di mungitura corretta e igienica (Fig.3)
- separazione dei soggetti infetti
- terapia antibiotica in asciutta

Le perdite a carico degli allevamenti possono essere cosi suddivise:
Perdite dirette:
- riduzione produzione lattea
- calo della qualità del latte
- eliminazione del latte per infezione o per rispetto dei tempi di sospensione (in caso di terapia)
- riforma dei soggetti con infezione cronica/refrattari alla terapia e costi legati conseguente alla rimonta
- minore resa casearia
- mortalità (rara per i contagiosi)
Perdite indirette:
- spese routinarie anche per animali che non producono o producono meno
- calo della fertilità
- mancanti profitti futuri per riforma di un animale in lattazione
Significativo è, anche, impatto sulla qualità del latte:
- aumento delle cellule somatiche (deprezzamento del latte e interferenza con la caseificazione)
- riduzione della quantità di lattosio (5-20%); della caseina (6-18%); del grasso (5-12%); dei sali minerali (Ca, P e K).