Generalità
L’insulina è un ormone peptidico prodotto dalle beta cellule pancreatiche e svolge un’azione di fondamentale importanza per il nostro organismo. Esistono condizioni patologiche in cui vige una carenza relativa o assoluta di questo ormone, dove risulta necessaria una sua somministrazione tramite prodotti farmacologici. In particolare l’utilizzo di insulina trova impiego nel diabete, ad esempio in quello di tipo 1 (T1D) e in quello di tipo 2 (T2D).
Il diabete: generalità
Al fine di comprendere al meglio le motivazioni che conducono alla necessità di terapia insulinica, si parlerà brevemente del diabete. Il diabete è una patologia cronica del metabolismo che si caratterizza per gli elevati livelli di glucosio nel sangue. Le principali tipologie di diabete, già menzionate nel paragrafo precedente, sono T1D e T2D, ma ne esistono anche altre come ad esempio il diabete gestazionale (che insorge e tende a risolversi con la gravidanza) e il diabete monogenico.
La diagnosi di diabete mellito si pone principalmente andando a valutare quattro parametri. La misurazione dei primi tre deve essere confermata due volte:
- Riscontro di emoglobina glicata (HbA1c) >6.5%, oppure
- Glicemia a digiuno maggiore o uguale a 126mg/dl, oppure
- Glicemia a 2h dopo carico orale di 75g di glucosio pari o maggiore a 200mg/dl, oppure
- Una glicemia random maggiore o uguale a 200mg/dl in presenza di sintomi come poliuria, polidipsia.
I principali rischi collegati al diabete riguardano i vasi sanguigni con manifestazioni micro e macro-angiopatiche (e ciò si ripercuoterà su vari organi come reni e occhi) e neuropatie. Il diabete mellito costituisce inoltre un fattore che pone il paziente in una classe di rischio elevato per eventi cardiovascolari.
Indicazioni e controindicazioni terapeutiche
Le indicazioni terapeutiche come già menzionato si trovano nel trattamento del diabete. Per quanto riguarda il diabete di tipo 1, la causa che determina il deficit di insulina è la distruzione delle cellule beta pancreatiche mediata da processi autoimmunitari . In questo tipo di diabete la somministrazione insulinica è fondamentale e non può mai essere interrotta.
Il diabete di tipo 2 invece presenta una eziologia multipla con influenze ambientali (come ad esempio le abitudini alimentari) ma anche una predisposizione genetica. In questo caso l’utilizzo dell’insulina può non essere sempre necessario, essendo il suo un deficit relativo in un contesto sistemico che viene definito di resistenza insulinica. In questi casi il controllo della glicemia può essere raggiunto con altre classi di farmaci, anche orali. Con il procedere della malattia tuttavia, spesso si riscontra la necessità di somministrare insulina quando le cellule del pancreas non riescono a far fronte alle richieste metaboliche dell’organismo.
Meccanismo d’azione
Fisiologicamente l’insulina è prodotta dalle cellule beta pancreatiche, e la sua secrezione è regolata da vari attori. Il glucosio, gli aminoacidi e i corpi chetonici ne aumentano la secrezione. Azione analoga hanno le Incretine, ormoni prodotti nel tratto gastrointestinale.
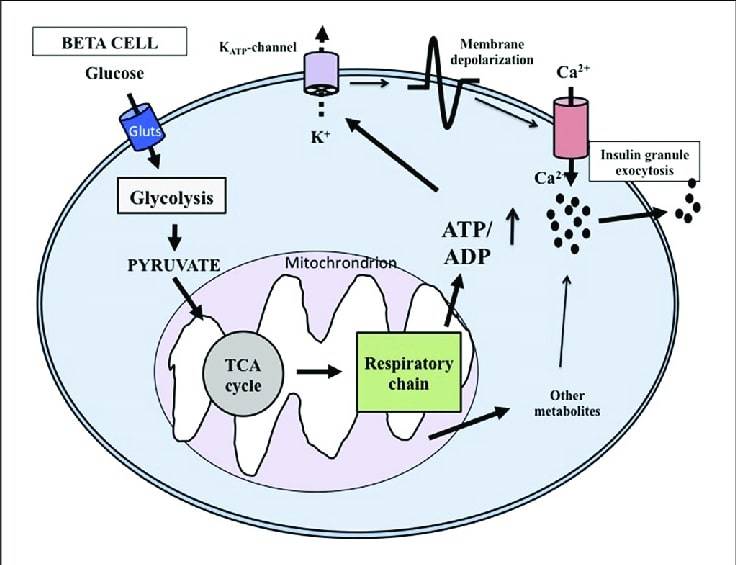
L’aumento del glucosio ematico (Fig.1) che si verifica in seguito ad un pasto ad esempio, determina un aumentato afflusso di glucosio nella cellula beta pancreatica attraverso il trasportatore GLUT2. Successivamente attraverso processi metabolici legati all’utilizzo del glucosio, aumenta a livello intracellulare l’ATP. Ciò determina una chiusura del canale KATP con conseguente depolarizzazione cellulare, ingresso di Calcio e conseguente fusione dei granuli di insulina con la membrana plasmatica.
L’azione metabolica dell’insulina è ipoglicemizzante ed anabolizzante. Agisce sul metabolismo dei glucidi favorendo l’ingresso del glucosio in vari tessuti, la glicogenosintesi ed inibendo la gluconeogenesi e la glicogenolisi. Sul versante proteico stimola la sintesi proteica; su quello lipidico stimola la sintesi di trigliceridi e riduce la beta ossidazione degli acidi grassi.
Principi attivi e farmacocinetica
Bisogna tenere presente che il controllo glicemico non costituisce l’unico punto focale della terapia del diabete. Risulta infatti di fondamentale importanza anche il controllo della pressione arteriosa e delle dislipidemie.
Per tornare all’insulina, possiamo distinguerla in insulina limpida o torbida. La differenza principale tra le due è che le insuline di tipo limpido sono delle soluzioni, mentre quelle torbide sono invece delle sospensioni e necessitano perciò di essere agitate prima del loro utilizzo. Ciò detto, l’insulina di tipo torbido, se non con rare eccezioni, ad oggi non viene più utilizzata.
Esistono inoltre varie formulazioni che sono suddivise principalmente in base alla loro durata d’azione:
- Ultrarapide: come Novorapid (Aspart), Humalog (Lispro) ed Apidra (Glulisina)
- Rapide: come ad esempio Actrapid
- Intermedie: come Humulin I, di tipo torbido.
- Lente: come Lantus e Tresiba
La somministrazione dell’insulina prevede la sua iniezione a livello del sottocute. Bisogna considerare che il sito di iniezione influenza la velocità di assorbimento del farmaco. Le sedi più comunemente utilizzate sono l’addome (dove l’assorbimento è più rapido), le cosce, le braccia e i glutei. L’addome è considerata la sede più adeguata per la somministrazione delle insuline rapide ed ultrarapide mentre le restanti sedi corporee appena citate per le insuline lente.
Somministrazione
Per quanto riguarda la somministrazione di insulina, uno dei protocolli più utilizzati viene definito basal-bolus. Questo prevede che il fabbisogno insulinico giornaliero venga ripartito: metà in boli da effettuarsi prima dei pasti e metà in somministrazione lenta. Il calcolo delle unità di insulina da effettuarsi prima dei pasti è relativamente articolato e prevede che il paziente calcoli preventivamente la quantità di carboidrati totali che si andranno ad assumere con il pasto. Ciò avviene attraverso la pesatura degli alimenti e tramite tabelle che indichino la quantità di carboidrati presenti in 100gr di prodotto. Altro parametro da tenere in considerazione e che permette di calcolare le unità di insulina necessarie, è il rapporto insulina/carboidrati (I/CHO). Questo esprime la quantità di carboidrati metabolizzati da 1U di insulina e, per quanto di solito questi siano compresi tra i 10 e i 15g, la cifra precisa è stabilita dal medico diabetologo.
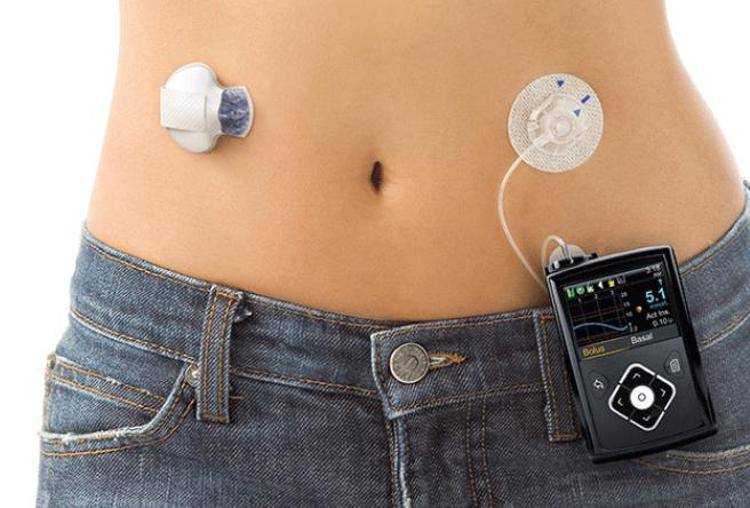
Abbiamo numerose possibilità di somministrazione dell’insulina, oltre alla famosa “penna”. Ci sono ad esempio i microinfusori, costituiti da varie componenti come ad esempio un serbatoio contenente insulina che viene cambiato ogni 2-3 giorni insieme alla componente che permette la somministrazione del farmaco, il set di infusione. Esso è poi fornito di un microcomputer con cui il paziente si interfaccia. Il microinfusore si basa sulla somministrazione sulle 24h di piccole dosi di insulina rapida che agiscono in maniera basale, unito alla somministrazione di boli ai pasti.
Altra possibilità è quella della patch-pump che differisce da un microinfusore in quanto è caratterizzata dalla assenza di cateteri. Di piccole dimensioni ed impermeabile, si fissa alla pelle tramite un cerotto resistente ed è controllata da remoto.
Reazioni avverse ed interazioni
L’assorbimento dell’insulina non è del tutto prevedibile, questo dipende da fattori legati al sito di inoculo oppure più in generale poichè il fabbisogno calcolato risulta essere una stima. Questo determina lo sviluppo della principale complicanza legata a questo farmaco ovvero l’ipoglicemia. Questa si associa ad attivazione del sistema nervoso autonomo e si manifesta tendenzialmente con sudorazione, palpitazioni, tremore nei casi lievi. Nel caso questa sia particolarmente grave, può associarsi a perdita di coscienza fino al coma.
Ulteriori possibili reazioni avverse legate alla terapia insulinica si verificano a livello del sito di iniezione (arrossamento, gonfiore). La forma più grave è la lipodistrofia a livello sottocutaneo che fa seguito a iniezioni ripetute nello stesso sito; motivo per cui i pazienti vengono istruiti a ruotare la sede di somministrazione del farmaco.
Fonti
Fonti immagini
- Immagine in evidenza: https://pix4free.org/photo/6850/insulin.html
- Figura 1: https://www.researchgate.net/figure/Key-mechanisms-of-glucose-induced-insulin-secretion-Glucose-enters-the-beta-cell_fig1_317389671
- Fig.2: https://www.adnkronos.com/esperto-solo-10-italiani-con-diabete-1-usa-microinfusori-insulina_3o06u2YBNXvYX4R0w4VTq7