Caratteristiche
Più comunemente conosciuto come “fuoco di Sant’Antonio” l’Herpes Zoster consiste nella riattivazione del varicella-zoster virus (VZV), precedentemente contratto sotto forma di varicella, dopo un periodo più o meno lungo di latenza.
Generalmente il sistema immunitario produce anticorpi sufficienti a bloccare la malattia, ma il virus può restare inattivo nel tessuto nervoso per anni o anche per tutta la vita. Si calcola che circa il 90% della popolazione si ammali di varicella nella vita e il 10% di questi abbia una recidiva dell’infezione nella forma del fuoco di Sant’Antonio. L’evento di riattivazione virale è legato ad un abbassamento improvviso delle difese immunitarie, in concomitanza con periodi di forte stress psicofisico, terapie farmacologiche di immunosoppressione, chemio o radioterapiche.

Filogenesi
Varicella Zoster virus (VZV) appartiene alla famiglia degli Herpes Simplex Virus (HSV) da cui prende anche il nome di “Herpersvirus di tipo 3”.
| Ordine | Herpesvirales |
| Famiglia | Herpesviridae |
| Sottofamiglia | Alphaherpesvirinae |
| Genere | Varicellovirus |
Come gli altri herpes virus instaura un’infezione latente all’interno dell’organismo.
Varicella zoster virus può causare due tipi di malattie: la varicella e l’herpes zoster. Può essere anche causa di epatite virale, di alcune forme di polmonite e di meningite virale.
Struttura virale
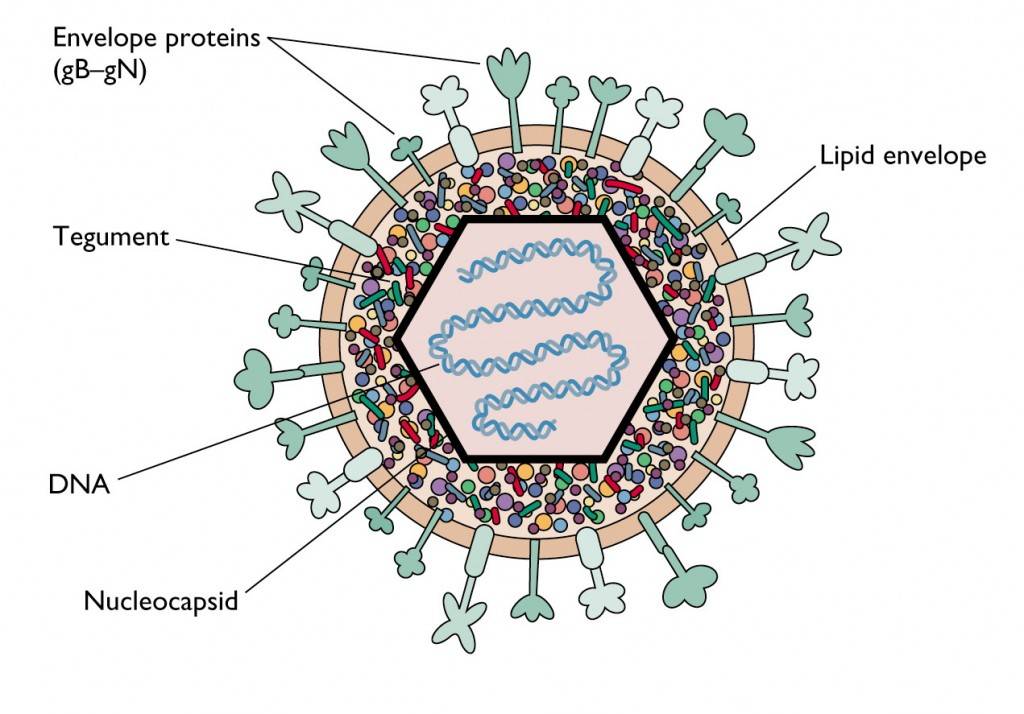
Il virus, morfologicamente identico all’Herpes Simplex, è costituito da un genoma a DNA a doppio filamento (gruppo I nella classificazione di Baltimore) avvolto da un capside a simmetria icosaedrica. Formato da 162 capsomeri e circondato da membrana virale, nelle dimensioni risulta essere molto piccolo (220-240 nm), visibile solo al microscopio elettronico. Colpisce solo l’uomo e le scimmie antropomorfe.
Le proteine virali più importanti sono: la proteina N o nucleocapsidica e le proteine addette al riconoscimento e alla fusione con la cellula ospite gB e gN.
Patogenesi
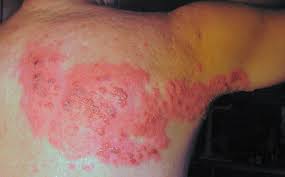
L’Herpes Zoster è caratterizzato dall’improvvisa insorgenza di potenti rash cutanei, caratterizzati da un dolore bruciante e lancinante, che solitamente si sviluppano soltanto su una parte del viso o del corpo. Il rash consiste in piccole vescicole che si sfaldano nel corso di 7-10 giorni e si risolvono nell’arco di 2-4 settimane.
Prima della comparsa del rash cutaneo, nella zona interessata, solitamente si presenta un senso di dolore, fastidio e prurito.
Il rash cutaneo può verificarsi sia nella parte destra che in quella sinistra del corpo. In altri casi si può presentare sul viso e può coinvolgere anche gli occhi e causare perdita della vista.
Altri sintomi importanti sono:
- febbre
- mal di testa
- brividi
Complicazioni importanti della malattia includono: meningite, infarto, retinite ed infezione gastroenterologiche come le ulcere, la pancreatite e l’epatite.
Un individuo affetto da varicella può trasmettere quest’ultima, tramite diretto contatto, ad una persona sana che non l’ha mai contratta prima.
Ma, un individuo affetto da zoster, non potrà mai trasmetterlo, infatti, il contatto con il fluido proveniente dalle vescicole causerà la varicella nelle persone che non l’hanno mai avuta, ma non l’herpes zoster.
La probabilità di trasmissione del virus è più alta nelle persone affette da varicella piuttosto che da zoster.
Per evitare e/o limitare la diffusione del virus è utile seguire appositi suggerimenti quali:
- lavare spesso le mani
- evitare di toccarsi e/o grattarsi nella zona interessata
- evitare il contatto con altri individui fino a quando è presente il rush cutaneo
Metodi di identificazione
La diagnosi consiste solitamente nell’osservazione dei segni e sintomi tipici dell’infezione. Se questi ultimi risultano essere inusuali, o se un paziente deve sottoporsi ad un trapianto di organi, o nelle donne in gravidanza, specifici test di laboratorio saranno utili nella conferma della nostra diagnosi.
- PCR: la PCR risulta essere sicuramente la metodica di diagnosi più utilizzata nella ricerca dell’acido nucleico (DNA) di VZV all’interno del nostro campione, in modo rapido e preciso. Attraverso un tampone salivare, (durante la fase acuta della malattia) o tramite campioni di vescicole cutanee, o con una biopsia è possibile prelevare il campione che verrà analizzato durante la PCR.
- Saggi sierologici: altri test che possono essere utilizzati nella diagnosi sono test di tipo sierologico, per la ricerca di anticorpi specifici prodotti a seguito dell’infezione da VZV. In questi casi solitamente si esegue un prelievo venoso e attraverso tecniche sierologiche quali l’ELISA si ricercano gli anticorpi prodotti a seguito dell’avvenuta infezione.
Terapia
Vaccino
Il Recombinant zoster vaccine (RZV) o “Shingrix” è il vaccino raccomandato per prevenire l’infezione da zoster. In Italia, la sua introduzione nel 2005, ha determinato una repentina diminuzione dei casi di varicella e delle ospedalizzazioni dovute a complicanze di tale infezione.
Il vaccino è consigliato solo per adulti con età superiore ai 50 anni. Per gli individui con sistema immunitario compromesso sono consigliate 2 dosi di vaccino, da 2 a 6 mesi di distanza l’una dall’altra.
2 dosi di vaccino posseggono più del 90% di efficacia nel prevenire l’infezione. Nel caso in cui venga comunque contratta, si presenterà con una sintomatologia più lieve.
Antivirali
Il trattamento con antivirali riduce la gravità e la durata dell’eruzione acuta e il tasso di complicanze gravi in pazienti immunocompromessi; può diminuire l’incidenza della nevralgia posterpetica. Durante la fase di malattia, in cui non è possibile provvedere alla somministrazione del vaccino, si può ricorrere all’uso di farmaci antivirali.
I più importanti sono acyclovir, valacyclovir e famciclovir utilizzati per alleviare, e poi eliminare, i sintomi dell’infezione.
Il trattamento dell’herpes zoster deve essere iniziato il più precocemente possibile, idealmente durante il periodo prodromico, ed è meno probabile che sia efficace se somministrato > 72 h dopo la comparsa delle lesioni cutanee, soprattutto in assenza di lesioni di nuova formazione. Nell’herpes zoster, famciclovir 500 mg 3 volte/die per 7 giorni e valaciclovir 1 g 3 volte/die per 7 giorni hanno migliore biodisponibilità dopo somministrazione orale rispetto all’aciclovir e sono pertanto generalmente preferiti al trattamento orale con aciclovir 800 mg 5 volte/die per 7-10 giorni. I corticosteroidi non diminuiscono l’incidenza della nevralgia post-erpetica.
Fonti
- https://www.sciencedirect.com/topics/neuroscience/varicella-zoster-virus
- https://www.cdc.gov/shingles/about/symptoms.html
- https://www.nature.com/articles/nrdp201516
- https://www.cdc.gov/laboratory/specimen-submission/list.html
- https://journals.asm.org/doi/10.1128/CMR.00052-13
- https://apps.who.int/iris/bitstream/handle/10665/242227/WER8925_265-287.PDF