“Questo virus non è SARS, non è MERS e non è influenza.” -Direttore Generale dell’OMS su COVID-19, 4 Marzo 2020
Nelle ultime settimane il Coronavirus (SARS–CoV–2), che provoca la malattia COVID-19, è stato ampiamente dibattuto, portando ad un confronto con l’influenza. Questo a causa dell’enorme impatto che esso ha avuto nel nostro paese, portando ad un elevato numero di contagiati: siamo infatti il primo paese colpito all’infuori della Cina, con più di 10000 casi e oltre 800 morti, in maggioranza anziani con patologie pregresse (dati aggiornati al momento della scrittura di questo articolo, 11/03).
La reazione del paese a COVID-19
Il focolaio esploso nel comune di Codogno, in Lombardia, ha portato allarme e scompiglio nella popolazione dell’intero paese, spaventata sia dalle giuste misure di contenimento messe in atto dal governo sia dai media, i quali, ora dopo ora, facevano la conta di morti e contagiati. Ciò ha portato molte persone in fila nei supermercati per arraffare ogni genere alimentare possibile, mascherine e disinfettanti (la famosa e oramai introvabile Amuchina).
Questo ci ha spinto nei precedenti articoli a riportare la percezione allarmistica nel quadro della realtà oggettiva, spiegando come non si trattasse di un virus killer, bensì provando il relativo basso tasso di letalità. In merito a quest’ultimo, i dati, forniti dalla Protezione Civile il 9 Marzo, segnano tassi di letalità inferiori rispetto all’ultimo grande studio epidemiologico cinese.

La reazione degli scienziati e il dibattito sull’influenza
L’enorme impatto del COVID-19 nel nostro paese ha portato gli scienziati italiani ad esprimere pareri personali in base ai dati forniti dall’OMS e dai casi curati in Italia. Da qui si è originato un dibattito che ha finito per chiamare in causa la ben nota influenza.
La dichiarazione della Dr.ssa Gismondo
Vedendo una situazione di psicosi nel paese la Dottoressa Maria Rita Gismondo, dirigente del laboratorio di Microbiologia, Virologia e Diagnostica Bioemergenze dell’Ospedale Luigi Sacco, ha affermato su Facebook (in un post poi cancellato) che “Si è scambiata un’infezione appena più seria di un’influenza per una pandemia letale. Non è così. Guardate i numeri –aggiungendo– Questa follia farà molto male, soprattutto dal punto di vista economico”.
Questa dichiarazione, un po’ imprudente nel modo in cui è stata rilasciata, rispondeva però alla situazione di enorme panico che si era venuta a creare e, alla luce delle condizioni generali del paese in quei giorni, sia sotto l’aspetto epidemiologico che economico.
L’intervento di Burioni
In conseguenza di ciò, il ben noto Prof. Roberto Burioni, con toni un po’ infelici (per cui si è successivamente scusato), ha voluto distinguere il caso dell’influenza dal COVID-19. Lo scienziato ha precisato come il tasso di letalità dell’influenza, normalmente preso in indicazione (sebbene soggetto ad un’elevata variabilità), sia dello 0,02%, mentre per il nuovo coronavirus sia del 2,3%. Per essere precisi, l’OMS ha recentemente alzato il tasso di mortalità, compreso fra il 3 e 4% a livello globale.
Questo potrebbe essere correlato ad una maggiore anzianità del mondo occidentale, essendo il virus particolarmente aggressivo nei confronti di questa fascia della popolazione (basti pensare che in Italia gli over 65 rappresentano circa il 35% della popolazione).
Se il tasso riferito all’influenza può non spaventare (in quanto abbiamo il vaccino), essa determina nel mondo un numero di morti che va da 250 a 500 mila ogni anno.
Inoltre vi sono altre 4 grandi differenze: il COVID-19 ha un tasso di contagio più alto diffondendosi molto rapidamente (tasso R0 2-2,5 contro l’1,3 dell’influenza), non abbiamo un’immunità specifica, ancora nessun vaccino pronto (anche se in lavorazione), né farmaci anti-virali specifici. Differenze di non poco conto, ma che non devono creare panico, infatti, come dimostrato, dal virus si guarisce: oggi i guariti sono oltre 60 mila in Cina e 1000 in Italia (Fig.2).

Il parere della Dr.ssa Ilaria Capua
Anche Ilaria Capua, che negli Stati Uniti dirige il One Health Center of Excellence della University of Florida, afferma “non c’è da piangere ma nemmeno da ridere, bisogna solo seguire pedissequamente quello che le organizzazioni internazionali ci dicono di fare […]. l’Italia sta vivendo una situazione più critica perché sta cercando i casi più attivamente di altri”.
Diverse prospettive nell’unità
E’ bene notare come gli scienziati commentino la stessa cosa, ma da prospettive diverse. Mentre la Dottoressa Gismondo invita a mantenere la calma sottolineando la bassa mortalità del virus, Burioni tende a precisare la differenza fra esso e la comune influenza per cui siamo più attrezzati. Egli stesso, in una nota sui social, dichiara come “dal punto di vista comunicativo tutti stiamo facendo esattamente la stessa cosa. Cioè cerchiamo di trovare […] una giusta e pragmatica via di mezzo tra l’allarmismo che crea solo panico generalizzato e controproducente, e la sottovalutazione facilona che porta ad essere impreparati di fronte ad una situazione di pericolo. Per questo e’ importante ribadire che non c’e’ nessun disaccordo tra di noi, in quanto le nostre valutazioni ed i nostri obiettivi sono comuni. Siamo uniti nel dirvi che è indispensabile l’impegno e il sacrificio mentre è immotivato il panico.”
Farmaci usati per combattere l’epidemia
All’Ospedale Spallanzani di Roma è stato provato il farmaco sperimentale Remdesivir, inizialmente usato contro l’Ebola e risultato efficace anche contro i virus a singolo filamento di RNA come MERS. Sembra risultare efficace anche la somministrazione combinata di 2 antivirali, quali Ritonavir e Lopinavir (usati contro il virus HIV dell’AIDS).
Altri farmaci risultati utili sono la Clorochina e il Tocilizumab: il primo utilizzato come anti-malarico, si è dimostrato efficace in vitro e su modelli animali, sia contro il Coronavirus che la Sars e, a quanto riferito dall’Istituto Superiore della Sanità, la sperimentazione nel Chinese Clinical Trial Registry risulta incoraggiante; il secondo usato per l’artrite reumatoide, è stato somministrato a 2 pazienti napoletani che hanno risposto positivamente, il farmaco è frutto della collaborazione fra l’Azienda Ospedaliera dei Colli, l’Istituto dei tumori di Napoli e medici cinesi.
Alta contagiosità e capacità di gestione del Sistema Sanitario: il vero problema di COVID-19
Come già affermato dall’OMS più dell’80% dei contagiati riporta solo lievi sintomi a livello respiratorio, ma il il 15% può sviluppare una polmonite grave e il 5% risulta critico. In base a ciò si stima che il 10% dei malati venga ospedalizzato. Diversamente, secondo il “Centro per la prevenzione e il controllo delle malattie” statunitense, si stima solo l’1,3% di ospedalizzati a causa dell’influenza.
Questi numeri ci fanno già notare come sia enormemente maggiore il numero di malati di COVID-19 che richiedono assistenza nelle unità di terapia intensiva. Unendo questa evidenza scientifica alla maggiore rapidità del contagio rispetto all’influenza, c’è il forte rischio che i posti letto non bastino (sebbene siano in atto potenziamenti nel settore), qualora si presentassero un alto numero di malati nel breve periodo.
L’Associazione Nazionale dei Biotecnologi Italiani (AMBI) riporta i dati per la stagione influenzale 2018-2019: con 812 casi gravi richiedenti ricovero e 250 decessi, su una linea temporale di 33 settimane. Mentre il COVID-19 ha fatto registrare “351 casi che hanno richiesto la terapia intensiva e 131 decessi. Vale la pena di sottolineare: in soli 7 giorni.”
Detto ciò, è fondamentale rallentare la diffusione del contagio, in modo tale gli ospedali siano in grado di assorbire i malati senza saturarsi.
Su questo sono d’accordo tutti gli scienziati (virologi, infettivologi, epidemiologi, ecc..).
A tal proposito, l’epidemiologo e professore di Igiene all’Università di Pisa, Pierluigi Lopalco, ha spiegato come non abbia senso aspettare il picco epidemico, in quanto esso è legato ad un solo focolaio. Diversamente, con molti focolai ci sono più curve epidemiche e picchi.
In particolare, ha dichiarato: “Morale della favola, non aspettiamo il picco del primo focolaio come un segnale che le cose vadano bene. Bisogna evitare che si accendano altri focolai. […] Non dobbiamo dunque aspettare il picco, dobbiamo fare di tutto per allontanarlo ed abbassarlo in altezza”.

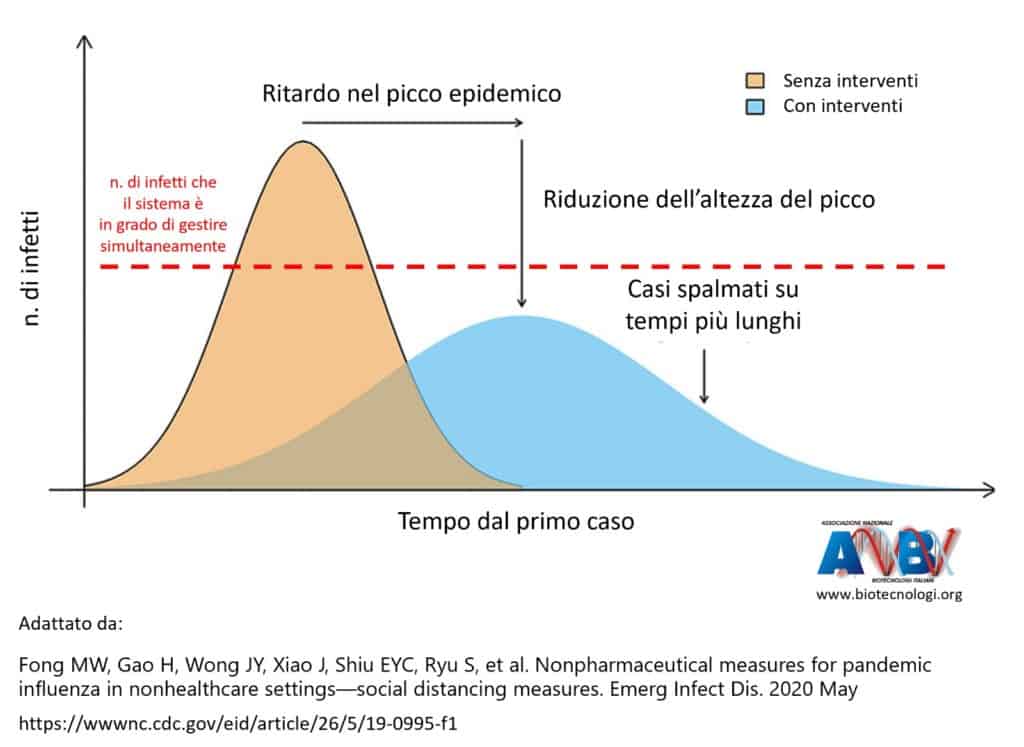
Conclusioni
Alla luce dei dati abbiamo provato come il COVID-19 non è l’influenza: richiede cautela, responsabilità, ma senza spaventarci.
A questo punto è abbastanza banale capire che, sebbene il tasso di letalità del nuovo Coronavirus sia basso (e si guarisca), è anche vero che, a differenza dell’influenza, se non correttamente gestito, COVID-19 può portare ad un alto numero di malati che il sistema sanitario difficilmente può sopportare. E le cui ricadute economiche possono essere notevoli.
Niente panico, ma bisogna rispettare rigorosamente i limiti emanati dal governo, rimanendo preferibilmente a casa, limitando gli spostamenti allo stretto necessario, rispettando le distanze di sicurezza, ed avendo una buona dose di buon senso nell’igiene personale.
Fonti:
- https://experience.arcgis.com/experience/685d0ace521648f8a5beeeee1b9125cd
- http://who.maps.arcgis.com/apps/opsdashboard/index.html#/ead3c6475654481ca51c248d52ab9c61
- https://gisanddata.maps.arcgis.com/apps/opsdashboard/index.html#/bda7594740fd40299423467b48e9ecf6
- http://opendatadpc.maps.arcgis.com/apps/opsdashboard/index.html#/b0c68bce2cce478eaac82fe38d4138b1
- https://www.who.int/docs/default-source/coronaviruse/situation-reports/20200306-sitrep-46-covid-19.pdf?sfvrsn=96b04adf_2
- https://www.who.int/dg/speeches/detail/who-director-general-s-opening-remarks-at-the-mission-briefing-on-covid-19—4-march-2020
- https://www.who.int/docs/default-source/coronaviruse/situation-reports/20200301-sitrep-41-covid-19.pdf?sfvrsn=6768306d_2
- http://en.nhc.gov.cn/2020-02/29/c_77083.htm
- https://www.nextquotidiano.it/maria-rita-gismondo-coronavirus-burioni/
https://www.repubblica.it/cronaca/2020/02/23/news/coronavirus_scienziati_burioni_gismondo_capua-249384299/ - https://www.medicalfacts.it/2020/02/26/coronavirus-influenza-confronto/?fbclid=IwAR1kh2kUi5Yel44_1pRoggoKf0MkOQZjnd9WWfaagueHtCWrBcvP3ejJg-s
- https://www.epicentro.iss.it/influenza/epidemiologia-mondo
- https://www.fanpage.it/attualita/coronavirus-perche-e-giusto-chiudere-tutto-anche-se-non-ci-piace/
- https://www.cdc.gov/flu/about/burden/index.html
- https://www.who.int/blueprint/priority-diseases/key-action/overview-ncov-therapeutics.pdf
- https://www.epicentro.iss.it/coronavirus/aggiornamenti
- https://www.adnkronos.com/salute/farmaceutica/2020/03/08/coronavirus-speranze-farmaco-anti-artrite_vMinCbFfPCOYBDgQAfHCtK.html
- https://www.nextquotidiano.it/tocilizumab-cura-coronavirus-farmaco-test-a-napoli/
- http://www.biotecnologi.org/ecco-perche-il-coronavirus-non-e-una-semplice-influenza/
- https://www.fondazioneveronesi.it/magazine/articoli/lesperto-risponde/coronavirus-rallentare-il-virus-estendendo-le-misure-di-contenimento
- https://www.lanazione.it/cronaca/coronavirus-picco-1.5056297
- http://www.protezionecivile.gov.it/media-comunicazione/comunicati-stampa/dettaglio/-/asset_publisher/default/content/coronavirus-sono-10-590-i-positi-1