L’11 febbraio 2020 l’Organizzazione Mondiale della Sanità ha annunciato che CoViD-19 o coronavirus 2019, è il nome della polmonite causata dal virus SARS-CoV-2, appartenente alla famiglia dei coronavirus (Figura 1). La nuova polmonite è stata scoperta per la prima volta nella città di Wuhan nel dicembre 2019 ed è un’infezione respiratoria acuta infettiva causata da un virus RNA a filamento positivo appartenente alla famiglia dei coronavirus (SARS-CoV-2).
La pandemia causata da questo nuovo coronavirus è oramai diffusa tutto il mondo, in particolare in Europa e Nord America, dove anche l’obesità è molto diffusa. È interessante notare che un indice di massa corporea (BMI) elevato (sovrappeso o obesità), sembra essere correlato a una prognosi sfavorevole nei pazienti con comorbidità con COVID-19 indicando quindi un possibile ruolo dell’obesità sarcopenica nell’influenzare l’esito di questa patologia (Figura 2).

Obesità e CoViD-19, studio dei dati osservazionali
Dati osservazionali – GRAN BRETAGNA:
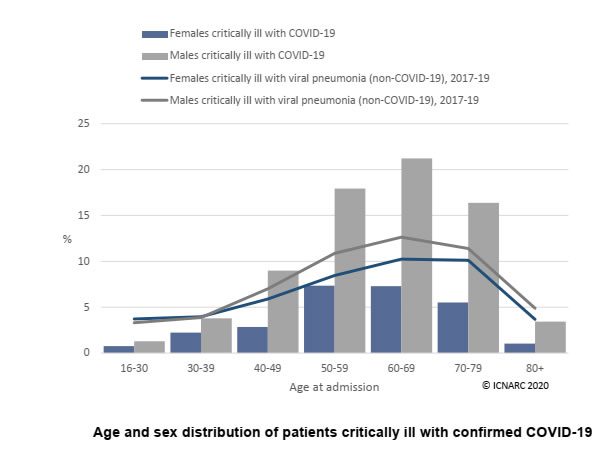
il 3 aprile 2020 l’ICNARC – Intensive Care National Audit & Research Centre ha pubblicato un report preliminare su 2249 pazienti con COVID-19 ricoverati in terapia intensiva in Inghilterra, Galles e Irlanda del Nord.
Queste sono alcune delle caratteristiche dei pazienti con COVID-19 confermato, ricoverati in terapia intensiva:
- 61 anni l’età mediana (IQR) all’ammissione
- 73% erano uomini
- 73,4% erano in sovrappeso (BMI maggiore o uguale a 25)
- 37,7% erano in obesità (BMI maggiore o uguale a 30)
- 92,8% autosufficienti prima del ricovero in ICU
- 7% con gravi comorbilità
- 62% ventilazione meccanica nelle prime 24 ore
Sicuramente saranno da rivalutare con dati più solidi, ma certamente già interessante, notare i dati riportati nel report riferiti ai pazienti in sovrappeso o in obesità.

Dati osservazionali – FRANCIA:
- presso l’Ospedale Universitario (HUC) di Nizza, il BMI medio di pazienti affetti da Covid-19 attualmente in rianimazione è di 29 kg/m2 (sovrappeso-obesità).
- Presso l’Ospedale Universitario di Montpellier su 40 pazienti, il 95% è in sovrappeso o obeso, spesso con ipertensione arteriosa e diabete associati.
- Presso Lapeyronuie Hospital dal 45% al 50% dei pazienti Covid-19, ricoverati la prima settimana dell’epidemia, manifestava una grave obesità nominale (BMI superiore a 35 kg/m2) o morbosa (BMI superiore a 40 kg/m2).
Dati del Rete europea per la ricerca sulla ventilazione artificiale (REVA) – Francia, resi noti l’ 08 aprile 2020 (Figura 4-5):
- https://www.lemonde.fr/planete/article/2020/04/07/covid-19-aux-etats-unis-l-obesite-un-facteur-aggravant-qui-pourrait-etre-devastateur_6035823_3244.html
- https://www.lemonde.fr/planete/article/2020/04/07/les-personnes-obeses-sont-plus-fragilisees-par-le-virus_6035831_3244.html
Riguardano 769 pazienti di 63 unità di terapia intensiva, dai dati preliminari è risultato che delle persone entrate in terapia intensiva con infezione da COVID-19 erano così distribuite:
- 63 anni l’età media
- 75% erano uomini
- oltre il 40% erano in obesità (BMI maggiore o uguale a 30)
- 83% con gravi patologie (diabete, ipertensione sovrappeso e obesità inclusi)

L’articolo del 10 Aprile 2020 uscito su Obesity Society (Figura 5) riguardante 124 pazienti consecutivi ricoverati in terapia intensiva per SARS-CoV-2 in Francia.
In questo studio di coorte retrospettivo è stato analizzato la relazione tra le caratteristiche cliniche, incluso l’indice di massa corporea (BMI) e il requisito di ventilazione meccanica invasiva (IMV) evidenziando l‘alta prevalenza dell’obesità pazienti con COVID-19 che richiedono ventilazione meccanica invasiva.
I risultati di questo studio hanno mostrato un’alta frequenza di obesità tra i pazienti ammessi in terapia intensiva. La gravità della malattia aumentava con BMI> 30 kg / m2 (obesità di I grado) e BMI> 35 kg / m2 (obesià di II grado – grave).
Sembra quindi che l’obesità è un ipotetico fattore di rischio per la gravità SARS-CoV-2 che richiede una maggiore attenzione alle misure preventive in soggetti sensibili.

Dati osservazionali – ITALIA:
I dati del Istituto Superiore di Sanità del 17 Marzo 2020 riferiti ai dei pazienti deceduti (Figura 7) dicono che:
- 79,5 anni l’età media
- 79,5 anni è l’età media degli uomini
- 83,7 anni è l’età media delle donne
Le patologie osservate in 355 pazienti deceduti è la seguente in ordine di frequenta:
- Ipertensione arteriosa 76,1%
- Diabete mellito 35,5%
- Cardiopatia ischemica 33%
- Fibrillazione atriale 24,5%
- Cancro attivo negli ultimi 5 anni 20,3%
- Insufficienza renale cronica 18%
- Broncopneumopatia Cronica Ostruttiva 13,2%
- Ictus 9,6%
- Demenza 6,8%
- Epatopatia cronica 3,1%
Dei pazienti deceduti:
- Lo 0,8% presentavano 0 patologie
- il 25,1% presentavano 1 patologia
- il 25,6% presentavano 1 patologia
- il 48,5% presentavano 3 o più patologie
17 erano i pazienti deceduti COVID-19 positivi di età inferiore ai 50 anni. 5 di questi avevano meno di 40 ed erano tutte persone di sesso maschile con età compresa tra i 31 ed i 39 anni con gravi patologie pre-esistenti (patologie cardiovascolari, renali, psichiatriche, diabete, obesità).

Perché il virus SARS-CoV-2 è pericoloso?
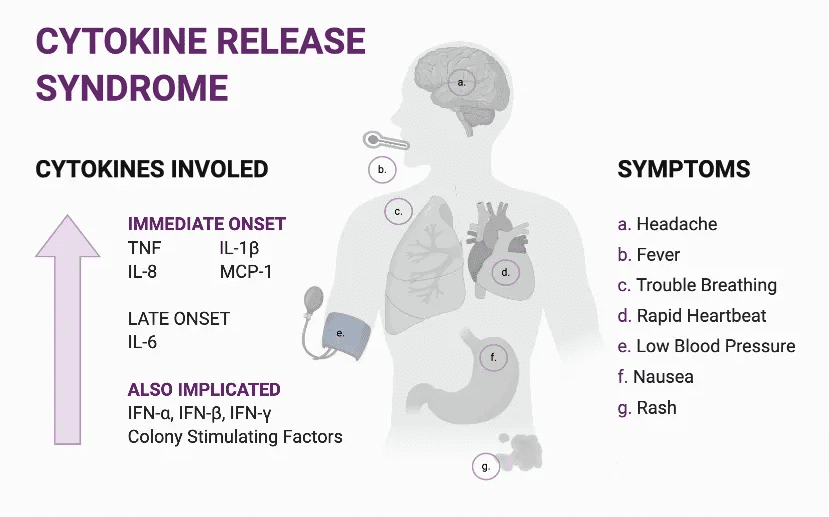
Come ogni virus SARS-CoV-2 genera una reazione del sistema immunitario, ispirata dal bisogno del nostro corpo di circoscrivere ed eliminare il nemico (Figura 8), ma purtroppo in questo caso la nostra reazione di difesa può essere eccessiva e controproducente.

Le reazioni che possono avvenire all’interno del nostro corpo sono le seguenti:
1 – TEMPESTA CITOCHINICA
Quando la risposta infiammatoria dell’organismo all’infezione virale è particolarmente sostenuta provoca una ‘tempesta citochinica’ (figura 9-10), una reazione esageratamente violenta delle difese immunitarie (attivazione di macrofagi o linfoistiocitosi emofagocitica) che, anziché proteggerci dal virus attaccano tutti gli organi del paziente, fino ad ucciderlo.
Il paziente nel pieno di questa tempesta presenta in genere febbre alta, battito cardiaco accelerato, un respiro sempre più corto e un crollo dei valori di pressione arteriosa (shock).
Nel suo sangue intanto sono altissimi i valori di citochine e mediatori vari dell’infiammazione, dall’interleuchina-6 all’interferon-gamma, al tumor necrosis factor alfa (TNF-alfa), alla proteina C reattiva, alla ferritina.

2 – ALTERAZIONE DELL’EMOGLOBINA
Uno studio cinese, risalente al 28 marzo 2020, mette in correlazione il Sars-Cov 2, con l’inibizione della sintesi dell’eme.
In sostanza, il nuovo coronavirus inibirebbe la sintesi dell’eme e quindi, in sostanza il legame fra l’atomo di ferro presente in posizione centrale, nella molecola globulare quaternaria dell’emoglobina e l’ossigeno.
I risultati hanno mostrato che le glicoproteine di superficie del virus (ORF8 orf1ab, ORF10 e ORF3a), potrebbero attaccare l’emoglobina al fine di dissociare il ferro. L’emoglobina dissociata dalla molecola di ferro (porfirina) non è più in grado di trasportare ossigeno (Figura 11). Le cellule polmonari, quindi, andranno incontro ad un avvelenamento progressivo e ad una infiammazione estremamente intensa a causa dell’incapacità di scambiare, in maniera continua, anidride carbonica e ossigeno; il che giustificherebbe le immagini polmonari, simili a vetro smerigliato, nei pazienti copliti da Sars-Cov2.

3 – ALTERAZIONE DEI SISTEMI DI COAGULAZIONE E DANNO AL CUORE
Il virus inducendo una forte risposta infiammatoria che crea, con meccanismi ancora da identificare, anche una alterazione dei meccanismi di controllo della coagulazione, con aumento del rischio di trombosi ed embolie, sia a carico delle arterie che delle vene (Figura 12).

A questa alterazione si aggiunge anche l’azione diretta del virus sull’endotelio delle arterie e il risultato finale del processo è un eccesso di coagulazione che si ripercuote in un incremento del rischio di formazione di trombosi arteriose e di tromboembolie venose portando ad un incremento del rischio di comparsa di infarti e di embolie polmonari anche in soggetti più giovani.
Questa alterazione dei processi di coagulazione, può portare anche al coinvolgimento e successivo danno a carico di organi diversi, come i reni (Figura 13).
Dati che vengono da una ricerca apparsa su Lancet relativa a quasi 200 pazienti in cura negli ospedali cinesi prima del 31 gennaio, viene osservato come l’aumento del valore di un particolare parametro, il D-dimero, un prodotto di degradazione della fibrina sia un buon marker diagnostico per sepsi e shock settico e permette di valutare la presenza di patologie che possono portare ad un’eccessiva coagulazione (Figura 14).
Livelli di D-dimero superiori a 1 μg/mL al momento del ricovero sono stati associati ad un rischio di morte in ospedale più elevato.
Gli studi stanno evidenziando anche che un aumento delle citochine infiammatore tipiche del Covid-19 promuovono apoptosi (morte cellulare) e ipertrofia del muscolo cardiaco, disfunzione ventricolare sinistra legata a un interessamento dei canali del calcio e possono provocare scompenso cardiaco. Il danno in questo caso viene evidenziato con l’aumento dei valori di un particolare esame, la troponina, indice di una sofferenza delle cellule del miocardio.

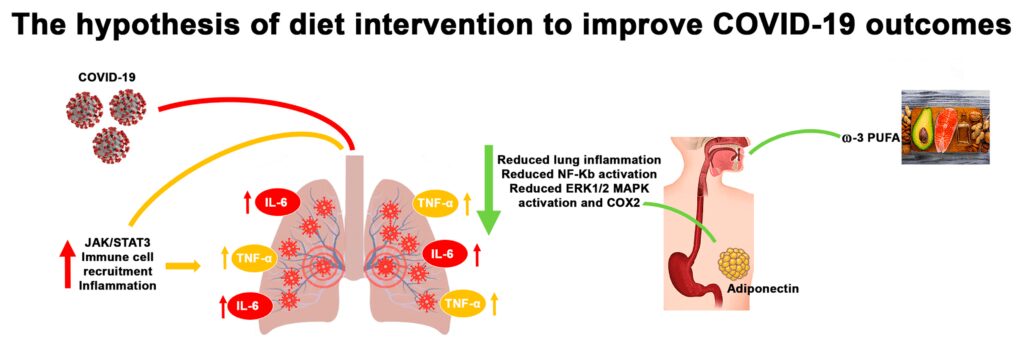
L’alimentazione può essere d’aiuto?
L’alimentazione è un fattore determinante per la salute e gli studi evidenziano che anche sui pazienti con COVID-19 si evidenzia indirettamente la rilevanza della nutrizione nel determinare un esito positivo dei trattamenti curativi.
Al momento esistono però solo dei protocolli basati sull’esperienza clinica che possono aiutare a stimolare le discussioni sulle opzioni di nutrizione e portare a miglioramenti nella standardizzazione degli approcci nutrizionali e nell’identificazione delle cure ottimali.
Le società scientifiche internazionali sull’alimentazione, compresa la Società europea per l’alimentazione e il metabolismo clinici, stanno affrontando la sfida di sviluppare linee guida aggiornate specifiche per le esigenze dei pazienti che sono gravemente malati di COVID-19 e i loro sforzi saranno disponibili nel prossimo pochi giorni.
Focus su EPA, GLA, antiossidanti
L’acido eicosapentaenoico (EPA): è un acido grasso polinsaturo omega-3, viene assunto con la dieta mediante l’ingestione di alcuni pesci, come: merluzzi, aringhe, sgombri, salmoni e sardine.
Il corpo umano può anche ricavare l’EPA dalla trasformazione dell’acido α-linolenico (ALA) assunto con la dieta (conversione molto meno efficiente rispetto all’assorbimento diretto di EPA), mediante l’ingestione di alcuni alimenti vegetali come: olio di (cartamo, vinacciolo, germe di grano, di mais, di semi di lino), avocado, frutta secca (noci,pinoli,mandorle), olio extravergine di oliva (Figura 15).

L’acido gamma linolenico (GLA): è un acido grasso polinsaturo omega-6, prodotto dall’organismo utilizzando come substrato l’acido linoleico (la conversione è parziale come accennato in precedenza).
Viene assunto con la dieta mediante l’ingestione di: semi di lino, germe di grano, semi di canapa, semi di sesamo, olive, olio extra vergine di oliva, olio di mais, olio di girasole, olio di borragine, quinoa.
Gli acidi grassi polinsaturi omega 3 e omega 6 sono necessari per sintetizzare gli eicosanoidi, molecole che svolgono la funzione di modulare la risposta di importanti apparati del corpo come il sistema cardiovascolare, renale, la coagulazione del sangue, la risposta immunitaria e infiammatoria.
L’acido gamma linolenico (GLA) è a sua volta precursore dell’acido diomo gamma linolenico (DGLA), fonte diretta di eicosanoidi (assieme all’EPA). Nello specifico, il DGLA sembra produrre esclusivamente un tipo di prostaglandina e uno di trombossano ad azione antinfiammatoria e immunomodulante.
Nell’alimentazione tipica dei Paesi occidentali, l’introduzione di Omega 6 è nettamente superiore a quello di Omega 3 per il considerevole aumento del consumo di cibi dei fast food, di piatti elaborati, di merendine e snack industriali, unito a quello della carne di animali (Figura 16).

A causa della massiccia introduzione di omega 6, in particolare, l’acido arachidonico (AA) aumentando il rischio cardiovascolare oltre che comportare un indebolimento del sistema immunitario, un peggioramento dei dolori alle articolazioni, soprattutto oscillazioni del peso corporeo con tendenza al sovrappeso.
Gli omega 3 e alcuni omega 6, come i GLA, producono invece eicosanoidi, dotati di azione antinfiammatoria (Figura 17).
Gli antiossidanti: molecole presenti nella frutta e verdura che giocano un ruolo maggiore nello svolgere un effetto protettivo per le patologie infiammatorie (Figura 18).

Tali molecole agiscono sui radicali liberi e tale azione ha un effetto diretto sullo stato di infiammazione sistemico del corpo. Il potere antifiammatorio è maggore quanto più gli alimenti contenenti molecole antiossidanti, sono introdotti in grossi quantitativi e con varietà in modo da permettere alle molecole d’agire in sinergia (Figura 19).

Conclusioni
La patologia COVID-19 anche se apparsa da poco, è qui per rimanere e devasterà paesi e continenti, scomparirà e poi riemergerà qua e là, quando le condizioni ambientali e sociali lo consentiranno. Fintanto non sarà scoperta una cura adeguata, oltre che a continuare a registrare e considerare i fattori di rischio che si stanno piano piano evidenziando dai dati osservazionali (come l’obesità e le patologie metaboliche), dobbiamo gestire al meglio la cascata infiammatoria, cercando di mantenere nella normalità il livello di massa grassa e seguendo piani nutrizionali adeguati dall’alto contenuto di alimenti ad azione disinfiammatoria.
Dott. Emanuele Rondina – Biologo Nutrizionista
Bibliografia:
- ICNARC – 04 Aprile 2020 Report on COVID-19 in critical care https://www.icnarc.org/About/Latest-News/2020/04/04/Report-On-2249-Patients-Critically-Ill-With-Covid-19
- REVA – 8 Aprile 2020 La newsletter des 37 Centres Spécialisés de l’Obésité de France BREVE DES CSO 3ème Numéro spécial COVID 19 http://www.afero.fr/userfiles/files/newsletter_cso_special_covid-19_ndeg3.pdf
- Obesity – 9 Aprile 2020 High prevalence of obesity in severe acute respiratory syndrome coronavirus-2 (SARS-CoV-2) requiring invasive mechanical ventilation. https://www.ncbi.nlm.nih.gov/pubmed/32271993
- ISS – 17 Marzo 2020 Report sulle caratteristiche dei pazienti deceduti positivi a COVID-19 https://www.epicentro.iss.it/coronavirus/bollettino/Report-COVID-2019_17_marzo-v2.pdf
- King Saud University -15 Aprile 2020 Anti-inflammatory/Antioxidant Oral Nutrition Supplementation in COVID-19 https://clinicaltrials.gov/ct2/show/NCT04323228
- Nutrition – 2 Aprile 2020 Nutrition support in the time of SARS-CoV-2 (COVID-19) https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7132492/
- Sichuan University of Science & Engineering – 28 Aprile 2020 COVID-19:Attacks the 1-Beta Chain of Hemoglobin and Captures the Porphyrin to Inhibit Human Heme Metabolism https://chemrxiv.org/articles/COVID-19_Disease_ORF8_and_Surface_Glycoprotein_Inhibit_Heme_Metabolism_by_Binding_to_Porphyrin/11938173
- THE LANCET – 28 Marzo 2020 Clinical course and risk factors for mortality of adult inpatients with COVID-19 in Wuhan, China: a retrospective cohort study https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(20)30566-3/fulltext
- J. Mol. Sci., – 28 Aprile 2020 Functional Role of Dietary Intervention to Improve the Outcome of COVID-19: A Hypothesis of Work https://www.mdpi.com/1422-0067/21/9/3104/htm
- https://www.ncbi.nlm.nih.gov/pubmed/32271993
- https://chemrxiv.org/articles/COVID-19_Disease_ORF8_and_Surface_Glycoprotein_Inhibit_Heme_Metabolism_by_Binding_to_Porphyrin/11938173
- https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(20)30566-3/fulltext
- https://clinicaltrials.gov/ct2/show/NCT0432
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7132492/
1 commento su “SARS-CoV-2, osservazioni e correlazioni con obesità e alimentazione”