Infezioni delle vie urinarie e cistite
Le infezioni delle vie urinarie (IVU) sono delle comuni infezioni che avvengono a seguito della colonizzazione del distretto urinario da parte dei microrganismi. Le IVU interessano diversi distretti dell’apparato urinario ma possono essere generalmente suddivise in due gruppi: le infezioni della vescica (cistite) e le infezioni renali (pleionefriti). La cistite colpisce almeno il 20% della popolazione femminile ed è caratterizzata da sintomi quali dolore durante la minzione, frequenza ad urinare e, nei casi più gravi, presenza di sangue nelle urine. La presenza di uno o più batteri tipici della flora fecale (detti microrganismi fecali) nell’uretra e nella vescica, è la causa principale della cistite. Circa 400 sono le specie che compongono la flora fecale. Tuttavia, è possibile identificare un unico batterio implicato nell’insorgenza della cistite?
Escherichia coli
Appartenente alla famiglia degli Enterobacterales, E. coli è il batterio responsabile di più del 90% dei casi di cistite. E. coli è un normale commensale della flora intestinale ma è in grado di acquisire caratteri che ne aumentano la patogenicità, causando malattie quali enterocoliti ed IVU. Circa 10 sierotipi sono coinvolti nella maggior parte dei casi di IVU e per questo vengono classificati come E. coli uropatogeni (UPEC). Gli UPEC sono coinvolti in circa il 50% delle IVU nosocomiali e il 95% delle IVU acquisite in comunità, ovvero acquisite al di fuori degli ambienti ospedalieri.
Patogenesi della cistite da UPEC
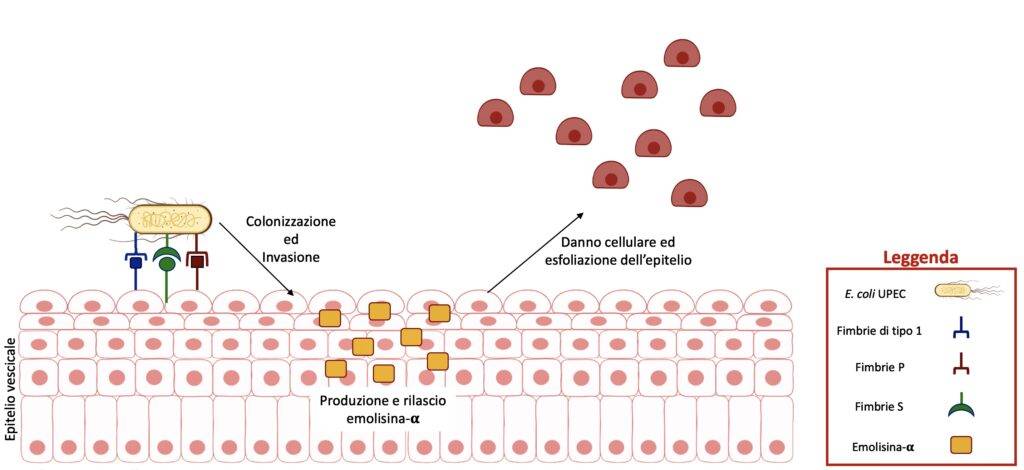
Il processo ha inizio con microrganismi di origine intestinale, quali gli UPEC, che colonizzano l’uretra e che successivamente raggiungono la vescica. Per favorire la colonizzazione, gli UPEC esprimono strutture superficiali di natura proteica, dette adesine. Le adesine si legano a recettori specifici, presenti sulle cellule degli epiteli mucosi, ed intervengono nei fenomeni di interazione cellula-cellula. La presenza di queste strutture favorisce l’adesione dei batteri sia alle superfici biotiche (es. la cellula ospite) sia abiotiche (es. cateteri urinari). La classificazione delle adesine comprende circa 38 gruppi e un singolo UPEC è in grado di esprimere più di 12 adesine differenti. L’espressione di specifiche adesine è associato ad un quadro clinico più o meno severo dell’infezione (Figura 1). Le adesine maggiormente coinvolte nelle IVU e nelle cistiti sono le fimbrie di tipo 1, P ed S.

Fimbrie di tipo 1, P ed S
Le fimbrie di tipo 1 sono essenziali per l’invasione e la permanenza degli UPEC nella vescica. Inoltre, risultano coinvolte sia nella colonizzazione periuretrale sia nell’adesione delle cellule epiteliali della vescica. Le fimbrie di tipo 1 si legano alle integrine α1β3, di cui gli epiteli uretrali e vescicali sono ricchi, e favoriscono l’invasione degli UPEC nelle cellule della vescica. Al contrario delle fimbrie di tipo 1, le fimbrie P hanno affinità per i residui glicolipidici presenti nell’epitelio renale. Le fimbrie P favoriscono l’insorgenza di forme acute di IVU e sono in grado di evadere le difese immunitarie attraverso l’inibizione del trasporto di immunoglobuline A. Le fimbrie S riconoscono recettori contenenti residui di acido sialico e sono principalmente coinvolte nelle IVU delle alte vie urinarie.
Il danno cellulare
Una volta adese alle cellule vescicali, gli UPEC esprimono fattori di virulenza, quali LPS (lipopolisaccaride) e l’emolisina-α, coinvolti nel vero e proprio danno cellulare. In particolare, gli UPEC eludono l’immunità innata dell’ospite, rifugiandosi nel citoplasma delle cellule vescicali dove si moltiplicano. Il danno cellulare viene indotto dalla produzione dell’emolisina-a, che promuove la lisi delle cellule dell’ospite attraverso la formazione di pori. Tali pori facilitano il rilascio nell’ambiente esterno di ioni metallici e nutrienti. In aggiunta, l’emolisina-α favorisce l’esfoliazione dell’epitelio vescicale, esponendo gli strati più interni dell’uroepitelio all’invasione di ulteriori microrganismi (Figura 2).
Solo E. coli?
Benché E. coli sia la causa predominante degli eventi di cistite, possono essere identificati altri batteri, in particolare negli ambienti ospedalieri.
Enterococcus spp.
I membri del genere Enterococcus spp. sono il secondo gruppo di microrganismi maggiormente coinvolti nei casi di cistite. Essi fanno parte della normale flora intestinale ma negli ambienti ospedalieri sono in grado di colonizzare facilmente pazienti lungodegenti e con precedenti terapie antibiotiche. Membri quali E. faecalis possono esprimere diversi fattori di adesione, come le proteine superficiali enterococciche (Esp) e pili associati al biofilm (Ebp). E. faecalis maggiormente coinvolti nelle IVU nei pazienti cateterizzati. La presenza di cateteri vescicali induce una infiammazione dell’epitelio urinario con conseguente rilascio di fibrinogeno, che si deposita sulla superficie del catetere. E. faecalis, si lega all’accumulo di fibrinogeno tramite adesine e lo utilizza come fonte di nutrimento. Inoltre, E. faecalis lega il fibrinogeno anche tramite pili Ebp, che favoriscono la formazione del biofilm, una matrice polimerica extracellulare prodotta dai microrganismi stessi che svolge il ruolo di protezione contro il sistema immunitario dell’ospite.
Klebsiella spp.
Coinvolto in percentuale minore nelle IVU, ritroviamo il genere Klebsiella. Klebsiella spp. comprende moltissime specie ma quella maggiormente coinvolta nei casi di cistite è la Klebsiella pneumoniae. Essa è generalmente presente nella mucosa respiratoria e nell’intestino dell’uomo. La produzione di adesine e di fimbrie di tipo 1 e 3 favoriscono l’adesione e l’invasione dell’epitelio della vescica. In aggiunta, la capacità di produrre il biofilm protegge lo stipite dal sistema immunitario dell’ospite, favorisce la sopravvivenza del microrganismo ed aumenta la disponibilità di nutrimenti.
Trattamenti contro la cistite
Trattamento antibiotico
Attualmente gli antibiotici raccomandati per il trattamento delle IVU, incluse le cistiti, sono l’ampicillina, la ciprofloxacina, il trimethoprim/sulfamethoxazolo e la fosfomicina. Tuttavia, il crescente aumento dell’antibiotico resistenza rappresenta una sfida per la sanità pubblica, che si vede diminuire la disponibilità di antibiotici efficaci ancora. In particolare, membri della famiglia delle Enterobacterales, quali E. coli e K. pneumoniae, acquisiscono facilmente enzimi detti ESBL (extended-spectrum-B-lactamases), in grado di inibire l’effetto dell’antibiotico. A tal proposito, nelle IVU gravi, possono essere utilizzate terapie combinate con antibiotici ad ampio spettro ed inibitori delle ESBL: l’inibitore blocca l’attività catalitica dell’enzima e l’efficacia dell’antibiotico viene garantita.
Non solo antibiotici
Nei casi non gravi di cistite, sono disponibili soluzioni che non prevedono l’utilizzo di antibiotico. Come prima opzione, si consiglia di assumere molti liquidi per aumentare l’introito di liquidi, e la successiva assunzione di integratori alimentari quali il mirtillo in grado di inibire l’adesione dei batteri alla mucosa vescicale. Altre opzioni non di natura antibiotica sono la somministrazione di D-mannosio ad alto dosaggio, che permette di ricostruire l’integrità della mucosa vescicale, e l’acido ialuronico, il quale, se assunto per via intravescicale, previene le cistiti batteriche ricorrenti.
Conclusioni
La cistite è una patologia comune ma complessa, in cui si possono riscontrare diverse cause. Nonostante l’aumento del fenomeno dell’antibiotico resistenza, un trattamento antibiotico mirato ed una corretta igiene personale rimangono le opzioni indicate per il trattamento della patologia.
Bibliografia
- Ryan, Kenneth J. Sherris Medical Microbiology – Seventh Edition. New York: McGraw Hill Medical, 2018.
- https://www.humanitas.it/news/cistite-non-sempre-occorre-lantibiotico/.
- Goddard JC, Janssen DAW. Intravesical hyaluronic acid and chondroitin sulfate for recurrent urinary tract infections: systematic review and meta-analysis. Int Urogynecol J. 2018 Jul;29(7):933-942.
- Krawczyk B, Wysocka M, Michalik M, Gołębiewska J. Urinary Tract Infections Caused by K. pneumoniae in Kidney Transplant Recipients – Epidemiology, Virulence and Antibiotic Resistance. Front Cell Infect Microbiol. 2022 Apr 21;12:861374.
- https://www.intechopen.com/chapters/57656.