Premessa
Il microbiota del cavo orale è uno dei più complessi del corpo umano per numero e varietà di specie presenti, poiché la cavità orale ospita habitat con caratteristiche anatomiche e fisiologiche molto differenti. La normale microflora della bocca comprende principalmente quei microrganismi che hanno la capacità di aderire alle superfici come gengive e denti e quindi resistere alla loro rimozione formando una pellicola o biofilm. La facile disponibilità di detriti epiteliali, le mucoproteine salivari, il pH e la temperatura aiutano nella colonizzazione microbica.
Studi recenti evidenziano che l’accumulo di questo biofilm, definito placca batterica, determina squilibri nella composizione del microbioma e si correla a patologie nel cavo orale quali la malattia parodontale e quella cariosa, così come a numerose patologie sistemiche.
Il microbiota del cavo orale
Il microbiota orale umano è la comunità ecologica di microrganismi commensali, simbiotici e patogeni presenti nella cavità orale.

Il microbiota orale esiste generalmente sotto forma di biofilm e svolge un ruolo cruciale nel mantenimento dell’omeostasi orale, nella protezione della cavità orale e nella prevenzione dello sviluppo della malattia. La bocca è colonizzata da una comunità microbica ricca e diversa composta da più di 700 specie differenti di batteri, di determinate specie di funghi e perfino di protozoi.
Evoluzione del microbiota orale
La cavità orale può essere divisa in tre habitat differenti:
- gengiva e palato duro;
- lingua e faringe;
- placca dentale.
In termini di ricchezza di specie, il microbiota del cavo orale è secondo solamente al colon. Le popolazioni di microbi colonizzatori durante l’infanzia prevedono aerobi ed anaerobi obbligati quali i generi Streptococcus, Actinomyces, Veillonella, Neisseria e alcuni lieviti. Dopo, in seguito all’eruzione dei denti, le forme anaerobiche quali Prevotella, Fusarium, ecc. dominano a causa della presenza di un ambiente anaerobico tra gengive e denti.
Tra le forme più diverse rispetto ai microbi che sono riscontrate nel cavo orale possiamo inoltre elencare protozoi, miceti e virus.
Protozoi
Si ritiene che la popolazione di protozoi sia principalmente costituita da organismi saprofiti quali Entamoeba gingivalis e Trichomonas tenax.
Funghi
Tra i funghi il genere Candida è la forma più diffusa associata alla cavità orale ed è associata a diverse infezioni orali. Sono riscontrabili anche miceti appartenenti ai generi Aureobasidium, Saccharomyces, Aspergillus, Fusarium e Cryptoccoccus.
Virus
Tra i virus, diversi batteriofagi sono stati identificati da campioni di placca dentale e salivare e alcuni di essi sono stati associati a diverse patologie come l’endocardite. Un altro ceppo virale presente ed invasivo è l’Herpes simplex, virus latente capace di sfuggire alla risposta immunitaria dell’ospite ed associato anche a casi di parodontite.
Fattori che modulano il microbiota orale
Le condizioni nella cavità orale come i parametri fisici e chimici sono in continua evoluzione a causa della reiterata esposizione all’ambiente esterno. La microflora si localizza in vari siti della cavità orale quali la saliva, la lingua, i denti, le guance, il palato duro e quello molle.
Ci sono fattori endogeni ed esogeni (dieta, fumo, contatti sociali, consumo di alcol, stato socioeconomico, uso di antibiotici e gravidanza) che modulano il microbiota orale. Il contatto sociale ed i baci possono anche comportare cambiamenti nella comunità microbica.
I fattori che danneggiano il microbiota del cavo orale sono gli zuccheri (aumentano S. mutans e F. nucleatum), il fumo (aumentano Bacillus spp. e Clostridium spp.), l’alcol (aumentano batteri Gram positivi tra i quali S. mutans), gli antibiotici (riducono Actinobacteria), la nascita mediante parto cesareo (incorretta colonizzazione del neonato dal microbiota della mamma), il contatto orale con persone con microbiota orale squilibrato.
Dieta, stile di vita, antibiotici e condizione sociale sono i fattori ambientali che più di ogni altri influenzano la sua composizione e funzionalità. Zuccheri, grassi e vitamine sono tra i nutrienti a maggiore impatto in questo tipo di microbiota. In molti casi di carie infantili, provocate appunto da alimenti ricchi in zuccheri, è infatti stata riscontrata alta associazione con una marcata presenza di S. mutans e F. nucleatum mentre si è visto come grassi e vitamina C fungono da promotori di Fusobacteria. Al fine di mantenere l’omeostasi batterica orale, le evidenze suggeriscono dunque di privilegiare fibre e prodotti caseari rispetto ad alimenti ricchi in grassi o zuccheri. Sono necessari molti più studi su questo tema che è ai suoi albori, ma i risultati sono entusiasmanti e ci fanno comprendere quanto i batteri, che in numero superano le nostre cellule, hanno un impatto determinante sulla nostra salute.
Microbiota orale e rapporto con le patologie locali e sistemiche
Analogamente al microbiota intestinale, maggiormente studiato ed oggetto di innumerevoli pubblicazioni scientifiche, anche il microbiota orale sembrerebbe avere un ruolo importante nella genesi di patologie, anche non strettamente correlate al tratto oro-faringeo.
La salute orale di un individuo dipende dalla presenza di un sano biofilm (microflora autoctona) sulla superficie gengivale, dentale e della cavità orale. Quando i microrganismi presenti perdono l’omeostasi si generano dei fenomeni che portano a generare numerose malattie orali e non.
Il cavo orale esercita un’influenza anche su aree quali la faringe, le tonsille, le tube di Eustachio e l’orecchio medio. La proliferazione dei batteri patogeni e la diminuzione dei batteri simbiotici, possono provocare effetti locali quali carie, afte, stomatiti, alitosi, gengiviti, sanguinamento gengivale, tonsilliti, faringiti, naso chiuso, otiti e gola infiammata.
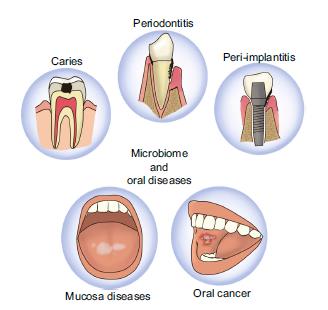
In aggiunta agli effetti locali la perdita di omeostasi può produrre effetti sistemici quali malattie cardiovascolari, infiammazione intestinale, disturbi metabolici cirrosi epatica, cancro, malattie del sistema nervoso come la malattia di Alzheimer, sistema endocrino malattie come il diabete, obesità, sindrome dell’ovaio policistico, malattie del sistema immunitario come l’artrite reumatoide, aterosclerosi.
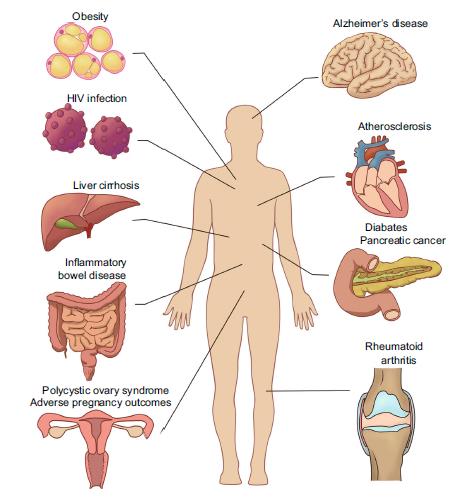
Come anticipato, un numero sempre più crescente di evidenze suggerisce come determinate infezioni batteriche comportino svariate patologie, anche sistemiche e, apparentemente, non correlate al microbioma orale. Tra le condizioni cliniche troviamo ad esempio il tumore esofageo, l’aterosclerosi ole patologie cardiache in generale.
Il tumore esofageo rappresenta l’ottavo tumore più diffuso al mondo nonché la sesta causa di morte. Recenti studi hanno mostrato come la presenza di specifici batteri orali possa incrementare il rischio di una sua insorgenza. A tal proposito, Porphyromonas gingivalis è risultato espresso nel 61% dei tessuti cancerosi mentre solo nel 12% dei tessuti adiacenti. Nessuna sua presenza è stata invece rilevata nelle mucose orofaringee di individui sani.
Nell’ambito delle patologie cardiovascolari invece, specie del microbiota orale quali S. mutans, P. gingivalis, e Gemella haemolysans rivestono un ruolo importante. S. mutans contribuisce attivamente allo sviluppo di aterosclerosi alterando la funzionalità delle cellule epiteliali, uno dei primi indicatori di patologia, oltre a essere uno dei principali agenti responsabili di carie dentali. P. gingivalis promuove la produzione di citochine infiammatorie in seguito a compromissione tissutale.
Particolari specie appartenenti al microbiota orale sono risultate inoltre associate allo sviluppo di patologie coronariche arteriose (CAD) ovvero Campylobacter rectus, Porphyromonas gingivalis, Porphyromonas endodontalis, Porphyromonas intermedia e Prevotella nigrescens, non presenti in altre condizioni cliniche non-cardiache.
Conclusioni
In conclusione, le principali evidenze che emergono da quanto argomentato finora sono:
- il microbiota orale è attivamente coinvolto nella salute complessiva dell’ospite, sia a livello oro-faringeo che sistemico;
- fattori endogeni ed esogeni ne compromettono l’omeostasi traducendosi in svariati quadri patologici;
- considerando l’ampio coinvolgimento, un monitoraggio attento del microbiota orale può risultare utile nella messa a punto di modelli preventivi di intervento basati su una diagnosi non invasiva e maggiormente personalizzata.
In considerazione che età, condizione peridontale, sesso, fumo e patologie locali e sistemiche sono associabili a cambiamenti del microbiota salivare, si può sicuramente auspicare che la saliva possa essere considerata, a tutti gli effetti, un valido strumento da utilizzare per migliorare la procedura diagnostica e di monitoraggio di svariati quadri patologici. Un’attenta analisi della componente batterica salivare potrebbe dunque esser un valido supporto diagnostico e di monitoraggio non invasivo per differenti patologie.
L’uso di metodi molecolari recentemente sviluppati ha ampliato notevolmente le nostre conoscenze sulla composizione e funzione del microbiota orale nello stato di salute e nelle condizioni patologiche. Concludiamo con la considerazione che, sicuramente, gli studi sul microbiota orale e le loro interazioni con i microbioti ubicati in altri siti del corpo siano fondamentali nella conoscenza del corpo umano.
Giuseppe Chindemi
Fonti
- Belstrøm D. “The salivary microbiota in health and disease Journal of Oral Microbiology” 2020, vol. 12.
- Floyd E. Dewhirst, Tuste Chen, Jacques Izard, Bruce J. Paster, Anne C. R. Tanner, Wen-Han Yu, Abirami Lakshmanan, William G. Wade “The Human Oral Microbiome” Journal of Bacteriology 2010, Vol. 192 n. 19 pp. 5002–5017.
- Zhang Y., Xiang Wang, Houxuan Li, Can Ni, Zhibin Du, FuhuaYan “Human oral microbiota and its modulation for oral health” Biomedicine & Pharmacotherapy 2018, vol. 99, pp. 883-893.
- Lu Gao, Tiansong Xu, Gang Huang, Song Jiang, Yan Gu, Feng Chen “Oral microbiomes: more and more importance in oral cavity and whole body” Protein Cell 2018, 9 (5):488–500.
Mi potrebbe indicare dove fanno questo tipo di analisi del microbiota orale? Grazie mille