Il microbiota cutaneo
La pelle ha una superficie di 1,8 m2 e rappresenta un ecosistema con diverse caratteristiche abitative costituite da pieghe, nicchie, invaginazioni nei quali vivono un’ampia gamma di microrganismi.
Strutturalmente la pelle, che si rinnova continuamente, costituisce una efficace barriera fisica che si oppone alla penetrazione di microrganismi e sostanze tossiche dannose costituendo una componente fondamentale della cosiddetta “immunità innata”.
Essa non è composta solamente da cellule cutanee ma anche da microrganismi.
Il corpo dell’uomo, è colonizzato da varie popolazioni microbiche definite “microbioti” che occupano vari distretti anatomici e contiene più microrganismi che cellule.
La superficie cutanea non fa eccezione, in quanto più di un milione di microorganismi di almeno 100 specie distinte colonizzano ogni cm2 di pelle.
Negli ultimi anni si sono realizzati importanti progressi nel campo della ricerca sul microbiota della pelle umana.
Quest’ultima è colonizzata da diversi microrganismi che includono batteri, funghi, virus e acari che convivono in perfetta simbiosi, comunicano con noi, interagiscono con il nostro sistema immunitario e ci aiutano a svilupparlo.
Questo insieme di microorganismi è noto come microbiota cutaneo o dermobiota. Questo biofilm microbico, che ricopre la nostra pelle, ci viene trasmesso da nostra madre, al momento del parto, in modo differente a seconda della modalità del parto stesso.
Origine del dermobiota
Con il parto naturale la madre trasferisce tutto il microbiota cutaneo al figlio, con il parto cesareo il bambino viene influenzato dall’ambiente circostante.
È importante sottolineare che i bambini nati da parto vaginale acquisiscono comunità batteriche simili al microbiota vaginale materno, mentre quelli nati da parto cesareo mostrano un microbiota più simile a quello presente sulla cute di chi ha assistito al parto o presente nell’ambiente in cui avviene il parto.
Nelle primissime fasi della vita le associazioni microbiche sono dominate dagli stafilococchi. Con la crescita, le comunità microbiche cutanee diventano sempre più diverse fino a divenire simili a quelle dell’adulto già all’età di 12-18 mesi.
Il microbiota cutaneo poi si stabilizza definitivamente e rimane tale per ogni individuo, come se fosse un’impronta digitale.
È soggetto a variazioni in base all’area del nostro corpo perché le condizioni sono variabili, per esempio varia dalle pieghe cutanee al viso o dalle braccia ai piedi, e tutto ciò condiziona la quantità ed il tipo di microrganismi che vivono sulla superficie cutanea.
Le specie microbiche cutanee
È importante distinguere i batteri residenti, o commensali, da quelli transitori.
I primi sono gruppi relativamente costanti che si rinnovano e ristabiliscono le nicchie ecologiche preesistenti dopo qualunque perturbazione, mentre i secondi derivano dall’ambiente circostante, persistono sulla pelle per poche ore o per giorni e in condizioni normali non sono patogeni.
Come è stato evidenziato dalle analisi molecolari condotte sul microbiota della pelle, la maggior parte dei batteri cutanei cade all’interno di quattro phyla: Actinobacteria (bifidobatteri e micrococchi), Firmicutes (enterococchi, lattobacilli e Clostridium), Bacteroides (B. fragilis, Prevotella), Proteobacteria (Escherichia). Questi sono gli stessi phyla che caratterizzano anche il tratto gastro-enterico ed il cavo orale.
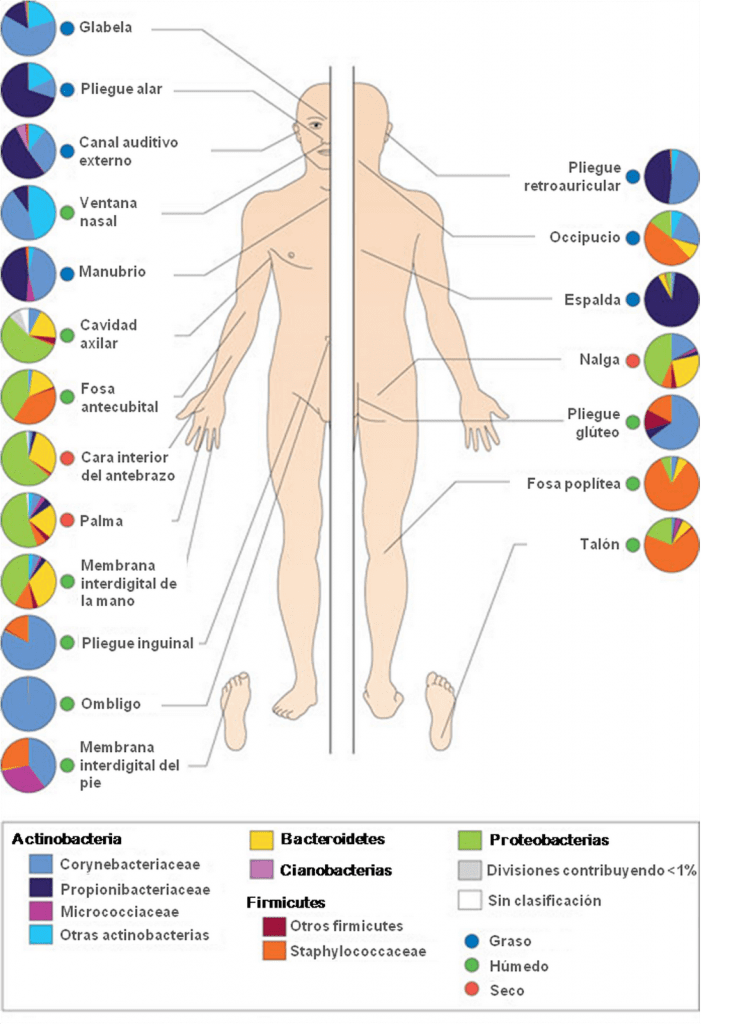
Quello che varia in modo sostanziale è la proporzione tra i vari phyla.
Gli Actinobacteria sono prevalenti sulla pelle, gli anaerobi come i bifidobatteri abbondano nelle zone cutanee a minore presenza di ossigeno; Firmicutes e Bacteroides sono maggiormente presenti nel tratto enterico.
Nella pelle si possono distinguere i siti sebacei o grassi, i siti umidi (ombelico, ascelle, inguine, pieghe glutee, pianta del piede, fossa poplitea del ginocchio) e i siti secchi.
Nei primi predominano le specie di Propionibacterium e di Staphylococcus, mentre nei siti umidi risultano particolarmente abbondanti le specie di Corynebacterium e Staphylococcus.
Queste ultime due specie batteriche risultano produrre il caratteristico cattivo odore associato con il sudore dell’uomo e si è dimostrato che individui che hanno una significativa abbondanza ma scarsa diversità di microflora cutanea, sono più “attraenti” nei confronti delle zanzare rispetto a chi ha una microflora più varia e meno abbondante; in particolare l’abbondanza di Staphylococcus spp. è stata correlata positivamente con un incremento di attrattività.
Uno degli aspetti più recenti sull’utilizzo delle conoscenze relative al microbiota cutaneo riguarda la medicina forense.
Considerato, come già detto, che le comunità batteriche cutanee sono “personalizzate”, si possono utilizzare le tracce batteriche lasciate sugli oggetti, per identificare chi ha toccato quegli oggetti semplicemente confrontando le popolazioni batteriche presenti sugli oggetti e sulla pelle del sospettato. Questo metodo è estremamente vantaggioso tenendo anche conto del fatto che le popolazioni batteriche possono essere rilevate anche su oggetti dove le comuni impronte digitali non possono essere rilevate (stoffa, superfici porose) e che si mantengono stabili fino a 2 settimane dopo il contatto a temperatura ambiente.
Nei siti secchi risiede una popolazione mista di batteri, con una maggiore prevalenza di β-Proteobatteri e Flavobacteriales. In genere la diversità batterica sembra essere minore nei siti sebacei visto che i lipidi creano un ambiente ostile che seleziona quei microrganismi che possono tollerare tale condizione.
Tornando a parlare di batteri commensali, un esempio molto importante per la nostra cute è rappresentato da Staphylococcus epidermidis. Questo batterio costituisce, infatti, la principale barriera nei confronti dello Staphylococcus aureus, in buona parte grazie al fatto che produce antibiotici naturali. Una diminuzione di questo commensale, causata ad esempio da un trattamento antibiotico aspecifico, potrebbe favorire indirettamente lo sviluppo e l’infezione da Staphylococcus aureus.
Gli stessi batteri commensali, tuttavia, possono trasformarsi in patogeni opportunisti nel momento in cui vi sia, ad esempio, un’importante riduzione delle funzioni del sistema immunitario o un’alterazione dell’effetto barriera di una mucosa.
Pseudomonas aeruginosa, batterio aerobico gram-negativo, come S. epidermidis, è considerato un normale costituente della microflora naturale di un essere umano.
Rispetto al microbiota intestinale e orale, il microbiota della pelle presenta una maggiore variabilità legata al tempo. Il mantenimento di un microbiota in equilibrio, o eubiotico, dipende da diversi fattori interconnessi e anche complessi.
Fattori che influenzano il microbiota cutaneo
Ci sono diversi elementi in grado di modulare il microbiota cutaneo.
La fisiologia dell’ospite, le caratteristiche dell’ambiente esterno, il sistema immunitario, il genotipo dell’ospite, lo stile di vita e possibili condizioni patologiche sottostanti sono tutti fattori che esercitano un’influenza specifica.
Altri fattori possono nuocere o alterare il microbiota cutaneo quali l’età, il sesso, l’alimentazione, il tipo di vita, alcuni farmaci, l’utilizzo dei cosmetici. L’utilizzo di detergenti molto aggressivi elimina lo sporco ma elimina anche questa barriera difensiva.
Le funzioni del microbiota cutaneo
Il microbiota cutaneo partecipa attivamente alla doppia funzione protettiva della pelle, come barriera fisica ed immunologica che ostacola lo sviluppo di batteri nocivi generando un ambiente ostile al loro sviluppo e con la propria attività di degradazione dei lipidi della superficie cutanea, protegge dall’azione immunosoppressiva che le radiazioni UV generano sulla nostra pelle.
È importante mantenere una composizione equilibrata del microbiota in modo da evitare la colonizzazione di batteri indesiderati. Quando si rompe questo equilibrio, compaiono problemi infiammatori, infezioni, allergie o malattie autoimmuni.
Recenti studi hanno dimostrato come lo squilibrio e la distruzione delle popolazioni microbiche cutanee correli con il peggioramento di condizioni patologiche presenti, tra i quali la dermatite atopica, l’acne cutanea e la psoriasi. Partendo da queste evidenze, la ricerca scientifica ha iniziato a focalizzare l’attenzione sullo studio di nuovi prodotti cosmetici contenenti batteri utili a combattere i disturbi cutanei dovuti ad agenti patogeni.
Microbiota cutaneo e malattie
Grazie alla sua funzione di interfaccia protettiva tra l’interno del corpo umano e l’ambiente esterno altamente contaminato, la pelle è densamente colonizzata da un microbiota diversificato e attivo, un ecosistema complesso e dinamico abitato da batteri, archea, funghi e virus.
Questi microbi, definiti collettivamente come “microbiota cutaneo”, sono fondamentali per la fisiologia e l’immunità cutanea. Le interazioni tra i microbi della pelle e l’ospite possono cadere ovunque lungo il continuum tra mutualismo e patogenicità.
Sebbene la causa e l’effetto siano generalmente difficili da discriminare, i cambiamenti nel microbiota cutaneo svolgono chiaramente un ruolo nella patobiologia di molti tipi di malattie della pelle e disturbi estetici. Il microbiota cutaneo è di grande importanza per la salute e il benessere dell’uomo.
È coinvolto in diverse malattie della pelle quali la psoriasi, eczemi, dermatiti da contatto, allergie alimentari, dermatite seborroica, acne, rosacea e svolge un ruolo importante nelle infezioni delle ferite.
Un ruolo cruciale nell’insorgenza dell’acne, per esempio, è sicuramente svolto dal Propionibacterium acnes mentre la dermatite atopica vede coinvolti lo Staphylococcus epidermidis e lo Staphylococcus aureus.
Diversi studi in atto, mirano a ripristinare l’equilibrio del microbiota cutaneo e il successivo benessere dell’individuo mediante terapie cutanee con prebiotici o probiotici e l’utilizzo di acque termali su soggetti affetti da psoriasi.
Per alcune patologie dermatologiche è stato evidenziato un legame con le disbiosi intestinali caratterizzate da scarsa biodiversità microbica del tutto simile a quella evidenziata nei pazienti affetti da malattia infiammatoria intestinale.
In molti casi, la somministrazione di alcuni ceppi di probiotici ha portato ad una diminuzione dell’infiammazione intestinale e sistemica e, successivamente, al miglioramento della sintomatologia cutanea. Tali evidenze dimostrano l’esistenza di un vero e proprio “asse intestino-pelle”.

Da anni sappiamo, empiricamente, che la salute dell’intestino è una condizione necessaria per avere una pelle sana. E sappiamo anche che diverse patologie dermatologiche possono variare il loro decorso a seconda delle condizioni di salute a livello dell’apparato digerente.
Uno studio clinico specifico sull’uomo ha dimostrato la capacità del probiotico Lactobacillus salivarius LS01 di ridurre la gravità della dermatite dopo 16 settimane di trattamento, mentre nel placebo non si è registrato alcun miglioramento significativo.
Parallelamente a questi risultati sulla gravità dei sintomi, si è registrata una riduzione di un indice di traslocazione microbica, suggerendo così un miglioramento dell’effetto barriera a livello intestinale.
Oltre al miglioramento dei sintomi della malattia, è stata dimostrata la capacità del probiotico di integrarsi nel microbiota intestinale, essendo così rilevabile nelle feci dei soggetti anche fino ad un mese dopo il termine dell’assunzione.
Due delle disbiosi cutanee più conosciute e rilevanti sono associate al già menzionato Staphylococcus aureus e al Propionibacterium acnes.
Il primo è il principale colonizzatore della cute atopica propria della dermatite atopica, mentre il secondo gioca un ruolo centrale nello sviluppo delle lesioni tipiche dell’acne.
Un probiotico selezionato, Lactobacillus salivarius LS03, ha dimostrato in vitro una spiccata attività di inibizione di Propionibacterium acnes. Questa attività è stata studiata in coltura, evidenziando degli aloni di inibizione importanti. Oltre a questo, L. salivarius LS03 si è dimostrato anche un forte anti-infiammatorio, andando così potenzialmente a spezzare la propagazione e amplificazione del processo infiammatorio.
I difetti di barriera nella dermatite atopica sembrano comunque andare oltre la pelle, interessando anche la mucosa intestinale.
I microrganismi probiotici con un valore bioterapeutico possono modulare le risposte immunitarie della mucosa, portando così a una riduzione dell’infiammazione gastrointestinale. L’effetto potrebbe estendersi anche oltre l’intestino, andando a ridurre la sensibilità della pelle e supportando la sua funzione immunitaria.
In conclusione, ceppi probiotici selezionati possono inibire selettivamente Propionibacterium acnes o Staphylococcus aureus direttamente nell’intestino, contribuendo al ripristino del normale effetto barriera.
Conclusioni
Tradizionalmente, la pelle è stata considerata come l’estrema linea di contatto fra l’organismo e l’ambiente circostante, ma le scoperte riguardanti l’ecosistema che “abita” questo tessuto stanno modificando tale concetto.
Il microbiota della pelle è complesso quanto quello dell’intestino, ma è tuttora poco conosciuto. D’altra parte, i microbi che lo compongono sono considerati come parte di un’unica struttura funzionale insieme alla pelle e ad altre superfici dell’organismo.
Diversi studi hanno rivelato che il microbiota della pelle sana è determinato da microbiotipi cutanei a seconda del tipo di ambiente (sebaceo, umido o secco). Alterazioni di quest’ultimo sono state poste in relazione sia con malattie della cute che con patologie infiammatorie generalizzate.
Sarà interessante, in futuro, andare a studiare possibili formulazioni per uso topico contenenti probiotici, oppure alcune loro frazioni attive, in modo da velocizzare l’insorgenza degli effetti benefici.
La novità consiste nella scoperta che, se applicati localmente, questi organismi sono capaci di influenzare in maniera positiva la composizione e l’equilibrio della microflora cutanea.
Una flora batterica equilibrata garantisce, a sua volta, la buona salute della cute, che riesce così a rigenerarsi con maggiore facilità, invecchiando più lentamente.
Anche i prebiotici giocano un ruolo determinante tra le soluzioni di ultima generazione per la cura cutanea quotidiana e stanno conquistando uno spazio crescente come ingredienti di creme, sieri e detergenti.
Pertanto, il microbiota cutaneo, pur essendo molto complesso e per molti versi ancora sconosciuto, comincia a essere utilizzato non solo come un nuovo indicatore dello stato di salute della pelle ma anche con un approccio terapeutico.
Fonti
- Egert M., Simmering R. “The microbiota of the human skin” . Adv Exp Med Biol. 2016; 902: 61-81.
- Erin Chen Y., Fischbach M.A., and Belkaid Y. “Skin microbiota–host interactions” Nature. 2018 January 24; 553(7689): 427–436.
- Pignatti M. “Dermobiotica: Alimentazione, Microbiota, Pelle”. 2018; Minerva Medica.
- https://www.microbiologiaitalia.it/altro/nei-rossi/
6 commenti su “Il microbiota cutaneo: “amico per la pelle””
I commenti sono chiusi.