Funzioni dell’apparato urinario
L’apparato urinario (Fig. 1) è costituito dai reni e dalle vie urinarie.
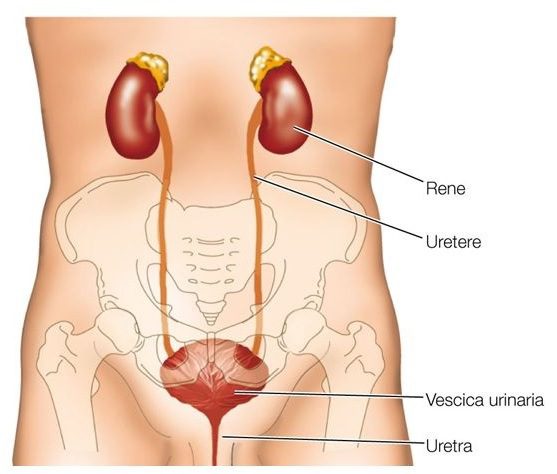
In particolare, i reni si trovano nella regione posteriore dell’addome e sono deputati principalmente alla produzione dell’urina. Ad essi fanno seguito le vie urinarie che sono costituite dai calici renali, i quali si riuniscono nella pelvi. Le pelvi proseguono negli ureteri, i quali a loro volta portandosi in basso terminano nella vescica urinaria che raccoglie l’urina e la immette all’esterno tramite l’uretra.
L’apparato urinario svolge diverse funzioni, tra le quali si distinguono:
- Escrezione o funzione emuntoria, essendo adibito all’allontanamento dal circolo ematico dei prodotti di scarto del metabolismo (acido urico, urea, creatinina ecc);
- Regolazione del volume ematico e della pressione, i reni regolano il volume del fluido corporeo extracellulare producendo un grande o uno scarso volume di urina;
- Normalizzazione della concentrazione di soluti nel sangue, i reni intervengono nella regolazione della concentrazione della maggior parte degli ioni e di soluti come l’urea;
- Regolazione del pH del fluido extracellulare, i reni secernono quantità variabili di H+ concorrendo a tale funzionalità;
- Stimolazione della produzione di globuli rossi, attraverso la produzione di eritropoietina da parte dei reni;
- Attivazione della sintesi di vitamina D, i reni controllano i livelli del calcio nel sangue regolando l’attivazione della genesi della vitamina D.
Struttura funzionale del rene
L’unità funzionale ed istologica del rene è il nefrone. Specificamente, in ciascun rene ci sono circa 1.3 milioni di nefroni.
Ciascun nefrone (Fig. 2) è costituito da due componenti di base: un corpuscolo renale e un sistema di tubuli a loro volta costituiti da: tubulo prossimale, ansa di Henle, tubulo distale e dotto reuniente. Ciascuna porzione del nefrone svolge un compito specifico. In generale:
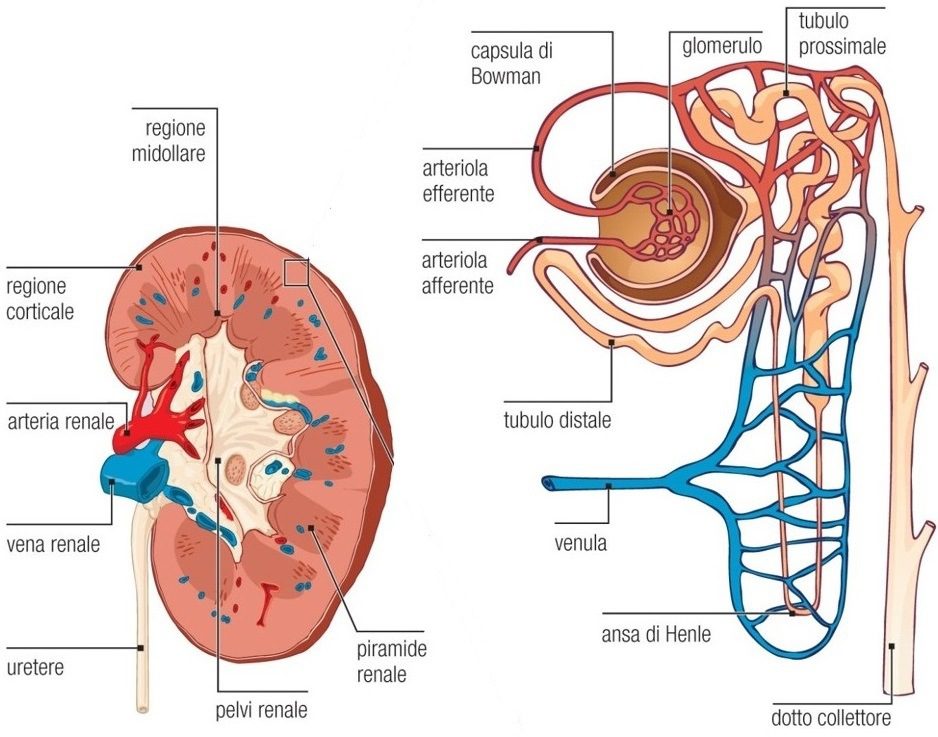
- Il corpuscolo renale filtra il sangue;
- Il tubulo prossimale reintroduce nel sangue le sostanze filtrate;
- L’ansa di Henle contribuisce a preservare acqua e soluti;
- Il tubulo distale elimina dal sangue ulteriori elementi di scarto.
Quindi, il fluido presente nel tubulo distale si svuota in un dotto collettore, che trasferisce l’urina formatasi dalla corticale verso la papilla renale (evidente in Fig. 3). In prossimità della papilla diversi dotti collettori confluiscono in un tubulo di calibro maggiore chiamato dotto papillare che si apre nel calice minore. Corpuscolo renale, tubulo prossimale e quello distale sono localizzati nella corticale, mentre tubuli collettori, parte dell’ansa di Henle ed i dotti papillari si trovano nella midollare.
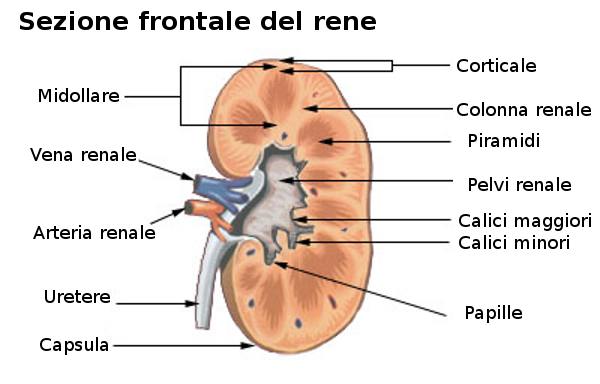
Produzione dell’urina nell’apparato urinario
Il rene è deputato alla regolazione della composizione dei liquidi corporei. Tale organo estrae le sostanze dal sangue per rimuoverle con le urine o reintrodurle in circolo. I tre più importanti processi alla base della produzione di urina sono tre: la filtrazione, il riassorbimento e la secrezione.
- La filtrazione si verifica quando la pressione ematica forza l’acqua ed altre piccole molecole fuori dai capillari glomerulari nella capsula di Bowman in maniera non selettiva, formando un liquido detto filtrato;
- Il riassorbimento consiste nella reintroduzione di acqua e di alcune sostanze filtrate nel sangue da parte del nefrone. Difatti, la maggior parte dell’acqua e dei soluti utili filtrati viene reintrodotta nel sangue mentre il filtrato, costituito da sostanze di scarto o in eccesso ed una piccola quantità di acqua, forma le urine. In particolare, alcuni soluti hanno una concentrazione maggiore nelle urine rispetto al sangue, a causa di un processo di secrezione.
- la secrezione tubulare è il trasporto attivo di soluti dal sangue nel filtrato da parte del nefrone.
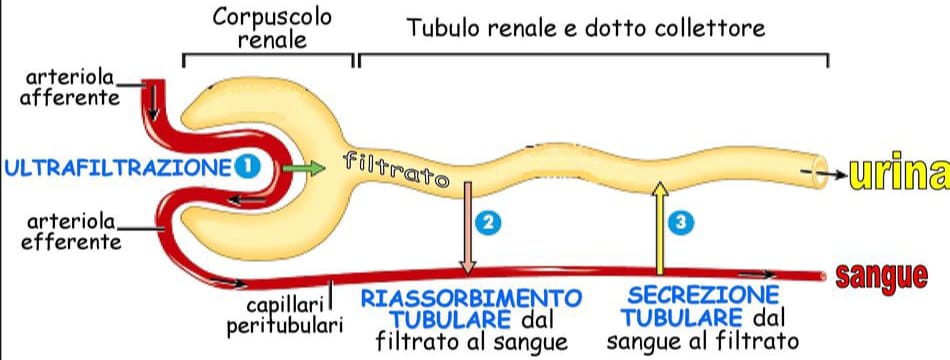
Dunque, l’urina è formata dai soluti filtrati direttamente dal sangue e secreti direttamente nel nefrone, meno i soluti e l’acqua riassorbiti (Fig.4).
Membrana di filtrazione
La membrana di filtrazione o di ultrafiltrazione, localizzata nel corpuscolo renale all’interno della corticale, è una struttura specializzata che filtra il sangue. In particolare, essa impedisce alle cellule del sangue ed alle proteine di lasciare il sangue, mentre lo consente ad altri componenti. La barriera di filtrazione è costituita da vari elementi:
- Capillari glomerulari fenestrati con pori di 600 – 100 mm;
- Membrana basale tra le pareti dei capillari e lo strato viscerale della capsula di Bowman;
- Podociti dello strato viscerale della capsula di Bowman.
La filtrazione avviene grazie alla pressione sanguigna che spinge nello spazio capsulare fluidi e soluti disciolti. L’ultrafiltrato che si produce è molto simile al plasma ma privo delle proteine plasmatiche. Specificamente, l’endotelio dei capillari è fenestrato e presenta pori del diametro di 60 – 100 nm che permettono il passaggio di soluti, ma non consentono il passaggio delle cellule del sangue.
Oltre ai rifiuti metabolici, il filtrato contiene altre sostanze organiche come glucosio, acidi grassi, aminoacidi e vitamine. Tutte queste sostanze potenzialmente utili per l’organismo, vengono riassorbite a livello del tubulo contorto prossimale.
Riassorbimento tubulare
Il riassorbimento tubulare è il recupero di acqua e di soluti filtrati dal sangue attraverso il corpuscolo renale. Quasi tutta l’acqua ed i soluti vengono reimmessi rapidamente nel sangue attraverso i tubuli renali e, per questo, le tossine vengono immediatamente rimosse dalla circolazione.
In particolare, il filtrato passa dal lume della capsula di Bowman al tubulo contorto prossimale, all’ansa di Henle e al tubulo contorto distale, quindi nei tubuli collettori. Durante questo passaggio molte sostanze vengono riassorbite con meccanismi differenti. Difatti, il riassorbimento tubulare può avvenire mediante:
- Diffusione;
- Diffusione facilitata;
- Trasporto attivo;
- Cotrasporto;
- Osmosi.
I sali inorganici, le molecole organiche e circa il 99% del volume filtrato, lasciano il nefrone ed entrano nel liquido interstiziale. Specificamente, poiché nei capillari peritubulari la pressione è molto bassa, queste sostanze penetrano a tale livello e fluiscono attraverso le vene renali per immettersi nella circolazione sistemica. Tramite un processo osmotico l’acqua segue questi soluti riassorbiti. La piccola quantità di filtrato che non viene riassorbita (circa l’1%) che forma l’urina contiene urea, acido urico, creatinina, ioni potassio ed altre sostanze.
Secrezione tubulare
La secrezione tubulare è lo spostamento dal sangue di sostanze non filtrate, prodotti metabolici tossici, farmaci o molecole non prodotte normalmente dall’organismo nel filtrato. Tale processo può essere attivo o passivo.
Per esempio, tra le sostanze secrete passivamente vi è l’ammoniaca, un prodotto tossico del metabolismo delle proteine che viene prodotto quando le cellule epiteliali del nefrone rimuovono gruppi aminici dagli amminoacidi. Invece, gli ioni idrogeno, gli ioni potassio, la penicillina e l’acido para-aminoippurico (il cui dosaggio urinario è indicativo della funzionalità renale), sono tra le sostanze secrete attivamente.
Regolazione della concentrazione e del volume dell’urina nell’apparato urinario
L’urina può essere molto diluita o molto concentrata e può essere prodotta in grande o piccola quantità. La concentrazione ed il volume dell’urina sono regolati da meccanismi che preservano l’osmolarità ed il volume dei fluidi extracellulari in limiti definiti.
Il riassorbimento del filtrato a livello dei tubuli contorti prossimali e della branca discendente dell’ansa di Henle è obbligatorio e quindi resta relativamente costante. Però, in corrispondenza dei tubuli contorti distali e dei dotti collettori è strettamente regolato. Difatti, se:
- l’omeostasi richiede l’eliminazione di grossi volumi di urine diluite, il filtrato diluito può passare nei tubuli distali e nei dotti collettori senza subire modificazioni sostanziali della sua concentrazione;
- l’acqua deve essere conservata per mantenere l’omeostasi, vi sarà la produzione di scarse quantità di urina molto concentrata.
La regolazione della concentrazione e del volume delle urine coinvolge meccanismi ormonali, l’autoregolazione ed il sistema nervoso autonomo.
Meccanismi ormonali coinvolti nell’apparato urinario
I due principali meccanismi ormonali coinvolti nella regolazione della concentrazione e del volume dell’urina sono il sistema ormonale renina – angiotensina – aldosterone e l’ormone antidiuretico (ADH). Ciascun meccanismo è attivato da stimoli diversi, ma agiscono in parallelo per regolare l’omeostasi. Il primo sistema annoverato è più sensibile ai cambiamenti della pressione sanguigna, mentre l’ADH è più sensibile ai cambiamenti dell’osmolarità del sangue.
Giovanna Spinosa
Fonti
- https://link.springer.com/chapter/10.1007/978-88-470-0669-0_1;
- https://link.springer.com/chapter/10.1007/978-88-470-1064-2_13;
- Anatomia umana – Vanputte et al;
- http://www.med.unipg.it/ccl/NEWS/Corso%20Preparazione%202013%202014/Biologia%20(Apparati)/Apparato%20Urinario.pdf.