Caratteristiche
Pneumocystis jirovecii è un fungo patogeno opportunista nell’uomo, precedentemente noto come P. carinii. La tassonomia di P. jirovecii non è stata ancora definita, inizialmente considerato alla stregua di un protozoo, è stato recentemente considerato un Fungo, sulla base di caratteristiche biochimiche e genetiche:
- sequenze rRNA
- timidilato-sintetasi
- diidrofolato-reduttasi
- beta-tubulina
- DNA mitocondriale
- chitina nella parete cellulare
Il fungo è stato così chiamato in onore dell’accademico ceco Otto Jírovec.
P. jirovecii è un eucariota unicellulare non mobile, tradizionalmente descritto in due diverse forme. I trofozoiti da 1 μm a 5 μm sono di forma pleomorfa e ameboide (Fig.1), generalmente rappresentano la maggior parte degli organismi identificati nei polmoni dei soggetti con polmonite da P. jirovecii; le forme cistiche più grandi da 5 μm a 8 μm di diametro, hanno forma sferica liscia con una spessa parete cellulare e può contenere fino a 8 corpi intracistici (sporozoiti). La modalità di replicazione di P. jirovecii non è stata ancora chiarita, tuttavia, le fasi nel suo ciclo vitale sono state caratterizzate: gli sporozoiti escistano dalle cisti attraverso rotture nella parete cellulare, assumendo così lo stato di trofozoiti. Quest’ultimi attraversano una fase di moltiplicazione asessuata per mitosi, poi avviene fase sessuata dove coniugano in uno zigote; lo zigote va incontro prima a meiosi e successivamente mitosi per produrre 8 nuclei aploidi (Fig.2).


Filogenesi
| Dominio | Eukaryota |
|---|---|
| Regno | Fungi |
| Phylum | Ascomycota |
| Subphylum | Taphrinomycotina |
| Classe | Pneumocystidomycetes |
| Ordine | Pneumocystidales |
| Famiglia | Pneumocystidaceae |
| Genere | Pneumocystis |
| Specie | P. Jirovecii |
Patogenesi
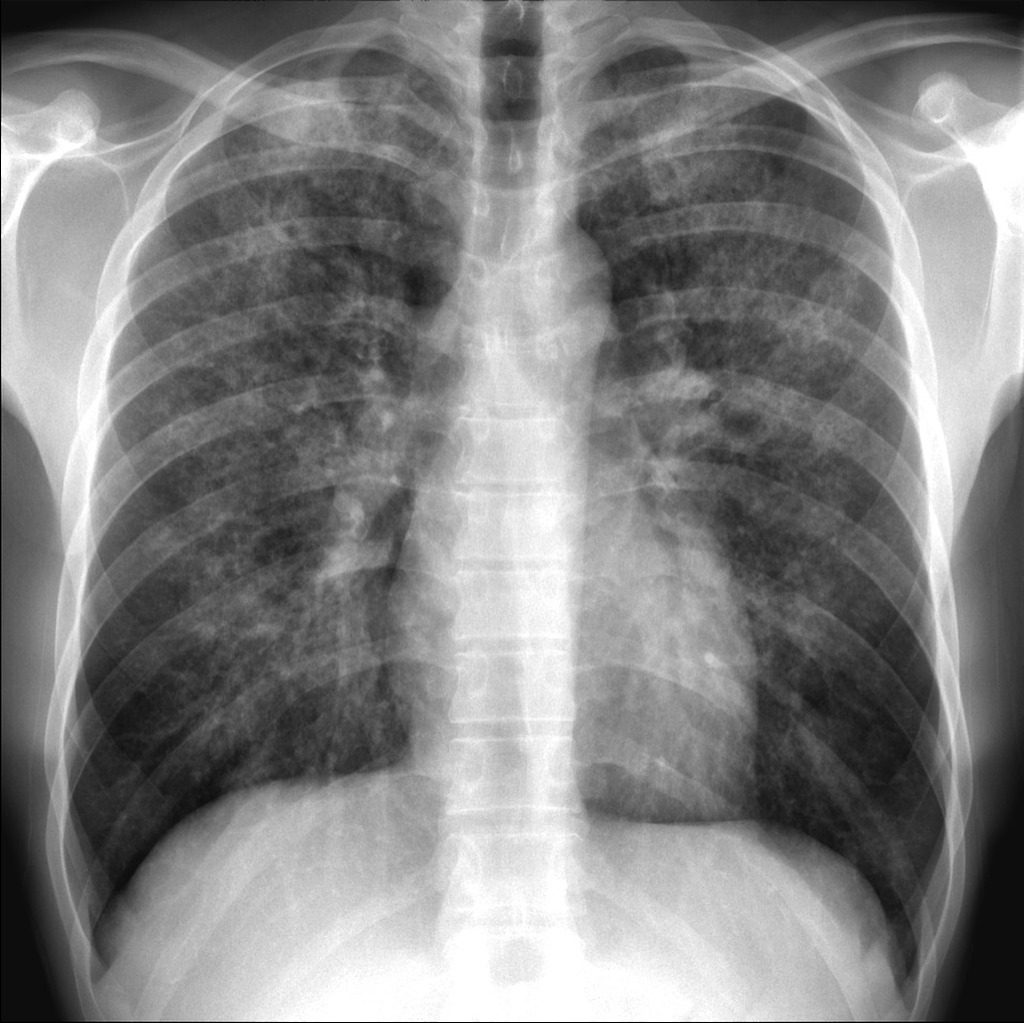
Pneumocystis jirovecii sostiene una polmonite (Fig.3) che insorge quasi esclusivamente in soggetti immunocompromessi (AIDS, disordini linfoproliferativi, trapianto cellule staminali, prolungata terapia corticosteroidea, malattia di Cushings). La tipica sintomatologia d’esordio è data dalla presenza di febbre, tosse non produttiva e dispnea (difficoltà alla respirazione); sono solitamente presenti anche tachicardia, tachipnea ed a volte cianosi; talvolta (<3%), compaiono lesioni extrapolmonari a carico di linfonodi, milza, fegato e midollo osseo.
Metodi di identificazione
La diagnosi richiede l’identificazione di P. jirovecii nel tessuto polmonare o bronchiale, o nel liquidi delle basse vie
respiratorie (lavaggio broncoalveolare, aspirato polmonare); l’identificazione microscopica di cisti e trofozoiti di P. jirovecii viene condotta mediante colorazione di Giemsa (nuclei dei trofozoiti e fasi intracistiche) o di Gomori (parete cellulare). L’impiego di Ab marcati con fluorofori può essere impiegato per una identificazione altamente sensibile e specifica. Le tecniche molecolari per l’identificazione di P. jirovecii sono associate ad elevata sensibilità e specificità rappresentando, di fatto, il gold standard diagnostico. Nella Fig. 4 è rappresentata l’amplificazione mediante PCR del gene DHFR di Pneumocystis jirovecii in campioni di BAL ed espettorato.

Terapia
Il trattamento si basa sul trimetoprim/sulfametossazolo per 14-21 die. Il trattamento può essere iniziato prima della conferma della diagnosi perché le cisti di P. jirovecii rimangono nel polmone per settimane. Gli effetti avversi del trattamento sono più frequenti nei pazienti con AIDS e comprendono eruzione cutanea, neutropenia, epatite e febbre.
I farmaci che si possono utilizzare, sempre per 21 giorni, in alternativa sono:
- Pentamidina
- Atovaquone
- Clindamicina
È consigliata una terapia di supporto con corticosteroidi per pazienti che hanno una Pao2< 70 mmHg
Dr. Giosuè Ruggiano
Fonti
- https://it.wikipedia.org/wiki/Pneumocystis_jirovecii
- http://www.ch.unich.it/med/papers/microbiologia/20a%20lezione%20-%20Pneumocystis%20carinii.pdf
- https://www.msdmanuals.com/it-it/professionale/malattie-polmonari/polmonite/polmonite-da-pneumocystis-jirovecii
- https://ppdictionary.com/mycology/jiroveci.htm
- https://www.cdc.gov/dpdx/pneumocystis/modules/Pneumocystis_LifeCycle.gif
- https://i2.wp.com/thoracickey.com/wp-content/uploads/2016/10/C12-FF4.jpg?fit=500%2C406&ssl=1&w=640
- https://www.paginemediche.it/medicina-e-prevenzione/disturbi-e-malattie/polmonite-da-pneumocystis-carinii
- https://radiopaedia.org/cases/pneumocystis-pneumonia-2
- https://www.researchgate.net/figure/PCR-amplifi-cation-of-Pneumocystis-jiroveci-DHFR-gene-in-BAL-and-sputum-samples-M_fig3_233847635