Trichomonas vaginalis è un protozoo responsabile della trichomoniasi vaginale, venne scoperto dal medico e microbiologo Alfred François Donné (1801- 1878), nel 1836 riportato in una monografia intitolata “Animalculi observed in purulent fluids and secretions of genital organs from Men and Women“. Inoltre ebbe un importante ruolo nel campo dell’ematologia e della microscopia. Successivamente fu Christian Gottfried Ehrenberg (1795 – 1876), professore di storia della medicina all’Università di Berlino, ad assegnare il nome specifico così come lo conosciamo ancora oggi, sottolineando che il principale ambiente umano colonizzato dal protozoo era quello vaginale, cosa che venne inclusa nella sua nomenclatura (Figura 1). La prova della patogenicità di T. vaginalis venne dimostrata da Jhon Kessel e i suoi collaboratori nel 1940, inoculandolo in alcune volontarie, questo permise di descrivere i sintomi provocati dall’infezione.

Alfred François Donné 
Christian Gottfried Ehrenberg
Caratteristiche
Trichomonas vaginalis è un protozoo flagellato, ed è responsabile della tricomoniasi, una delle principali malattie sessualmente trasmissibili di origine non virale diffusa al mondo che presenta un’incidenza maggiore nei paesi in via di sviluppo. L’infezione colpisce sia gli uomini, dove di solito è asintomatica, sia le donne con un’incidenza maggiore in quest’ultime. Inoltre l’infezione di T. vaginalis facilita anche future infezioni da parte di virus come l’HIV.
Filogenesi
| Dominio | Eukaryota |
| Regno | Protista |
| Phylum | Metamonada |
| Classe | Trichomonadea |
| Ordine | Trichomonadida |
| Famiglia | Trichomonadidae |
| Genere | Trichomonas |
| Specie | T. vaginalis |
Caratteristiche strutturali
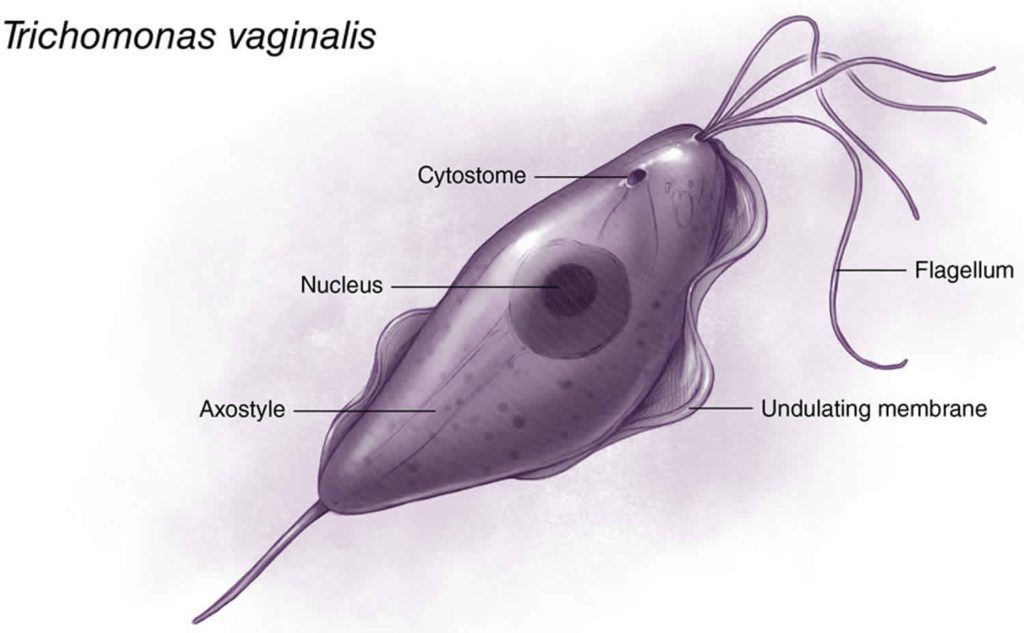
T. vaginalis è un protozoo mobile di forma rotondeggiante, non è un organismo pleomorfo, ovvero il suo ciclo vitale è caratterizzato da un singolo stadio, durante il proprio ciclo vitale, quello di trofozoite in cui è possibile distinguere un nucleo che si trova tra il cinetoplasto e il flagello. Le sue dimensioni variano sensibilmente infatti presenta una lunghezza che va dai 10 – 20 µm ed un diametro compreso tra i 5 – 10 µm. La sua struttura è caratterizzato dalla presenza di quattro flagelli anteriori, lunghi circa 12 µm e l’assostile, una struttura implicata nella mobilità del protozoo. Un quinto flagello che origina dorsalmente, viene incorporato nel margine libero di una membrana ondulante che si estende per circa due terzi della lunghezza del protozoo (Figura 2).
Patogenesi
Il ciclo vitale di T. vaginalis è molto semplice, l’infezione viene contratta durante rapporti sessuali non protetti (Figura 3). L’infezione nei pazienti femminili si sviluppa nell’uretra, nella vagina o nella cervice tuttavia può risiedere anche nelle ghiandole di Bartolini. Invece nei pazienti maschi, l’infezione si localizza a livello dell’uretra e della prostata.
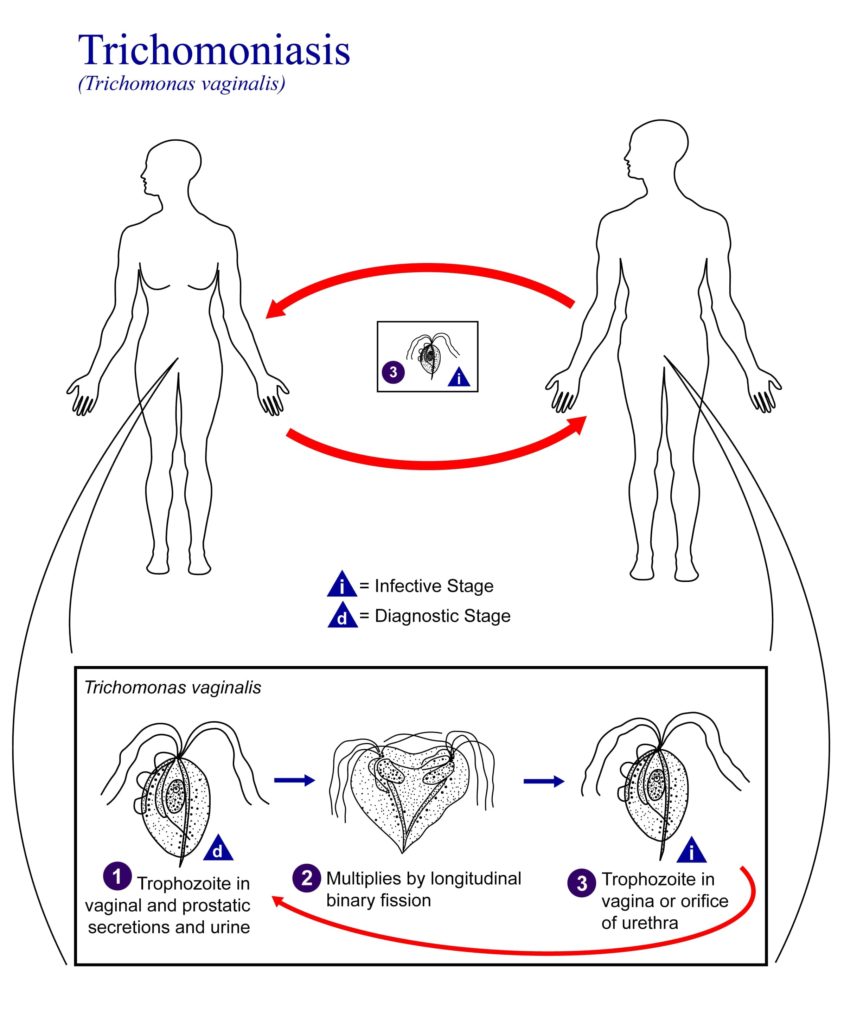
L’infezione ha inizio quando il trofozoite aderisce all’epitelio grazie all’interazione con catene polisaccaridi, successivamente segue il rilascio di idrolasi lisosomiali come la fosfatasi acida. Questi enzimi citotossici provocano la lisi cellulare e il rilascio del contenuto cellulare, successivamente i detriti vengono fagocitati dal parassita. Poi il parassita utilizza delle carboidrasi per staccarsi dalla cellula epiteliale. La moltiplicazione avviene per scissione binaria.
Manifestazioni cliniche di Trichomonas vaginalis
Le manifestazione cliniche in entrambi i sessi possono comparire dopo 4 – 28 giorni dopo l’infezione. I sintomi clinici nelle donne sono caratterizzate da perdite vaginali schiumose ed abbondanti con una colorazione giallo-verdastra accompagnati da un odore sgradevole (Figura 4). A queste perdite sono accompagnati a dolore vulvare e perineale, dolore durante l’atto sessuale a causa della penetrazione (dispareunia), difficoltà durante la minzione (disuria). Inoltre le pareti vaginali e la cervice possono presentare macchie di colore rosso.

Tuttavia nei maschi le manifestazioni cliniche sono generalmente asintomatiche ma si può andare in contro ad uretrite ed irritazione uretrale modesta con perdite schiumose o purulente.
Epidemiologia
Le malattie sessualmente trasmissibili possono essere trasmesse da una diversità di microrganismi, tra questi rientra anche le infezioni causate da protozoi come T. vaginalis. Secondo le ultime stime rilasciate dall’Organizzazione Mondiale della Sanità (OMS) nel “Chlamydia, gonorrhoea, trichomoniasis and syphilis: global prevalence and incidence estimates, 2016” rilasciate a Giugno 2019, nel 2016 sono state registrate circa 156 milioni di Trichomonas vaginalis nel mondo in individui con un’età comprese tra 15 – 49 anni. La regione del Pacifico occidentale e la regione africana hanno registrato la maggior incidenza.
In Italia
In Italia sono attivi due sistemi di sorveglianza, coordinati dal Centro Operativo Aids dell’Istituto Superiore di Sanità che hanno consentito negli anni di misurare la frequenza di numerose malattie sessualmente trassmisibili e di valutare i fattori di rischio associati. Secondo i dati, riportati nel Notiziario dell’Istituto Superiore della Sanità (ISS) “Le Infezioni sessualmente trasmesse: aggiornamento de i dati dei due Sistemi di sorveglianza sentinella attivi in Italia al 31 dicembre 2017” (volume 32, n. 6, giugno 2019) pubblicato a luglio 2019, indicano che i casi di infezione da T. vaginalis hanno mostrato una diminuzione progressiva, fino al 90% dei casi, dal 1991 al 2013, per poi aumentare nuovamente e stabilizzarsi fino al 2017.
Metodi di identificazione
La diagnosi di Trichomonas vaginalis può essere effettuata tramite l’uso di microscopia ottica (Video 1), l’analisi va effettuata velocemente affinché il riconoscimento sia più semplice. Per l’identificazione del protozoo è possibile avvalersi anche dell’uso della microscopia a fluorescenza, una colorazione utilizzata per evidenziarne la presenza è la colorazione con arancio di acridina. Inoltre il riconoscimento può essere effettuato tramite l’uso del Pap test.
Oltre a quanto già detto, è possibile eseguire test di flusso immunocromografico su dipstick o test di amplificazione degli acidi nucleici (PCR), in più, il test di amplificazione degli acidi nucleici può rilevare simultaneamente altri microrganismi o altre malattie sessualmente trasmissibili come l’infezione da clamidia o gonorrea. La coltura di urina o il tampone uretrale sono i soli test convalidati per la rilevazione di T. vaginalis negli uomini. I pazienti con trichomoniasi, come del resto tutti quelli con diagnosi di malattie a trasmissione sessuale devono sottoporsi ai test necessari a escludere altre malattie a trasmissione sessuale come la gonorrea e le infezioni da clamidia.
Terapia
La terapia per T. vaginalis include i seguenti farmaci:
- metronidazolo
- tinidazolo
Il rischio di trasmissione della trichomoniasi può essere ridotto utilizzando il preservativo in modo corretto e costante, limitando i rapporti sessuali fino alla completa guarigione.
Fonti
- “Alfred François Donné, 1801-1878, Discoverer of Trichomonas Vaginalis and of Leukaemia” Br J Vener Dis. 1974 Oct.50(5):377-80. A L Thorburn
- Kessel, I. F., et al., Observations on the pathology of Trichomonas vaginitis and on vaginal implants with Trichomonas vaginalis and Trichomonas intestinalis. Am Gynecol 1940, 39, 1005-1014
- Kissinger, P.; Adamski, A., Trichomoniasis and HIV interactions: a review. Sex Transm Infect 2013, 89 (6), 426-33.
- Chlamydia, gonorrhoea, trichomoniasis and syphilis: global prevalence and incidence estimates, 2016
- Jane Rowley, Stephen Vander Hoorn, Eline Korenromp, Nicola Low, Magnus Unemo, Laith J AbuRaddad, R Matthew Chico, Alex Smolak, Lori Newman, Sami Gottlieb, Soe Soe Thwin, Nathalie Brouteta & Melanie M Taylora
- “Le Infezioni Sessualmente Trasmesse: aggiornamento dei dati dei due Sistemi di sorveglianza sentinella attivi in Italia al 31 dicembre 2015” Volume 30 – Numero 7-8,Luglio-Agosto 2017, Notiziario dell’Istituto Superiore della Sanità
- https://www.epicentro.iss.it/tricomoniasi/epidemiologia-italia
- https://www.msdmanuals.com/it-it/professionale/malattie-infettive/malattie-a-trasmissione-sessuale-mts/trichomoniasi
