Caratteristiche
Il lupus eritematoso sistemico (lupus o LES), è una malattia cronica infiammatoria del tessuto connettivo, di natura autoimmune. Questo significa che il lupus non è una patologia contagiosa. Coinvolge il sistema immunitario e può colpire a qualunque età, diversi organi e tessuti.
La sintomatologia può essere molto varia, a seconda delle zone dell’organismo interessate (fig. 1).

Attualmente non esiste una cura specifica per il lupus, perciò si tende ad alleviare i sintomi e a prevenire le complicanze che ne possono derivare. Le complicazioni infatti possono essere diverse: a carico dell’apparato cardiovascolare, dei reni, respiratorie e neuropsichiatriche.
Eziologia e patogenesi
Le cause della malattia sono sconosciute: secondo diversi studi, alla base ci sarebbe una combinazione di fattori genetici, ambientali e ormonali, che possono predisporre all’insorgenza della malattia. Nelle malattie autoimmuni il sistema immunitario inizia a diventare intollerante verso le stesse cellule dell’organismo e per questo motivo inizia a produrre auto-anticorpi.
La diagnosi precoce e l’azione tempestiva sui sintomi è sicuramente fondamentale.
Si ritiene anche che alla base possa esserci un’alterata clearance delle cellule apoptotiche: la conseguenza di questo è appunto una reazione autoimmune nei confronti del DNA e di altri antigeni intracellulari.
Anche l’esposizione al sole, infezioni pregresse (sia virali che batteriche), alcuni farmaci, traumi e ferite e shock psicologici sembrano avere un ruolo importante nell’insorgenza del LES. L’esposizione al sole nei soggetti con lupus infatti, provoca le manifestazioni cutanee e le riattivazioni di malattia.
Infine, anche se le evidenze scientifiche sono discordanti, anche gli estrogeni femminili sembrerebbero avere un ruolo nei meccanismi di insorgenza della malattia. Questo spiegherebbe una maggiore incidenza osservata nelle donne in età fertile.
Segni e sintomi
Questa patologia è caratterizzata dal fatto che può interessare diversi punti del corpo umano. La sintomatologia infatti può essere differente, manifestandosi in forme più lievi o forme più severe. Le zone generalmente interessate sono cute, mucose e articolazioni: si parla di artralgie (dolori articolari temporanei) ma anche di infiammazione più diffusa (poliartrite acuta).
Tuttavia, può colpire anche reni, sangue e tessuti connettivi nelle forme più gravi.
La particolarità del lupus è infatti che può insorgere sia improvvisamente, con febbre, sia nel corso di un tempo prolungato (anche anni), in maniera graduale. Possono esserci episodi di riacutizzazioni, caratterizzati da febbre e insorgenza di sintomi legati alla cute e le articolazioni, come anche perdita dei capelli o alopecia, in periodi alternati a stati di benessere.
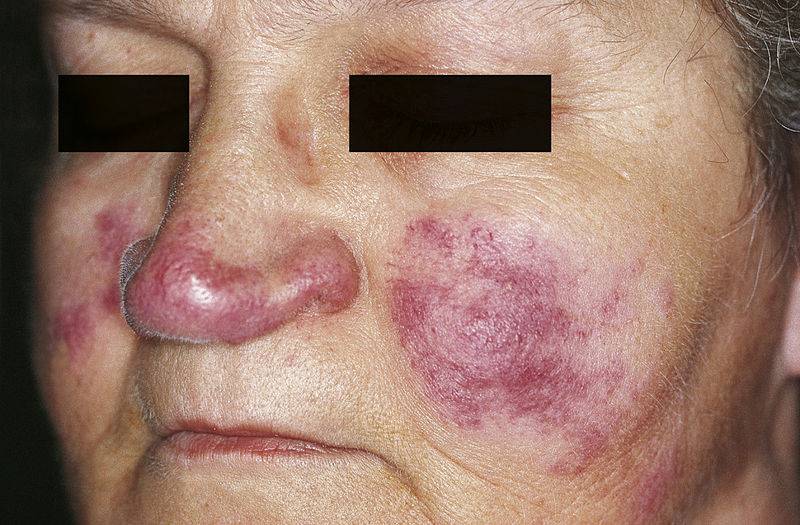
Tipica delle forme lievi di lupus è la comparsa di un’eruzione cutanea a forma di farfalla su naso e guance, detto eritema malare a farfalla (fig. 2). Sono spesso visibili anche protuberanze in rilievo e regioni più rosse, piatte o in rilievo sulle zone esposte al sole di viso, collo, petto e gomiti. Raramente si possono anche formare vescicole e ulcere cutanee, mentre sono più comuni ulcere a livello delle mucose, soprattutto internamente alla bocca. I sintomi che interessano le articolazioni vengono riscontrati il circa il 90% dei pazienti.
Complicanze
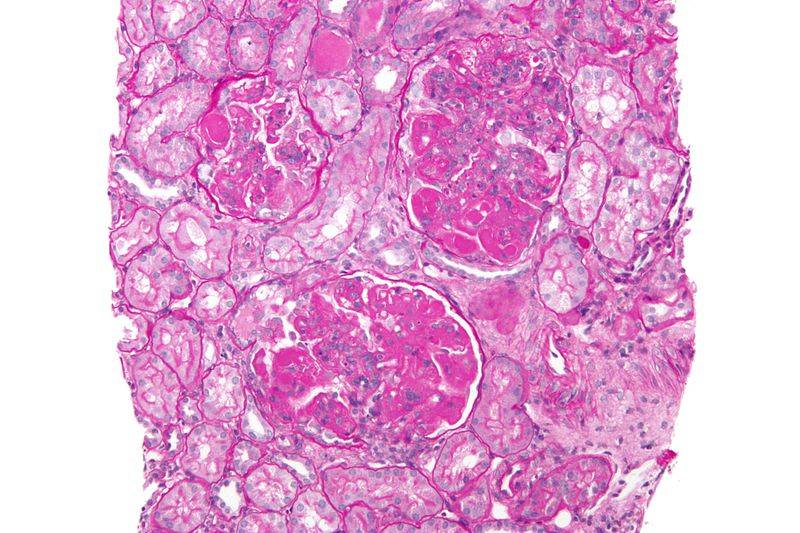
Nelle sue forme più severe, possono essere compromesse le cellule del sangue, ma anche cuore, polmoni, intestino e rene, provocando la cosiddetta nefrite lupica, che danneggia la funzionalità filtrante del rene.
Le complicanze a livello cardiaco possono portare a pericardite, raramente ad angina e miocardite. A livello ematico, il lupus può essere correlato ad una diminuzione della produzione delle cellule del sangue e di piastrine, portando a possibilità di emorragie. L’insufficiente apporto sanguigno a varie parti del tratto gastrointestinale può provocare pancreatite o perforazione del tratto gastrointestinale.
Un feto di madre affetta da lupus che presenta un determinato tipo di anticorpo (anticorpo anti-Ro/SSA) può nascere con un blocco cardiaco. Le donne in gravidanza il cui lupus non è stato tenuto sotto controllo nei precedenti 6 mesi dal concepimento, presentano un aumentato rischio di aborto spontaneo e mortalità fetale.
In ultimo, ma non per importanza, le complicanze del lupus possono intaccare anche il sistema nervoso (lupus neuropsichiatrico) provocando, oltre la cefalea, psicosi, convulsioni e, a lungo andare, demenza.
Epidemiologia
Circa il 70-90% dei soggetti che soffrono di lupus è composto da donne in età fertile, come già accennato, forse per una correlazione con gli estrogeni femminili. Il lupus però colpisce anche i bambini (anche in questo caso la maggior parte sono di sesso femminile), anziani e neonati. Il lupus è diffuso in tutte le parti del mondo.
Secondo quanto riportato da studi statistici recenti, il lupus avrebbe un tasso di frequenza globale compreso tra i 20 e i 70 casi ogni 100.000 persone. In Europa si stimano circa 3 milioni di persone in Europa affette.
La metà dei casi progredisce nel tempo in malattia grave.
Diagnosi
Il primo passo per una diagnosi di lupus è sicuramente l‘esame obiettivo da parte del medico, che ne esamina i sintomi con il paziente. Non esiste uno specifico esame di laboratorio che dia conferma del lupus, ma sicuramente è importante una diagnosi precoce e un’azione tempestiva nella cura. Può essere infatti difficile da diagnosticare in quanto molti sintomi sono comuni ad altre condizioni patologiche.
Una volta accertato il lupus tramite vari esami di laboratorio, è molto importante e necessario monitorare nel tempo l’evoluzione della malattia affinché questa non sfoci in complicanze.
Esami di laboratorio
I criteri più recenti (European League Against Rheumatism (EULAR)/American College of Rheumatology (ACR) 2019) consentono di diagnosticare il LES nelle prime fasi di sviluppo.
Si svolgono una serie di esami del sangue, volti sia ad escludere altre patologie che a dare conferma della presenza di questa malattia autoimmune:
- ricerca degli anticorpi anti-nucleo (ANA): questo test dà esito positivo nel 95% dei casi di LES, ma può risultare positivo anche in altre malattie;
- ricerca degli anticorpi anti-DNA doppia elica (anti ds-DNA): se il test ANA dà esito positivo, si effettua questo test per accertare il lupus;
- ricerca degli anticorpi anti-Smith (anti-Sm): anche questa classe di autoanticorpi è associata al LES;
Altri esami utili per la avere un quadro più completo e per il monitoraggio del LES sono:
- ricerca degli anticorpi anti-fosfolipidi: la positività per questi autoanticorpi si associa alla manifestazione di disturbi specifici, come trombosi arteriose o venose e complicanze ostetriche;
- emocromo: per valutare la presenza di anemia, piastrinopenia e linfocitopenia;
- velocità di sedimentazione eritrocitaria (VES).
Nel tenere sotto controllo l’andamento della malattia, può essere necessario svolgere esami che approfondiscano gli organi interni, come radiografie, ecografie, risonanza magnetica nucleare (RMN) e tomografia assiale computerizzata (TAC).
Terapia
Non esiste, come già detto, una terapia specifica per il lupus, ma esistono diversi trattamenti volti sia a prevenire le riacutizzazioni e le complicanze, sia a prolungare la sopravvivenza a lungo termine e migliorare la qualità della vita del paziente.
La terapia prevede:
- farmaci anti-infiammatori non steroidei (FANS) come antidolorifici per ridurre l’infiammazione;
- idrossiclorochina (un farmaco antimalarico), che risulta efficace anche per i principali disturbi del LES a livello cutaneo e articolare;
- corticosteroidi, per ridurre l’infiammazione, in particolare nelle fasi di riacutizzazione;
- immunosoppressori, a volte utilizzati in associazione ai corticosteroidi come azione combinata (più efficace);
- farmaci biotecnologici capaci di legarsi a delle citochine pro- infiammatorie e/o a molecole di superficie espresse dalle cellule del sistema immunitario.
Fonti:
- https://www.marionegri.it/magazine/lupus-erimatoso-sistemico
- https://www.msdmanuals.com/it-it/casa/disturbi-di-ossa,-articolazioni-e-muscoli/malattie-autoimmuni-del-tessuto-connettivo/lupus-eritematoso-sistemico-les
- https://www.issalute.it/index.php/la-salute-dalla-a-alla-z-menu/l/lupus
- https://www.osservatoriomalattierare.it/altre-malattie-croniche/16645-lupus-conoscerlo-e-il-primo- passo-per-non-temerlo
- https://www.osservatoriomalattierare.it/altre-malattie-croniche/17536-lupus-eritematoso-sistemico- dimostrati-i-benefici-di-anifrolumab-a-livello-cutaneo-e-articolare
- https://commons.wikimedia.org/wiki/File:Lupus_pernio_01.jpg
- https://commons.wikimedia.org/wiki/File:Sintomi_Lupus.png
- https://commons.wikimedia.org/wiki/File:Diffuse_proliferative_lupus_nephritis_-_high_mag.jpg