Caratteristiche
La malattia di Basedow-Graves è una patologia di grande interesse poichè colpisce vari distretti corporei, con conseguente gestione multidisciplinare del soggetto. Per quanto sia principalmente una condizione di interesse endocrinologico, il suo coinvolgere anche il compartimento oculare e dermatologico, la rende spesso anche materia di studio dell’oftalmologia e della dermatologia. Infine il suo meccanismo di sviluppo autoimmune, tuttora non completamente chiarito, ha attratto ed attrae patologi ed immunologi.
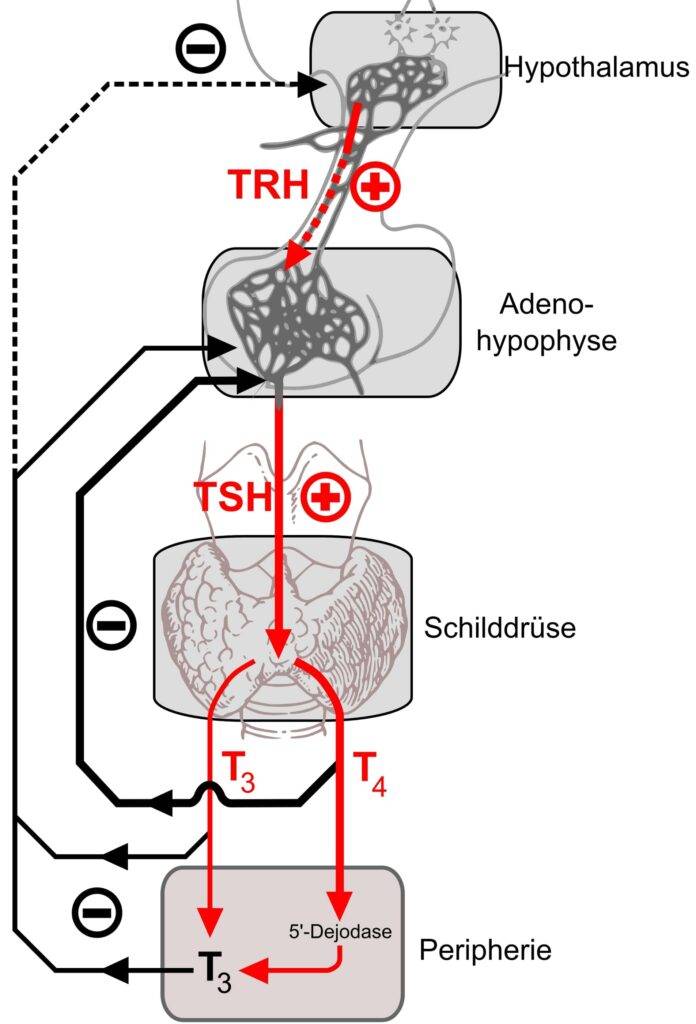
Punto cardinale della malattia è il coinvolgimento tiroideo diffuso, con conseguente iperproduzione ormonale (ipertiroidismo) non più regolata dai meccanismi fisiologici del nostro organismo. Normalmente infatti avviene che l’attore principale nella regolazione della sintesi ormonale tiroidea sia l’asse ipotalamo-ipofisi-tiroide. L’ipotalamo, tramite il TRH, agisce stimolando l’ipofisi alla produzione di TSH. Quest’ultimo incontrando i propri recettori a livello tiroideo determinerà la sintesi di ormoni a livello della ghiandola. L’intero processo è sottoposto a sistemi di feedback, così che un’eccessiva presenza di ormoni tiroidei determinerà una diminuzione di TRH e TSH ovvero un feedback negativo (Fig. 1), mentre una loro diminuzione avrà effetto contrario (feedback positivo).
Eziologia e patogenesi
Attualmente si ritiene che il morbo di Graves abbia un’eziologia autoimmunitaria. Sono stati infatti riscontrati nel contesto della patologia, un elevato livello di autoanticorpi. Non tutti sembrano avere un ruolo patogenetico: tra questi abbiamo ad esempio alcuni come quelli contro la tireoperossidasi (TPO) che possono essere riscontrati anche nel contesto della tiroidite di Hashimoto.
Nel caso del morbo di Graves tuttavia gli autoanticorpi imputati sono quelli contro il recettore del TSH, chiamati TRAb. Queste immunoglobuline sono numerose ed appartengono principalmente alla classe delle IgG. Sono state differenziate in stimolanti, bloccanti e neutre e, per quanto abbiano un’azione differente, sembrerebbero agire tutte e tre sul recettore stimolandolo. Ciò determina il quadro di ipertiroidismo.
Va inoltre evidenziato come le manifestazioni extratiroidee della patologia (orbitopatia e mixedema pretibiale) condividano l’eziologia autoimmune che coinvolge la tiroide. Da ciò è evidente come il recettore del TSH non sia presente esclusivamente a livello della ghiandola, ma in modo diffuso su varie cellule del nostro organismo, compresi ad esempio i fibroblasti presenti a livello dell’orbita oculare o quelli cutanei.
Segni e sintomi
I sintomi ed i segni del morbo di Graves sono distinguibili in base alla loro eziologia in due grandi gruppi, ovvero quelli legati alla condizione di ipertiroidismo e quelli legati all’eziologia autoimmune. La condizione di iperstimolazione tiroidea coinvolge fondamentalmente tutti i sistemi e gli apparati del nostro organismo. Le manifestazioni cliniche differiscono in base all’entità della tireotossicosi, alla sua durata e all’età del paziente. A livello neurologico troviamo un’ iperattività dei riflessi nervosi, tremori ed insonnia. Sul versante psichiatrico i pazienti possono manifestarsi irrequieti, nervosi o irritabili. I pazienti possono avvertire palpitazioni ed è possibile lo sviluppo di fibrillazione atriale. Tendono inoltre, nel contesto gastroenterologico, a perdere peso, ad avere una maggiore frequenza delle evacuazioni e ad avvertire un aumento dell’appetito. Sul versante dermatologico, la cute appare calda e sudata (iperidrosi), i capelli possono assottigliarsi e può comparire alopecia.
Orbitopatia di Graves

La complicanza extratiroidea più frequente è l’orbitopatia, ovvero il coinvolgimento oculare (Fig. 2). Questo, nella fase attiva, può essere di differente entità e si distinguono principalmente tre condizioni: una lieve, una moderata-severa ed una di minaccia per la vista (molto severa). La differenziazione prevede l’utilizzo di score clinici, come quello di attività (CAS, Fig.3) che può essere variabilmente composto da 7 o 10 elementi. Abbiamo tra questi l’edema e l’arrossamento delle palpebre, la chemosi (edema congiuntivale), l’arrossamento congiuntivale, il dolore spontaneo retrobulbare.

Il meccanismo patogenetico prevede l’interazione tra i fibroblasti dell’orbita, gli anticorpi TRAb e i linfociti. Conseguentemente a ciò i fibroblasti sono stimolati alla produzione di alcune sostanze tra cui i glicosamminoglicani (GAG) e alla differenziazione in cellule adipose, nel contesto di un processo infiammatorio locale dove si riscontrano anche linfociti. Questi vengono richiamati a livello orbitario e possono anche invadere i muscoli extraoculari.
La produzione di GAG determina un richiamo d’acqua e porta ad un aumento di volume di muscoli extraoculari con sviluppo di limitazioni motorie. I muscoli retti inferiore e mediale sono quelli più frequentemente coinvolti nel processo. L’aumento volumetrico dei muscoli e del grasso retrobulbare inoltre determina anche proptosi, ovvero protrusione dei globi oculari. Nei casi più evidenti gli occhi acquisiscono un aspetto tipico, anche grazie alla retrazione palpebrale. Ci si ritrova in questo momento nella fase infiammatoria della malattia oculare. I rischi maggiori per la vista sono due: il primo è causato dall’eccessiva esposizione della cornea in seguito alla proptosi con possibile sviluppo di ulcere corneali. Il secondo dall’affollamento orbitario con possibile azione lesiva sul nervo ottico.
Nella fase inattiva dell’oftalmopatia invece i muscoli possono diventare fibrotici e limitare ancora più notevolmente la motilità oculare. Ciò determina nella maggiorparte dei casi strabismo e, come ogni tipologia di strabismo che insorge primariamente nell’adulto, lo sviluppo di visione doppia (diplopia).
Mixedema pretibiale
Il mixedema pretibiale, o dermatopatia associata alla tiroide, è una conseguenza meno frequente e occorre in meno del 5% dei soggetti con malattia di Graves. Più frequentemente si manifesta, per una serie di fattori meccanici, a livello degli arti inferiori e in particolare in regione pretibiale e a volte a livello delle dita dei piedi. Tuttavia può coinvolgere anche altre sedi come ad esempio gli arti superiori, soprattutto nel contesto di ripetuti traumatismi locali. Anche in questo caso l’entità dell’interessamento è differente, arrivando nei casi più estremi allo sviluppo di elefantiasi (meccanismo che coinvolge anche l’edema linfatico).
Nella sua forma più frequente si manifesta come una placca di consistenza aumentata a livello dell’arto inferiore. Ha un colorito eritematoso che in alcuni casi può arrivare al color rosso carne. L’edema, elemento importante per la diagnosi differenziale, non risulta essere improntabile. Questa manifestazione nella maggior parte dei casi, ovvero quelli lievi, rappresenta un difetto estetico in quanto non sintomatico.
Gli annessi cutanei, in particolare le unghie e i tessuti molli circostanti, possono essere infine coinvolti nella manifestazione denominata acropachia. Le unghie si presentano come a vetrino di orologio, la diagnosi differenziale non risulta di particolare difficoltà poichè tale manifestazione si presenta esclusivamente nel contesto di un coinvolgimento cutaneo ed oculare franco.
Epidemiologia
Il morbo di Basedow-Graves è attualmente riconosciuto come la principale causa di ipertiroidismo, costituendo il 60-80% dei casi di tireotossicosi. Coinvolge, come altre patologie del sistema endocrino e di quelle autoimmuni, il sesso femminile. In questa popolazione, per quanto l’epidemiologia vari da paese a paese, possono arrivare ad esserne colpite fino al 2%. La fascia d’età più frequentemente affetta è quella tra i 20 e i 50 anni.
Diagnosi
La diagnosi di malattia di Basedow-Graves si basa sia su test strumentali che sulla clinica. Le analisi di laboratorio e il work-up diagnostico sono i medesimi che vengono effettuati per indagare le altre cause di ipertiroidismo. Questi dati uniti all’evidenza di coinvolgimento extratiroideo, costituiscono la base della diagnosi della malattia.
Sono inoltre numerose le manovre semeiologiche che si possono utilizzare nella diagnosi di coinvolgimento oftalmologico nel morbo di Graves: segno di Moebius, di Von Graefe ecc.
Test strumentali e di laboratorio
I test laboratoristici includono il dosaggio del TSH e degli ormoni tiroidei (T4 e T3). Qualora il TSH sia basso e si riscontri un elevato valore di T4, ci troviamo nel contesto di un evidente ipertiroidismo. Qualora invece i valori di TSH siano inferiori al range, ma quelli dell’ormone T4 siano corretti, può essere indagata la quantità di T3. Se i valori di quest’ultimo fossero normali, allora ci si troverebbe nella condizione di ipertiroidismo subclinico e il paziente dovrebbe essere seguito in un follow-up dopo 6-12 settimane.
Qualora i valori di T3 fossero elevati invece, ci si ritroverebbe nel contesto di un ipertiroidismo. Qualora questo abbia caratteristiche di morbo di Graves (gozzo, orbitopatia, mixedema pretibiale), allora il processo diagnostico si potrebbe concludere in questo modo. In caso contrario si può procedere ulteriormente con ulteriori esami di imaging per indagare altre cause di ipertiroidismo.
Va però considerato che non sempre le caratteristiche cliniche di coinvolgimento extratiroidee siano evidenti al momento del riscontro dell’ipertiroidismo. Infatti il coinvolgimento cutaneo, oltre ad essere raro, si presenta quasi esclusivamente nel contesto di un severo coinvolgimento oculare. L’orbitopatia inoltre può seguire l’interessamento tiroideo di molti mesi se non anni. In questi casi, il dosaggio degli autoanticorpi TRAb potrebbe essere utile nel processo diagnositico. Più frequentemente vengono impiegate metodiche scintigrafiche con radioiodio o tecnezio per andare ad osservare un coinvolgimento tiroideo diffuso.
Terapia
La terapia prevede un controllo dell’ipertiroidismo con trattamento conservativo (farmaci o terapia con radioiodio) oppure con intervento chirurgico. Possono essere utilizzati anche farmaci sintomatici per andare a trattare quelle che sono le complicanze più frequentemente riscontrabili e legate alla condizione di iperstimolazione tiroidea.
Nel caso dell’orbitopatia invece vengono distinti i trattamenti praticabili nella fase attiva e quelli della fase inattiva. In fase attiva costituiscono lo standard di trattamento l’utilizzo di corticosteroidi somministrati per via intravenosa (preferenzialmente) oppure orale. Si può anche utilizzare, frequentemente in combinazione con il trattamento con gli steroidi, la radioterapia a livello orbitario. Di recente approvazione (2020 da parte del FDA) e particolarmente promettente, sembra essere la terapia con l’anticorpo monoclonale Teprotumumab. Nella fase inattiva vengono spesso utilizzati trattamenti chirurgici (orbitopatia decompressiva, chirurgia dello strabismo e delle palpebre).
Fonti
- Harrison. Principi di medicina interna, Casa editrice ambrosiana, 2016 ISBN 978-8808185389
- The 2021 European Group on Graves’ Orbitopathy (EUGOGO) Clinical Practice Guidelines for the Management of Graves’ Orbitopathy
Fonti immagini
- Immagine in evidenza: https://commons.wikimedia.org/wiki/File:Struma_001.jpg
- Figura 1: https://commons.wikimedia.org/wiki/File:Thyroid_hormone_feedback.png
- Fig. 2: https://en.wikipedia.org/wiki/Graves%27_disease#/media/File:Proptosis_and_lid_retraction_from_Graves’_Disease.jpg
- Figura 3: https://www.webedcafe.com/extern/program_media/autoimmune_thyrotoxicosis/