L’osteomielite è una delle più antiche malattie segnalate dalla comunità scientifica, definita nel 1844 dal chirurgo francese Auguste Nelaton come un’infiammazione dell’osso causata da un agente infettivo, era molto diffusa in passato e di difficile risoluzione sia per la carenza di strumenti diagnostici, sia terapeutici. Le infezioni ossee indotte da agenti patogeni sono ancora una delle maggiori sfide in ortopedia e traumatologia, l’obiettivo principale è mitigare, o ancora meglio, eradicare l’infezione, preservando la struttura e la funzione del segmento osseo interessato. Questo obiettivo può essere raggiunto solo con una procedura diagnostica e terapeutica tempestiva, senza inutili perdite di tempo. Un approccio interdisciplinare e multimodale (tecniche di imaging, microbiologia, istopatologia, chirurgia ortopedica e plastica combinata) svolge un ruolo essenziale sia per la diagnosi che per il trattamento.
Generalità
Le infezioni osteoarticolari possono interessare qualsiasi segmento osseo anche se sono più frequenti nelle ossa lunghe (femore, tibia, omero o calcagno le più colpite). Il processo infettivo può essere localizzato solo nell’osso e in questo caso si parla di osteite oppure, come accade di frequente, può estendersi ai tessuti circostanti.
In base al tessuto colpito si distinguono:
- Osteo-condrite se estesa alle cartilagini
- Osteo-artrite se estesa alle articolazioni
- Osteo-mielite se estesa al midollo osseo
La prima grande distinzione va fatta tra Osteomielite Acuta (OMA) se la durata della malattia è inferiore a 2 settimane e Osteomielite Cronica (OMC) se si protrae per più di 3 mesi.
L’Osteomielite Acuta si distingue a sua volta in:
- Osteomielite acuta ematogena
- Osteomielite da inoculazione diretta o per contiguità
L’Osteomielite Cronica viene distinta in:
- Osteomielite cronica secondaria
- Osteomieliti croniche “ab initio”
Quelle ab-initio si differenziano in “ascesso centrale di Brodie” e “osteomielite eburneizzante di Garrè”.
Fattori di rischio
Alcuni fattori patologici risultano essere concorrenti all’insorgenza dell’osteomielite:
- Età avanzata
- Giovinezza
- Debilitazione
- Utilizzo di droghe per iniezione
- Abitudine al fumo
- Immunocompromissione
- Diabete (soprattutto in presenza di ulcere al piede)
- Emodialisi
- Drepanocitosi
- Lesioni cutanee
- Pregresse fratture esposte
- Insufficienza renale
- Anemia falciforme
- Malattia epatica
Eziologia e patogenesi
Le ossa, che solitamente sono ben protette dall’infezione, possono infettarsi attraverso tre vie diverse:
- il torrente ematico (che può trasportare un’infezione proveniente da un’altra parte del corpo fino alle ossa)
- invasione diretta (tramite fratture aperte, intervento chirurgico od oggetti che perforano l’osso)
- infezioni nelle strutture circostanti, come le articolazioni naturali o artificiali o i tessuti molli
Un trauma, corpi estranei e la diminuzione dell’afflusso di sangue agli organi o ai tessuti possono causare l’osteomielite.
Diffusione attraverso il sangue
Quando gli organismi che provocano l’osteomielite si diffondono attraverso il torrente ematico, l’infezione solitamente si sviluppa:
- alle estremità delle ossa delle gambe e delle braccia nei bambini
- nella colonna vertebrale (vertebre) negli adulti, in particolare gli anziani
Le infezioni delle vertebre sono denominate osteomielite vertebrale, le persone anziane, debilitate (come le persone che vivono in casa di cura), che soffrono di anemia falciforme, che si sottopongono a dialisi renale e che si iniettano sostanze con aghi non sterili sono più soggette all’osteomielite vertebrale.
Lo Staphylococcus aureus è il batterio che causa più comunemente l’osteomielite che si diffonde attraverso il torrente ematico; il Mycobacterium tuberculosis e i funghi possono diffondersi allo stesso modo e provocare osteomielite, in particolare in persone con un sistema immunitario o che vivono in zone in cui alcune infezioni micotiche sono comuni.
Invasione diretta
I batteri o le spore di funghi possono anche infettare l’osso direttamente attraverso fratture esposte, durante interventi chirurgici sulle ossa o attraverso oggetti contaminati che perforano l’osso. L’osteomielite può anche comparire quando uno strumento metallico è stato fissato chirurgicamente all’osso, come avviene per riparare le fratture dell’anca o di altre ossa, inoltre, batteri o spore di funghi possono infettare un osso al quale è stata fissata un’articolazione artificiale Gli organismi possono essere trasportati nell’area dell’osso che circonda l’articolazione artificiale durante l’operazione di sostituzione dell’articolazione, oppure l’infezione può manifestarsi più tardi.
Diffusione da strutture adiacenti
L’osteomielite può provenire anche da un’infezione nel tessuto molle circostante, l’infezione si diffonde all’osso dopo diversi giorni o settimane. Questo tipo di diffusione è particolarmente frequente negli anziani; tale infezione può iniziare in una regione danneggiata da un trauma o da un intervento chirurgico, dalla radioterapia o da un tumore o da un’ulcera cutanea (soprattutto un’ulcera del piede) causata da scarsa circolazione o diabete. Un’infezione dei seni paranasali, delle gengive o dei denti può diffondersi al cranio.
Segni e sintomi
I sintomi dell’osteomielite acuta, la forma più comune nei soggetti giovani, sono:
- Febbre e brividi
- Tumefazione all’altezza dell’osso coinvolto
- Eritema
- Dolore gradualmente sempre più forte
- Arrossamento
- Gonfiore
- Compromissione dell’arto
- Perdita di peso
- Stanchezza e malessere generalizzato
Nell’osteomielite cronica, invece, il paziente può riportare alternativamente periodi di totale benessere a fasi intermittenti caratterizzate da:
- Febbricola
- Dolore pulsante nella zona coinvolta
- Comparsa di fistole contenenti liquido purulento
- Arrossamento
- Deformazione dell’osso (nel caso in cui l’osteomielite persiste da diversi anni)
- Tumefazione
Diagnosi
La diagnosi di osteomielite spetta all’Ortopedico, lL’esame clinico può mostrare dolore all’osso e possibile gonfiore con arrossamento cutaneo. Esistono anche alcuni esami di laboratorio e strumentali essenziali per la diagnosi:
- Prelievo ematico venoso per valutazione emocromo con formula, VES e PCR
- Radiografia del segmento osseo interessato (Fig.1)
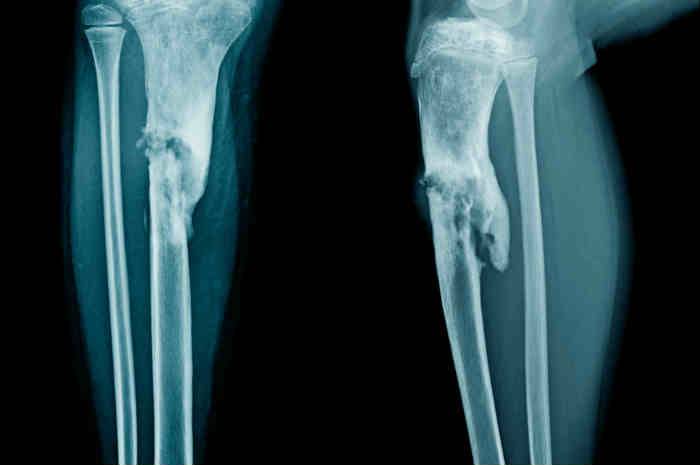
Test di laboratorio e strumentali
Se i risultati della radiografia non sono chiari o se i sintomi sono gravi, viene eseguita In alternativa:
- Tomografia assiale computerizzata (TAC) del segmento osseo interessato
- Risonanza magnetica nucleare (RMN) del segmento osseo interessato
- Scintigrafia ossea con leucociti marcati
- PET-TAC per studio del metabolismo del segmento osseo malato
- Ago-aspirato in corrispondenza di eventuali raccolte di liquido adiacenti all’osso malato, da inviare per esame colturale
- Biopsia ossea (il campione ottenuto è successivamente inviato per esame colturale ed istologico)
Terapia
Per una corretta terapia, la diagnosi precoce di osteomielite deve essere accompagnata da un’altrettanto rapida diagnosi eziologica attraverso l’antibiogramma. La terapia per l’osteomielite si basa essenzialmente sull’utilizzo di antibiotici mirati per via endovenosa e per un lungo lasso di tempo, seguita poi dal mantenimento con terapia antibiotica orale (almeno 3 settimane nelle forme acute, 4-8 settimane nelle forme croniche, possibilmente con terapia endovenosa, per i primi 15 giorni).
Nelle osteomieliti di tipo acuto, in presenza di ascessi e inefficace risposta alla terapia antibiotica bisogna procedere con svuotamento della cavità ascessuale con ago-aspirato, drenaggio e lavaggio con soluzione antisettica, seguita da antibiotico terapia post intervento per almeno 4-8 settimane. Risulta vantaggiosa anche l’associazione con Ossigeno terapia Iperbarica (OTI).
Nella osteomielite cronica invece il percorso terapeutico inizia con la stadiazione secondo la classificazione di Cierny-Mader seguita da una terapia medica e una successiva terapia chirurgica.
La terapia medica prevede:
- Immunoterapia di stimolazione batterica (ITSB)
- Ossigenoterapia iperbarica (OTI), la quale potenzia sia l’azione degli antibiotici sia l’immunoterapia di stimolazione batterica
- Terapia antibiotica soppressiva
La terapia chirurgica segue la terapia medica ed è basata come già detto sugli “stadi” che definiscono la situazione anatomo-patologica e la relativa indicazione chirurgica:
- Stadio I: pulizia dello spazio midollare, ABT mirata per 4/8 settimane, possibilmente associata a Ossigenoterapia Iperbarica
- II: pulizia chirurgica dei tessuti ossei necrotici e dei tessuti molli atrofici infetti
- III: pulizia chirurgica dei tessuti ossei necrotici e dei tessuti molli atrofici infetti e accorgimenti specifici per evitare il rischio di fratture patologiche
- IV: stessa procedura dello stadio III con utilizzo di fissatori esterni in caso di pseudoartrosi infetta
L’antibioticoterapia deve essere eseguita dunque con alti dosaggi e per un lungo periodo di tempo, almeno 6-8 settimane. È consigliabile seguire la terapia in regime di day hospital o a domicilio per evitare l’ospedalizzazione protratta.
Alcuni studi hanno dimostrato l’efficacia di una somministrazione continua tramite elastomero per alcuni farmaci con caratteristiche di stabilità dopo la ricostituzione di 24 ore, effetto tempo-dipendente e modalità di conservazione con temperatura < 25°C.
Nel trattamento dell’osteomielite da Gram negativi, ad esempio, l’utilizzo di ceftazidime in infusione continua tramite elastomero rappresenta una valida opzione, vantaggiosa per l’efficacia costante del farmaco, ma vantaggiosa anche per il paziente poiché non avrà limitazioni nella pratica quotidiana.
Dr. Giosuè Ruggiano
Fonti:
- Osteomielite – Disturbi di ossa, articolazioni e muscoli – Manuale MSD, versione per i pazienti (msdmanuals.com)
- Osteomielite: cos’è e quali sono i sintomi (grupposandonato.it)
- Centro Osteomielite – che cos’è l’infezione dell’osso (ortoplastica.it) Osteomielite: cause, sintomi, pericoli e cura – Valori Normali
- Osteomielite acuta e cronica: cause, sintomi e cura (thewom.it)
- Osteomielite: cause sintomi e cura (nurse24.it)
- Figura 1: Osteomielite: cause sintomi e cura (nurse24.it)
- Immagine iniziale: Scheletro per bambini gratis, scarica clipart gratis, clipart gratis – Altro (jf-staeulalia.pt)