Caratteristiche
La retinopatia diabetica (DR) è la più comune complicazione del diabete mellito (DM) che colpisce gli occhi. Le cause di questa patologia sono state a lungo associate a danni microvascolari del tessuto fotosensibile dell’occhio, ovvero la retina. Purtroppo, spesso, i sintomi associati a DR compaiono tardivamente, quando le lesioni sono già avanzate e ciò limita l’efficacia di eventuali trattamenti.
Pertanto, è evidente che ci sia un urgente bisogno di trattamenti che possono essere utilizzati prima di arrivare ad uno stadio avanzato. In questo ci viene incontro l’evidenza clinica e di laboratorio che ha mostrato come, oltre ai cambiamenti microvascolari, l’infiammazione e la neurodegenerazione retinica possono contribuire al danno nelle prime fasi della DR.

Eziologia e patogenesi
Il fattore che porta allo sviluppo della retinopatia diabetica è l’alterazione del sistema microvascolare (microangiopatia); ciò comporta un danno alle pareti dei capillari. In particolare, si ritiene che l’iperglicemia svolga un ruolo importante nella patogenesi del danno microvascolare retinico in quanto le prime risposte dei vasi sanguigni all’iperglicemia sono la dilatazione e le variazioni del flusso sanguigno. Questi cambiamenti sono considerati un’autoregolazione metabolica per aumentare il metabolismo retinico nei soggetti diabetici. Inoltre, durante la patogenesi di DR, può capitare che venga rilevata anche l’apoptosi delle cellule endoteliali e l’ispessimento della membrana basale delle stesse, fattori che contribuiscono ad ottenere occlusione capillare e ischemia.
L’ischemia/ipossia retinica porta alla sovraregolazione del VEGF, un fattore angiogenico chiave che aumenta la permeabilità vascolare inducendo la fosforilazione di proteine a giunzione stretta come occludina e zonula occludens-1 (ZO-1). Inoltre, il VEGF promuove la proliferazione delle cellule endoteliali attraverso l’attivazione della proteina attivata da mitogeni (MAP). Dagli studi in merito alla retinopatia diabetica, si ipotizza che ci siano altri fattori angiogenici come le angiopoietine (Ang-1, Ang-2) coinvolte nella regolazione della permeabilità vascolare; questo mette in evidenza come tutti i fattori coinvolti nell’alterazione del microcircolo possono fornire nuovi bersagli terapeutici.
Segni e sintomi
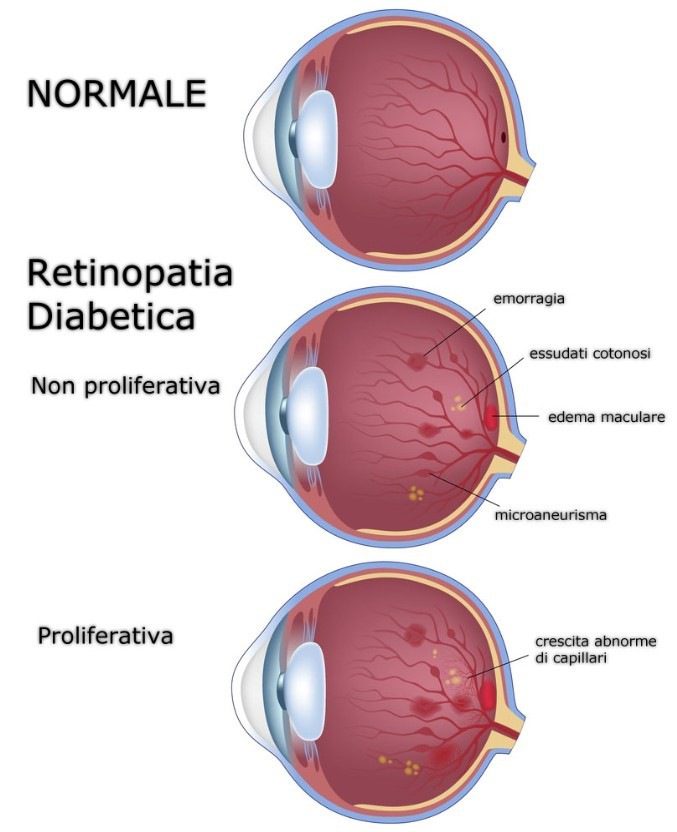
La retinopatia diabetica viene classificata in due forme, una più precoce e meno grave (non proliferante) ed una avanzata (proliferante). La retinopatia non proliferante (o retinopatia background), si sviluppa in stadio precoce di malattia e si manifesta con un aumento della permeabilità capillare, microaneurismi, fino ad arrivare ad edema maculare (ispessimento della retina causato dalla perdita di liquidi dai capillari). Parliamo, invece, di retinopatia diabetica proliferante (o PDR) per riferirci alla forma più grave della patologia perché coincide con la crescita anormale di nuovi vasi sanguigni a danno della retina. Mentre la prima si osserva più spesso nel diabete insorto nell’età adulta, la retinopatia proliferante si manifesta generalmente, ma non sempre, nelle forme giovanili.
Tra i sintomi ricollegabili alla retinopatia diabetica ritroviamo:
- macchie o fili scuri che galleggiano davanti agli occhi (miodesopsie);
- vista offuscata;
- perdita dell’acutezza visiva;
- ipovisione;
- difficoltà nella percezione dei colori;
- negli stadi tardivi della DR può avvenire il distacco di retina e il glaucoma neovascolare, condizioni che possono portare alla cecità.
Epidemiologia
I dati epidemiologici dicono che almeno il 30% della popolazione diabetica sia affetto da retinopatia e che annualmente l’1% viene colpito dalle forme gravi della stessa. Attualmente in Italia sono circa 3 milioni i pazienti diabetici e di questi circa 2 milioni hanno un interessamento retinico con potenziale rischio di retinopatia diabetica. É importante pensare che, come prevedono le proiezioni dell’Organizzazione Mondiale della Sanità, entro il 2025 in Europa si avrà il raddoppio dei casi di diabete (e quindi probabilmente di DR), a causa dell’aumento dei fattori di rischio quali l’invecchiamento della popolazione, la sedentarietà e le scorrette abitudini alimentari.
Diagnosi e test strumentali e di laboratorio
La diagnosi della retinopatia diabetica si basa sull’esame del fondo oculare. Dapprima, negli stadi precoci, la DR è generalmente asintomatica e pertanto la fotografia a colori del fondo oculare si rivela d’ausilio nella stadiazione della retinopatia. Un altro importante strumento per la diagnosi di retinopatia è la fluorangiografia retininica (Fig.3), soprattutto se ci sono segni di retinopatia diabetica prolieferante perchè è utile per definire la presenza di aree ischemiche. Infine, la tomografia ottica a luce coerente (OCT) è utile anche per valutare la gravità dell’edema maculare e l’eventuale risposta ai trattamenti.

Terapia
Le armi più efficaci per ridurre la frequenza di comparsa o di aggravamento della retinopatia diabetica sono il continuo controllo glicemico e l’attenta valutazione diabetologia del paziente. Nelle fasi “non proliferanti” della malattia uno dei trattamenti più frequenti è la fotocoagulazione mediante argon laser delle aree retiniche periferiche ischemiche. Nel momento in cui inizia ad apparire l’edema maculare, molto importante è l’uso di un’iniezione intraoculare di farmaci antagonisti del fattore di crescita endoteliale vascolare (anti-VEGF) come ad esempio il ranibizumab.
Da una parte la fotocoagulazione laser non ha la finalità di migliorare lo stato del paziente ma può evitare un peggioramento del quadro clinico e l’insorgenza di eventuali complicanze quali l’emovitreo e il glaucoma neovascolare. Dall’altra, la terapia intravitreale ha come scopo, invece, il riassorbimento dell’edema maculare e l’eventuale miglioramento dell’acuità visiva.
Infine, in caso di di malattia “proliferante” le possibilità terapeutiche sono di natura chirurgica; in particolare, la vitrectomia viene effettuata in caso di emovitreo o di distacco di retina trazionale.
Fonti
- Wei Wang and Amy C. Y. Lo – Diabetic Retinopathy: Pathophysiology and Treatments; Int J Mol Sci 2018 Jun; 19(6): 1816. Published online 2018 Jun 20.
- https://www.humanitas.it/malattie/retinopatia-diabetica/
- https://www.msdmanuals.com/it-it/professionale/disturbi-oculari/malattie-retiniche/retinopatia-diabetica
- http://www.fondazionebietti.it/it/retinopatia_diabetica#:~:text=Dati%20epidemiologici%20dicono%20che%20almeno,ed%20aumenta%20con%20l’et%C3%A0.
Crediti immagini
- Immagine in evidenza: https://commons.wikimedia.org/wiki/File:Hypertensiveretinopathy.jpg
- Figura 1: http://www.occhioebenessere.it/patologia/retinopatia-diabetica/
- Immagine 2: http://www.fruscella.net/cmo/wp-content/uploads/2016/10/retin0.jpg
- Figura 3: http://www.fruscella.net/visita-oculistica/fluorangiografia-retinica-iridea/