Tempo di vacanze e di tintarelle al mare, a bordo piscina e in montagna. Si sa, il sole è un toccasana per la mente e per il corpo, riduce lo stress e fa bene alla pelle. Ciò è vero, ma solo se preso moderatamente. I suoi benefici, purtroppo, sono nettamente minori rispetto ai rischi. L’eccessiva esposizione al sole, infatti, aumenta l’incidenza di tumore alla pelle, invecchiamento precoce ed eritemi. Vediamo perché.
Perché ci abbronziamo?
L’abbronzatura, ormai canone estetico da sfoggiare in estate e non solo, non è altro che un processo di difesa che la nostra pelle attua al fine di proteggere l’organismo da un’eccessiva e diretta esposizione ai raggi ultravioletti (UV). Quando prendiamo il sole, circa il 5% dei raggi viene riflesso, mentre la restante percentuale penetra nei tessuti danneggiando le cellule. I raggi UV, la cui principale fonte è il sole, si dividono in tre tipi: UVA, UVB, UVC. Questi ultimi non raggiungono la superficie terrestre (Fig.1) contrariamente ai raggi UVA e UVB che manifestano profondi effetti sulla cute. In particolare, gli UVB sono i diretti responsabili di eritemi e scottature; gli UVA, penetrando negli strati cutanei più profondi, causano invecchiamento precoce della pelle ed un incremento di tumori.

Sole e pelle: struttura della cute
La pelle, oltre ad agire come prima barriera difensiva del corpo contro batteri e altri agenti patogeni, mantiene l’equilibri idrico e regola la temperatura corporea. Dunque, preservarne la sua struttura e morfologia è alla base del corretto svolgimento delle sue funzioni. La pelle è un organo dinamico che cambia costantemente e consiste di tre strati di tessuto: epidermide, derma e tessuto sottocutaneo (Fig. 2).

Epidermide
L’epidermide (Fig. 3) è lo strato più superficiale della cute, costituito da tessuto epiteliale squamoso stratificato. Resiste alle abrasioni cutanee e riduce la perdita di acqua che si verifica attraverso la cute. A sua volta è ulteriormente divisa in strati (basale, spinoso, granuloso, lucido e corneo). I cheratinociti rappresentano le cellule più abbondanti dell’epidermide, importanti per la produzione di una proteina detta cheratina, la quale conferisce resistenza alle cellule stesse. Altre cellule presenti sono i melanociti, importanti perché contribuiscono alla pigmentazione e alla colorazione della pelle. Non meno importanti sono le cellule di Langerhans e di Markel, innervate da sottili terminazioni nervose sensibili al tatto e a modeste variazioni di pressione sulla superficie cutanea.

Derma e tessuto sottocutaneo
Il derma (Fig. 4) è costituito da tessuto connettivo ed è responsabile della maggior parte della consistenza strutturale della cute. E’ costituito da uno strato reticolare, più profondo, e uno papillare, più superficiale.
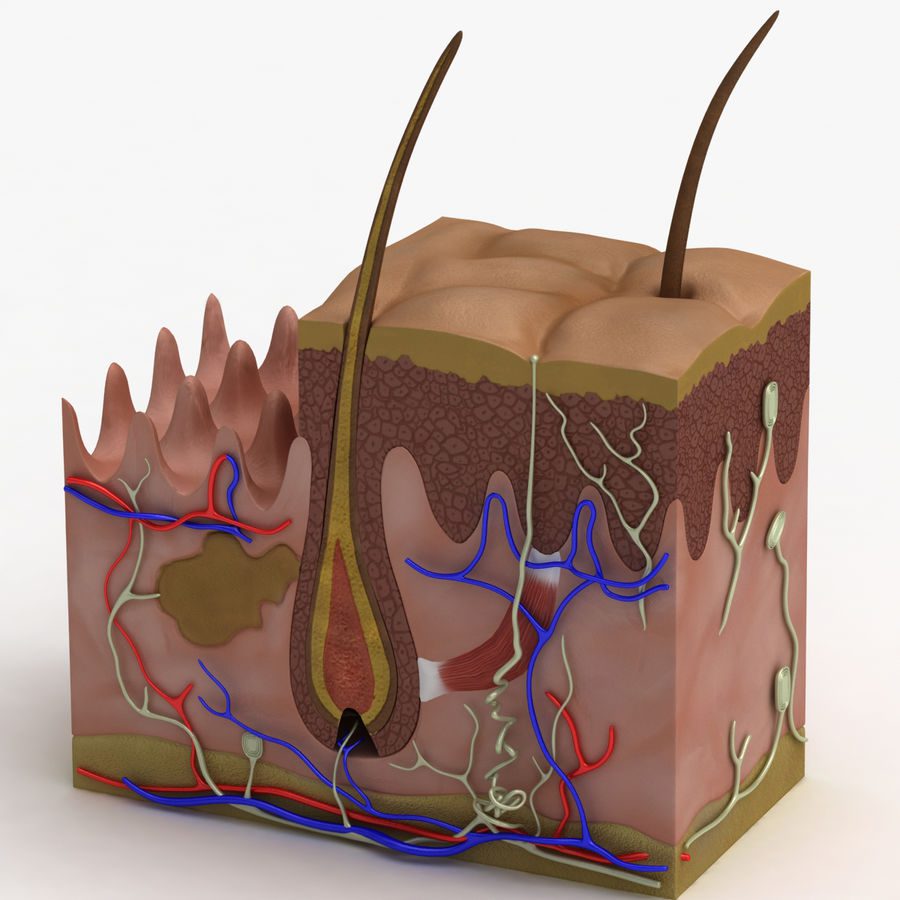
Il tessuto sottocutaneo, detto ipoderma, è uno strato di tessuto connettivo lasso con abbondanti depositi di tessuto adiposo. Fornisce riserve di energia, isolamento e protezione.
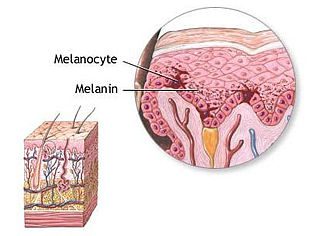
L’azione della melanina
I melanociti (Fig. 5) sono cellule dalla forma irregolare localizzate nello strato più profondo dell’epidermide e ognuna di essa è circondato da circa trentasei cheratinociti. I melanociti presentano dei prolungamenti che abbracciano i cheratinociti assicurando un contatto fra loro. La loro funzione principale è quella di produrre un pigmento chiamata melanina che, grazie a questi prolungamenti, viene progressivamente trasferita ai cheratinociti, conferendo (insieme ad altre sostanze presenti, come l’emoglobina o i carotenoidi) il colorito alla nostra cute.
La melanina protegge la pelle dall’esposizione solare: nel momento in cui i raggi UV sono diretti sulla cute, vengono messi in funzione una serie di segnali molecolari che attivano i melanociti i quali fanno arrivare più melanina sulla superficie della pelle. E’ proprio questo pigmento ad assorbire gli UV al fine di prevenire gli eritemi cutanei o danni al DNA delle cellule. A mano a mano che la melanina si accumula, la pelle mostrerà la caratteristica abbronzatura. Quando i melanociti non producono melanina in maniera sufficientemente rapida, si generano scottature (eritemi).
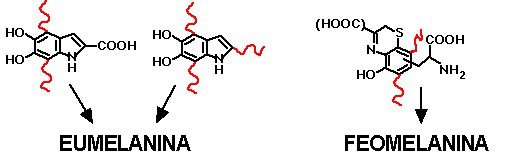
Tipi di melanina
La produzione di melanina è determinata da fattori genetici, ormonali e dall’esposizione alla luce. Sia le persone con pelle chiara che scura hanno lo stesso numero di melanociti. Quindi la differenza nella colorazione della pelle dipende dalla quantità di melanina e dalle dimensioni dei “pacchetti” di melanina che ogni melanocita produce.
Esistono due principali tipologie di melanina (Fig. 6):
- Eumelanina: è la più abbondante soprattutto in soggetti con pelle e capelli scuri. Gli individui con più eumelanina si abbronzano più facilmente e hanno una protezione maggiore ai raggi UV. Contrariamente i soggetti con meno eumelanina sono più suscettibili a scottature e comparsa di lentiggini.
- Feomelanina: è un pigmento di colore rosso-giallo spesso presente negli individui di pelle chiara con capelli rossi. Può sembrare che non presentino nessun neo, ma solo perché i loro nei sono rosa o rossi e non marroni.
Gli albini sono incapaci di produrre quantità normali di melanina e quindi hanno ridotti livelli o addirittura assenza di pigmento nella loro pelle, capelli e occhi.
Rischi associati al sole
Il sole è stato classificato dall’Agenzia internazionale per la ricerca sul cancro (IARC) tra i carcinogeni certi per l’uomo e contribuisce alla formazione dei tumori della pelle. Il Codice europeo contro il cancro suggerisce l’uso di creme con filtro solare non solo in estate, ma tutto l’anno. Come tutte le sostanze carcinogene, ciò che fa la differenza è la dose assunta. Infatti una quantità moderata di sole è importante per la produzione della Vitamina D, senza la quale aumenterebbe l’insorgenza di numerose malattie. L’eccessiva esposizione ai raggi UV è uno dei principali fattori di rischio per lo sviluppo dei tumori meno aggressivi (come carcinomi baso e spinocellulari). Il melanoma, più aggressivo, è causato da fattori conosciuti solo in parte. Alcuni sono legati strettamente alla persona, ovvero la predisposizione familiare e la presenza di nei e lentiggini, e fototipo (occhi, capelli e pelle chiara).
Perché il sole fa male alla pelle?
In aggiunta a quanto già spiegato, il sole causa la degenerazione della elastina e del collagene, le due proteine che danno sostegno ed elasticità alla pelle. Rughe, pieghe d’espressione più visibili, solchi sono causate anche dalla mancanza di collagene indotta dal sole stesso. L’eccessiva esposizione ai raggi UV determina anche la rottura del DNA delle cellule della pelle: nella maggior parte dei casi queste mutazioni vengono risolte grazie ad articolati meccanismi di riparazione. Altre volte, però, si verifica morte cellulare. In altri casi ancora la cellula danneggiata si replica generando una popolazione di cellule maligne, responsabili dell’insorgenza di tumori.
Tumori della pelle
Il carcinoma spinocellulare (Fig. 7) è un tumore maligno della pelle che colpisce le cellule squamose dell’epidermide. E’ la forma di tumore cutaneo più chiaramente associato all’esposizione cronica e cumulativa al sole, o da un abuso di lampade abbronzanti. Colpisce prevalentemente le parti del corpo più esposte, quali viso, orecchie, collo, cuoio capelluto, spalle e dorso. Difficilmente dà luogo a metastasi e si cura con facilità.

Tale segno può presentarsi ovunque (quindi anche in bocca, nei genitali e nell’ano); tuttavia, nella maggior parte dei casi, compare nelle aree corporee più esposte al sole, come cuoio capelluto dorso delle mani, viso e orecchie [Fonte www.my-personatrainer.it]
Il basalioma (Fig. 8), detto anche carcinoma a cellule basali (BCC), è un tumore della pelle che origina dalla trasformazione maligna delle cellule localizzate nello strato più profondo dell’epidermide. Si presenta come un piccolo nodulo duro al tatto che progressivamente cresce di dimensioni. In alcuni casi possono essere pigmentati e quindi scambiati per melanomi. Colpiscono dopo i 60 anni e raramente danno metastasi. Si tratta di forme neoplastiche aggressive.

Il melanoma cutaneo (Fig. 9) è un tumore che deriva dalla trasformazione tumorale dei melanociti. In condizioni normali i melanociti possono dar luogo ad agglomerati scuri visibili sulla superficie della pelle, chiamati nei (o, utilizzando un linguaggio medico, nevi). Il principale fattore di rischio associato a questa forma tumorale è l’esposizione eccessiva ai raggi ultravioletti. Altri fattori sono legati all’insufficienza del sistema immunitario e alcune malattie ereditarie.
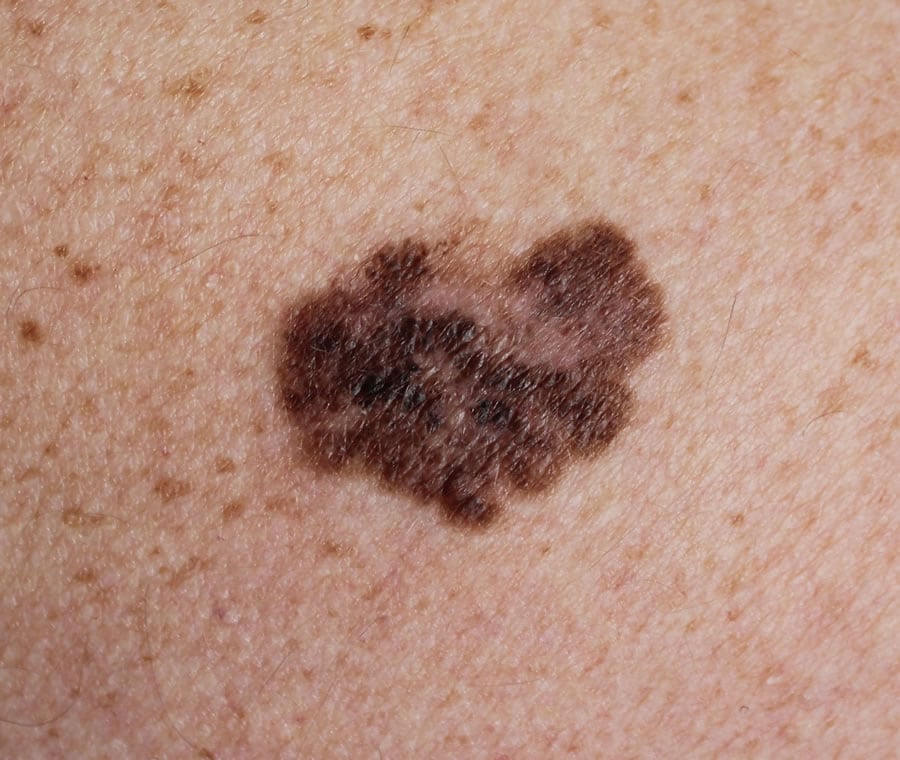
Come riconoscere un neo da un melanoma?
Il melanoma può nascere da un neo o assomigliargli. I nei sono piccole escrescenze cutanee, di solito scure, di dimensioni varie, fino a 2,5 centimetri di diametro. Generalmente di colore marrone scuro (o color carne, giallo e rosso), possono essere piatti o rilevati, lisci o ruvidi (simili a verruche). Il segno principale del melanoma cutaneo è il cambiamento nell’aspetto di un neo o la comparsa di uno nuovo. Le caratteristiche di un neo che possono indicare l’insorgenza di un melanoma sono riassunte nella sigla ABCDE (Fig. ) suggerita dall’American Academy of Dermatology:
- A come Asimmetria nella forma: un neo benigno è generalmente circolare o comunque tondeggiante, un melanoma è più irregolare;
- B come Bordi irregolari e indistinti;
- C come Colore variabile, ovvero con sfumature diverse all’interno del neo stesso;
- D come Dimensioni in aumento, sia in larghezza sia in spessore;
- E come Evoluzione del neo che, in un tempo piuttosto breve, mostra cambiamenti di aspetto.

Dunque, è importante proteggersi: non esporsi al sole durante le ore più calde e utilizzare sempre fattori di protezione solari (SPF) non inferiori a 15, raccomandati dai dermatologi. Una crema solare con SPF 30 assorbe circa il 97% dei raggi UVB, mentre il fattore di protezione solare 15 ne assorbe circa il 93%.
Anna Maria Musto
Fonti:
- Vanputte, Regan, Russo, “Anatomia Umana“, Seeley, IV Edizione
- D.P. Snustad, M.J. Simmons “Principi di genetica“, EdiSES, V Edizione
- Pavri SN, Clune J, Ariyan S, Narayan D. “Malignant Melanoma: Beyond the Basics“, 2016.
- https://www.airc.it/cancro/informazioni-tumori/guida-ai-tumori/melanoma-cutaneo
I commenti sono chiusi.