Microbiota intestinale e malattia di Alzheimer: premessa
Il morbo di Alzheimer, comunemente noto come demenza senile o disturbo cognitivo, è una malattia degenerativa del sistema nervoso centrale (SNC) con un importante impatto sulla popolazione anziana.
È la più comune forma di demenza causata da un disordine della perdita di memoria e da un danneggiamento delle funzioni mentali e comportamentali.
Attualmente, circa 35 milioni di persone sono affette da questa patologia e nel mondo si stimano circa 1 milione di nuovi casi l’anno.

Il morbo di Alzheimer è una sindrome neurodegenerativa progressiva associata all’accumulo di fibrille della proteina β-amiloide (placche) nel cervello. Sempre più risultati clinici rivelano che la comparsa della malattia può dipendere dalla composizione del microbiota intestinale.
Tuttavia, anche se l’eziopatogenesi di questa malattia devastante non è stata completamente compresa, ci sono recenti evidenze che lasciano intravedere la possibile relazione tra microbiota intestinale e malattia di Alzheimer.
Recenti studi sui roditori suggeriscono che alterazioni nel microbiota intestinale possono contribuire alla deposizione dell’amiloide. In ogni caso le comunità microbiche associate alla malattia nell’uomo non sono state ancora del tutto caratterizzate.
Microbiota e cervello
Attualmente si sta indagando il ruolo dell’intestino nello sviluppo di malattie neuro-degenerative tra cui l’Alzheimer.

Numerose prove suggeriscono che il microbiota intestinale svolge un ruolo importante nello sviluppo del cervello e che esiste una relazione bidirezionale tra cervello, intestino e batteri all’interno dell’intestino che viene chiamato asse cervello-intestino-microbioma. Questo asse modula le funzioni del sistema immunitario, dell’intestino e del sistema nervoso centrale.

Il microbiota può influenzare la regolazione dell’asse cervello-intestino-microbioma tramite meccanismi immunologici, neuroendocrini e neurali diretti.
Il microbiota intestinale in stato di disbiosi è noto aumentare l’infiammazione locale e sistemica dovuta alla traslocazione del lipopolisaccaride (LPS) e alla sintesi di citochine pro-infiammatorie da parte di batteri patogeni.
Gli autori di una ricerca pubblicata su EBioMedicine, hanno effettuato uno studio clinico partendo dalle conoscenze ormai acquisite sulle origini delle placche amiloidi e dei grovigli neuro-fibrillari, le lesioni tipiche del cervello affetto da Alzheimer composte da grovigli di proteine anomale, dette amiloide e tau.
Proteine Amiloide e tau
Tali proteine anomale si formano come conseguenza di una reazione infiammatoria cronica nel sistema nervoso centrale e periferico in risposta ad attacchi esterni di varia natura. Tra questi ci sono metalli pesanti, dieta squilibrata, infezioni virali e infezioni batteriche.
È nota l’esistenza di un cross-talk tra intestino e cervello. I circuiti nervosi coinvolti nei comportamenti alimentari sono coordinati in modo preciso con i centri cerebrali che regolano l’omeostasi energetica e la funzione cognitiva.
Vari studi condotti sugli animali, ma anche sugli uomini, dimostrano come la formazione di sinapsi richieda la presenza di precursori e cofattori nutrizionali.
Recenti scoperte mostrano che l’abbondanza di particolari specie batteriche nell’intestino (così come nel cavo orale) potrebbero influenzare il deposito di beta-amiloide e portare allo sviluppo della malattia di Alzheimer.
È stato dimostrato che il microbiota comunica con il cervello attraverso l’attivazione di specifici frammenti del complemento (C1q) e di recettori di segnale pro-infiammatori che potrebbero andare a influenzare alcune caratteristiche della malattia di Alzheimer come la produzione e la deposizione delle placche amiloidee.
Con l’invecchiamento si osserva una maggiore permeabilità sia della barriera epiteliale dell’intestino, sia della barriera ematoencefalica (BEE). Ovvero, con il trascorrere degli anni, i tessuti che rivestono l’intestino e il cervello, che fungono da “barriera”, diventano meno efficienti nel proteggere questi organi e rendono più facile il passaggio di elementi patogeni.
Si ipotizza, dunque, che questa maggiore permeabilità della barriera epiteliale dell’intestino possa facilitare lo spostamento di neurotossine prodotte dal microbiota intestinale in direzione del cervello. Anch’esso è meno protetto a causa della maggiore permeabilità della BEE.
Tra le sostanze che sono in grado di oltrepassare la barriera intestinale ci sarebbe anche l’amiloide. Come è stato già evidenziato, è la proteina che si accumula nel cervello dei soggetti con Alzheimer e che causa la degenerazione neuronale.
Rapporto tra microbiota e Alzheimer
Le prime evidenze a sostegno del nesso tra microbiota intestinale e malattia di Alzheimer derivano da modelli sperimentali murini.
In particolare, è stato dimostrato che le capacità mnesiche di topi privi di colonizzazione batterica sono fortemente compromesse rispetto ai topi con un microbiota intestinale integro. Inoltre, l’utilizzo di probiotici è stato in grado di prevenire i deficit mnesici indotti da una gastroenterite.
La disbiosi del microbiota intestinale pro-infiammatoria nei pazienti con malattia di Alzheimer potrebbe innescare la formazione indotta da infiammazione. Potrebbe innescare anche l’aggregazione di amiloide cerebrale, dimostrando di essere una strategia efficace per prevenire o ridurre il rischio di AD.
Il microbiota, la popolazione di miliardi di batteri che abita nel nostro intestino e che incide in modo importante sulle funzioni cerebrali, se si trova in una condizione di disbiosi, provoca stress infiammatorio non solo nell’intestino, ma anche nel cervello.
Non a caso si è notato che il microbiota dei malati di Alzheimer è caratterizzato da una forte prevalenza di batteri pro-infiammatori a scapito di quelli antinfiammatori.
Al contrario, un microbiota in salute produce sostanze chimiche dette acidi grassi a catena corta (SCFA). Tra questi citiamo l’acetato, propionato e butirrato, ad azione benefica sul sistema nervoso.
Alcune proteine simili all’amiloide sarebbero prodotte da un ampio numero di batteri del microbiota intestinale. Queste sostanze vengono prodotte dai microrganismi dell’intestino perché assolvono a diverse funzioni (es. aderire alle cellule dell’ospite o come strumento di difesa).
Potenti attivatori di infiammazione
Il problema è che queste proteine fungono anche da potenti attivatori di infiammazione e induttori della sintesi di citochine e proteine che, una volta in circolo, possono potenzialmente mandare segnali infiammatori e generare alcune delle variazioni che si osservano nella malattia di Alzheimer e in altre forme di demenza.
Ancora, gli indicatori del liquido cerebrospinale per la patologia di Alzheimer, quali i livelli di β-amiloide proteina, potrebbero essere correlati con un cambiamento nel numero dei batteri “buoni” nell’intestino.
Per esempio, le specie delle famiglie Bifidobacteriaceae, Ruminococcaceae, Peptostreptococcaceae, Turicibacteraceae, Mogibacteriaceae, Clostridiaceae sono meno abbondanti in pazienti con Alzheimer. Invece i rappresentanti delle famiglie Bacteroidaceae, Gemellaceae e Rikenellaceae sono più abbondanti.
Una diminuzione nel numero di Bifidobacterium potrebbe direttamente essere correlato con gli alti livelli di β-amiloide (Aβ42) nel liquido cerebro-spinale dei pazienti con Alzheimer.
Per quanto riguarda il microbiota intestinale, i pazienti con accumuli di amiloide presentano più basse concentrazioni fecali di Eubacterium rectale e più elevate concentrazioni di Escherichia e Shigella rispetto ai due gruppi di controllo.
Un batterio che può indurre neuro-infiammazione e neuro-degenerazione attraverso l’intestino è Bacteroides fragilis.
Infine, i livelli sierici di citochine pro-infiammatorie correlano positivamente con la presenza a livello fecale di Escherichia e Shigella e negativamente con la concentrazione di Escherichia rectale. Maggiore è la discrepanza nei livelli di batteri dell’intestino, maggiore è il livello di indicatori patologici nel liquido cerebro-spinale.
L’infiammazione intestinale può indurre l’intestino a trasformarsi in “intestino gocciolante” come pure indurre la barriera emato-encefalica (BEE) a diventare più permeabile.
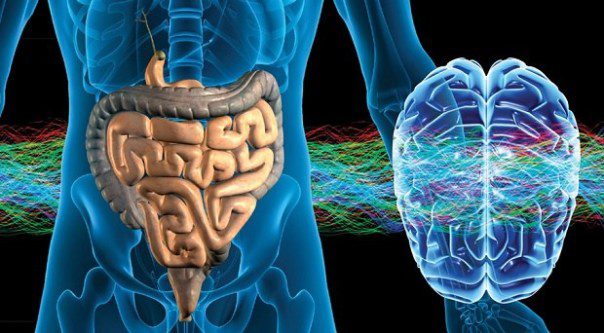
Come tale, le molecole infiammatorie possono entrare nel cervello con BEE compromessa per avviare l’infiammazione del cervello, in grado di avviare o esacerbare la patogenesi di Alzheimer.
Dieta, microbiota e malattia di Alzheimer
L’alimentazione influenza il microbiota intestinale ed il rischio del morbo di Alzheimer.
È stato dimostrato che i nutrienti modificano la composizione del microbiota intestinale e, di conseguenza, la formazione delle placche di β-amiloide.
Il ruolo della dieta nello sviluppo e nella prevenzione delle malattie è sempre sotto i riflettori. Studi precedenti ritenevano che l’uso diffuso di glutine e zucchero raffinato negli alimenti e la mancanza di assunzione di grassi sani fosse la causa principale dell’infiammazione sistemica. Questa alla fine intacca le funzioni del SNC e mina la salute del cervello.
Nuove evidenze sperimentali hanno invece dimostrato che l’influenza della dieta sulla salute del cervello non è dovuta alla risposta infiammatoria indotta dalla dieta in quanto tale. E’ invece dovuta dall’influenza che la dieta ha sulla composizione del microbiota intestinale e del rapporto tra microbiota intestinale e malattia di Alzheimer. Un intestino infiammato causa infiammazione del cervello.
Elevati consumi di grassi con la dieta possono indurre cambiamenti del microbiota intestinale causando un aumento della permeabilità intestinale con incremento dell’endotossiemia da lipopolisaccaride (LPS). Ciò, di conseguenza, aumenta ed innesca infiammazione e malattia sistemiche patogenesi.
La restrizione calorica può promuovere la salute dell’ospite ottimizzando la composizione del microbiota intestinale, compreso l’aumento positivo dei batteri benefici per la salute, come i lattobacilli. Può anche promuovere la riduzione di batteri associati negativamente alla salute.
Dieta mediterranea
La dieta mediterranea è considerata una delle diete più sane del mondo. E’ caratterizzata da cibo vegetale abbondante quale frutta, verdura, altre forme di cereali, legumi, noci, olio d’oliva come fonte principale di grasso, moderato consumo di prodotti lattiero-caseari, basso o moderato consumo di pesce e uova, moderato consumo di vino rosso, basso consumo di carni rosse e processate, di dolci e di farine raffinate.
La dieta mediterranea è amica del cervello. Questo è confermato dalla circostanza per cui il maggiore rischio di demenza senile e Alzheimer è associato a una dieta in stile “occidentale” ricca di grassi trasformati a livello industriale e carboidrati raffinati.
Un rischio che si riduce fino al 50%, invece, con una dieta mediterranea varia e bilanciata.
Questo suggerisce anche che la dieta mediterranea può giocare un ruolo importante nel controllo delle malattie, tra cui il morbo di Alzheimer. Lo può fare attraverso il bilanciamento del microbiota intestinale e questo effetto modulatorio corrobora il rapporto tra microbiota intestinale e malattia di Alzheimer.
Fattori che alterano il microbiota
Molti fattori possono alterare il microbiota, inclusa la dieta, il fumo di sigaretta e i farmaci (specialmente gli antibiotici e gli immunosoppressori), favorendo la proliferazione di una flora pro-infiammatoria.
L’invecchiamento altera il microbiota, favorendo uno stato infiammatorio cronico. Lo squilibrio conseguente tra citochine pro- e anti-infiammatorie (in favore delle prime), sembra attivare la microglia cerebrale (“neuroinfiammazione”). Ciò promuove l’accumulo di β-amiloide e quindi lo sviluppo della patologia.
Si è scoperto che alcuni nutrienti come vitamine, sali minerali, fibre, fitosteroli, contenuti nella frutta e negli ortaggi, acidi grassi polinsaturi ω-3, nei semi oleosi e nel pesce, ad azione antiossidante e anti-infiammatoria, sono in grado di favorire la crescita dei Bifidobatcterium, necessari all’eubiosi (mantenimento dell’equilibrio del microbiota). Sono capaci, dunque, di prevenire la produzione di tossine batteriche coinvolte nell’amiloidogenesi cerebrale (formazione e aggregazione della beta-amiloide).
I geni ereditati dai genitori sono difficili da cambiare, mentre il microbiota intestinale può essere modulato da interventi di supplementazione dietetica.
Indagini cliniche preliminari condotte su diversi pazienti con patologia di Alzheimer indicano che l’integrazione di probiotici può migliorare efficacemente la capacità cognitiva dei pazienti con malattia di Alzheimer. Però questi risultati richiedono ulteriori verifiche.
Le opzioni terapeutiche per contrastare la disbiosi, includono quindi l’utilizzo di prebiotici, come le fibre solubili. Questi elementi aumentano la crescita dei batteri desiderati (probiotici come lattobacilli e bifidobatteri) e le modifiche dietetiche.
Conclusioni sul rapporto tra microbiota intestinale e malattia di Alzheimer
Studi traslazionali volti a studiare la manipolazione del microbiota intestinale allo scopo di prevenire, arrestare o far regredire la malattia di Alzheimer, sono ancora in corso.
In questo contesto, la manipolazione del microbiota potrebbe rappresentare in futuro un’opzione terapeutica, a oggi non ancora disponibile e, probabilmente, diventerà un nuovo trattamento per disturbi cerebrali tra cui la malattia di Alzheimer.
Giuseppe Chindemi
Fonti
- Ballard C., Gauthier S., Corbett A. et al. “Alzheimer’s disease”. Lancet 2011; 377:1019-31.
- Cryan, J.F., and O’Mahony, S.M. “The microbiome-gut-brain axis: from bowel to behavior”. Neurogastroenterol Motil 2011; 23, 187–192.
- Di Sabatino A., Lenti M.V., Cammalleri L. et al. “Frailty and the gut”. Dig Liver Dis 2018; 50:533-41.
- Gareau M.G., Wine E., Rodrigues D.M. et al. “Bacterial infection causes stress induced memory dysfunction in mice”. Gut 2011; 60:307-17.
Buongiorno mia moglie soffre di perdita di memoria recente. Le sono stati consigliati dei farmaci tremendi che io non ho voluto assumesse.
assume vit B12 e prodotti della parafarmacia “Mente” “Miramag” cosa ne dice ? grazie tante
Buongiorno mia moglie soffre di perdita di memoria recente. Le sono stati consigliati dei farmaci tremendi che io non ho voluto assumesse.
assume vit B12 e prodotti della parafarmacia “Mente” “Miramag” cosa ne dice ? grazie tante
Buongiorno Dottore mia moglie soffre di memoria recente ha la memoria nel tempo assume prodotti della parafarmacia “Mente e Miramag” va bene ? grazie