Un noto articolo di Mary Marples mette in relazione l’ecosistema della pelle con quello del nostro pianeta. Infatti, i microrganismi che popolano la cute fungono da terreno per il mantenimento dell’omeostasi e mostrano notevoli ripercussioni su patologie dermatologiche, in particolare la psoriasi.
Psoriasi: una patologia autoimmune
Come per gran parte delle patologie della pelle, la psoriasi è un’infiammazione cronica che affligge il 2-3% della popolazione, soprattutto nei paesi dell’Europa Settentrionale e Stati Uniti.
Per spiegare meglio la patologia si deve far riferimento alla sua origine autoimmune. Infatti, la velocità di ricambio cellulare varia dalle 2-3 settimane ai 5-6 giorni, con conseguente ipercheratosi e formazione di placche argentee di cheratinociti, tipica del decorso della malattia.
Come conseguenza, le lesioni derivanti dalla desquamazione della cute, si localizzano principalmente a livello di ginocchia, gomiti, schiena e cuoio capelluto, riducendo la qualità della vita dell’individuo.
Fattori genetici e fattori esterni
Una maggiore incidenza dei casi di psoriasi si riscontra tra i 15-22 anni di età e tra i 57-60. Il fattore ereditario gioca un ruolo primario nello sviluppo della patologia. Difatti, tra i tanti geni individuati, il locus PSORS1 sul cromosoma 6p21 è il più importante.
D’altra parte, il conclamato sviluppo della patologia avviene attraverso fattori esterni che inducono proliferazione dei linfociti T-helper 1 e, in special modo, dei linfociti T-helper 17, con infiltrazione sia a livello del derma sia dell’epidermide.
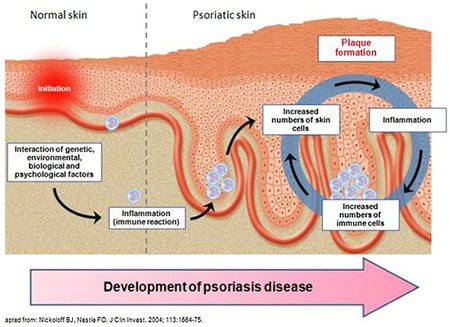
A loro volta, i linfociti attivano l’infiammazione cronica sistemica attraverso il rilascio di mediatori pro-infiammatori: interluchine (IL6, IL22), interferon-gamma, TNF-alfa, macrofagi, cellule dendritiche e mastociti.
I fattori scatenanti, che creano la risposta infiammatoria e la proliferazione dei cheratinociti, sono molteplici:
- traumi
- uso prolungato di farmaci
- stress
- ustioni solari
- alimentazione
- obesità
Asse intestino-pelle: antibiotici e microbiota nella psoriasi
Come già anticipato, la psoriasi può essere considerata a tutti gli effetti, una malattia sistemica. Infatti, l’infiammazione cronica si associa spesso a patologie oculari, infiammazioni croniche intestinali e, come da ultime evidenze, al Morbo di Crohn. Inoltre, uno studio danese, pubblicato sul “Jama Dermatology”, conferma la relazione con le principali patologie cardiovascolari: iperlipidemia, diabete e obesità.
L’insorgenza della psoriasi è associata molto spesso a infezioni sia della pelle sia della mucosa. Ad esempio, infezioni da Staphylococcus aureus, Malassezia e Candida albicans, nei pazienti affetti da psoriasi, sono trattate con antimicrobici, ma solo alcuni di essi hanno dimostrato un effettivo beneficio nella riduzione dell’infiammazione per modulazione del microbiota.
In particolare, lo S. aureus sembra avere un legame diretto con la risposta infiammatoria Th17 mediata e il progredire della patologia.
Trattamento antibiotico e influenza sul microbiota
L’impiego di una terapia orale con antibiotici ad ampio spettro (MIX) o con solo metronidazolo (MET) riduce l’aggressività dell’infiammazione cutanea mediata dal linfocita Th17, in modelli murini trattati con Imiquimod (IMQ) su orecchie e schiena rasati, per indurre psoriasi.
Questo è lo studio pubblicato su “Frontiers in Microbiology”. Lo studio condotto su modelli germ-free (GF), a livello del tratto gastrointestinale, ha dato notevoli risultati. In particolare, i topi sono stati divisi in cinque gruppi:
- 0 (controllo) – trattato con soluzione salina
- 1- trattato con Metronidazolo (MET)
- 2- trattato con Vancomicina (VAN)
- 3- trattato con Streptomicina (STR)
- 4- trattato con il mix di antibiotici ad ampio spettro (MIX)
Solamente il metronidazolo ha mostrato una buona efficacia sulla regressione dell’infiammazione. Inoltre, gli antibiotici in generale hanno un buon potere immunomodulante ad elevate dosi.
Da questo presupposto, un nuovo studio è stato condotto per valutare l’effetto microbioma-dipendente del singolo antibiotico. Il risultato ha mostrato una marcata attività antimicrobica diretta della molecola del farmaco metronidazolo. A conferma, il CD3+RORty: non subisce alterazioni e, di conseguenza, si può affermare che il farmaco non agisce per effetto immuno-regolatorio.
Diversità del microbiota e attività antinfiammatoria
La scelta dei modelli murini germ-free ha consentito l’impiego di un singolo ceppo batterico o di un microbioma complesso. Ancora più importante è la risposta pro o antinfiammatoria che la scelta del ceppo batterico può avere a livello locale e sistemico.
Dagli stessi studi, l’utilizzo del MIX in terapia ha portato all’aumento intestinale dei Firmicutes, in particolare della specie Lactobacillales, e una riduzione dei Coriobacteriales, per non parlare della diminuzione della diversità batterica intestinale nel complesso.
Per quanto riguarda, sia il MET sia il MIX, i risultati mostrano una riduzione delle specie microbiche:
- Ruminococcaceae
- Clostridiales
- Oscillospira
- Dorea
Al contrario, l’impiego del metronidazolo (MET) singolo in terapia ha favorito la replicazione delle seguenti specie batteriche:
- Parabacteroides distasonis a livello intestinale
- Bifidobacterium ed Enterococcus sia a livello cutaneo sia intestinale
Da questi dati, possiamo già affermare che uno specifico mix di ceppi batterici influisce positivamente sull’infiammazione indotta da Imiquimod.
Studi istologici su pelle lesa e non lesa dei pazienti affetti da psoriasi conferma i dati esposti. I ceppi più abbondanti sono il Corynebacterium, Propionibacterium, Staphylococcus e Streptococcus. Nello specifico abbondano anche i Firmicutes e gli Actinobacteria, con una progressiva riduzione della diversità microbica in confronto al controllo di pazienti sani.
Da qui, si può affermare che gli stessi batteri, presenti nelle lesioni cutanee, potrebbero essere legati all’alterata permeabilità gastrointestinale dei pazienti affetti da psoriasi e raggiungere la cute attraverso il flusso sanguigno.
Probiotici e psoriasi
Ad oggi, l’unico ceppo probiotico che vanta una buona letteratura in merito al suo effetto antinfiammatorio è il Lactobacillus reuteri. Quest’ultimo ceppo batterico ha mostrato una marcata attività nella riduzione dell’infiammazione da psoriasi.
Studi condotti su topi germ-free trattati con il singolo probiotico Lactobacillus reuteri, hanno confermato la riduzione dell’ispessimento cutaneo. Infatti, subito dopo trattamento probiotico, i topi mostrano una pelle più sottile, priva di ipercheratosi, un pelo più folto e lucido ed una migliore capacità riproduttiva.
L’importanza dell’alimentazione
Molti prodotti finali del catabolismo dei carboidrati e componenti indigeriti degli alimenti fungono da substrato per il microbiota intestinale. I prodotti della fermentazione vengono, in seguito, incorporati nell’organismo come acidi grassi a catena corta. Lo stesso avviene con la fermentazione dei prebiotici.
Questi acidi grassi a catena corta sono importanti nel mantenimento della permeabilità intestinale, nella risposta immunitaria e sono implicati nel metabolismo sia di carboidrati sia di lipidi.
Appare ovvio come una disbiosi intestinale vada ad incidere sul livello di questi acidi grassi e, di conseguenza, sul rilascio di citochine proinfiammatorie.
Ultime evidenze
Una dieta ricca di fibre e alimenti contenenti omega-3 aumentano i livelli di acidi grassi a catena corta, migliorando le difese immunitarie dell’intestino e la riduzione dell’assorbimento di molecole potenzialmente tossiche.
Da studi sulla psoriasi condotti dal team di ricerca del Dr. Codoñer, la riduzione di butirrato e propionato (acidi grassi a catena corta) compromette l’integrità dell’epidermide. In particolare, questi acidi grassi alterano il microbiota intestinale con una riduzione della specie batterica Faecalibacterium e la liberazione di citochine pro-infiammatorie.
Ancora ci sono poche evidenze ma le ricerche condotte finora lasciano presagire l’importanza dell’equilibrio tra microbiota, alimentazione ed infiammazione. Se non si può ancora parlare di cura, possiamo iniziare da una corretta prevenzione per ridurre la severità di manifestazioni dermatologiche, come quelle della psoriasi.
Agnese Ciardi
Bibliografia
- Gatta R., 2019, Psoriasi: ulteriori conferme sul ruolo del microbiota intestinale, https://microbioma.it/dermatologia/psoriasi-ulteriori-conferme-sul-ruolo-del-microbiota-intestinale-e-cutaneo/
- Ellis R. E. et al., 2019, The skin and gut microbiome and its role in common dermatologic conditions, Review
- Codoñer F. M. et al., 2018, Gut microbial composition in patients with psoriasis, Scientific Reports
- Das Shinjita, 2018, https://www.msdmanuals.com/it-it/professionale/disturbi-dermatologici/psoriasi-e-malattie-desquamative/psoriasi
- Jensen P. et al., 2016, Psoriasis and obesity, Review paper
- Stehlikova Z. et al., 2019, Crucial Role of Microbiota in Experimental Psoriasis Revealed by a Gnotobiotic Mouse Model, https://www.frontiersin.org/articles/10.3389/fmicb.2019.00236/full