L’enterocolite necrotizzante (NEC dall’inglese Necrotizing EnteroColitis) è una malattia intestinale infiammatoria potenzialmente letale che si manifesta prevalentemente nei neonati prematuri (oltre il 90% dei casi) con correlazione inversa all’età gestazionale del bambino. Questa malattia, se non trattata, può degenerare dando luogo a necrosi della mucosa e della parete intestinale. Può presentarsi con un esordio lento e insidioso. È la malattia gastrointestinale a più alta mortalità in età neonatale, colpendo circa 1 neonato su 1000 nati vivi e fino al 7% dei neonati con peso molto basso alla nascita. È la causa di morte del 15-30% circa dei neonati prematuri colpiti da questa malattia.
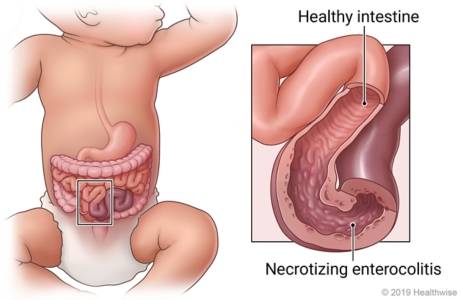
Questa patologia rappresenta l’emergenza gastrointestinale più frequente nei neonati e si verifica in circa l’1-8% dei ricoveri in unità di terapia intensiva neonatale. Alcune forme di enterocolite necrotizzante sono associate a microrganismi specifici (Klebsiella, Escherichia coli, stafilococchi coagulasi-negativi, Pseudomonas, Clostridium difficile) che spesso non vengono identificati.
Epidemiologia
L’incidenza di enterocolite necrotizzante accertata nei bambini nati pretermine dipende sia dal grado di prematurità che dal luogo geografico di nascita. Complessivamente, l’incidenza della malattia è più alta quanto più bassa è l’età gestazionale. Nei bambini nati con un’età gestazionale inferiore a 28 settimane, l’incidenza più bassa della malattia si registra in Giappone (2%) e la più alta in Australia, Canada e Italia (7-9%). Nei neonati con età gestazionale compresa tra 28 e 31 settimane, l’incidenza riportata era sempre più bassa in Giappone (0,2%), mentre le altre nazioni sviluppate hanno un tasso di incidenza che va dal 2 al 3%. Questi risultati indicano che il grado di prematurità e il basso peso alla nascita sono fattori importanti nello sviluppo della malattia. I tassi di incidenza dei vari paesi suggeriscono che diversi fattori influenzano lo sviluppo dell’enterocolite necrotizzante: l’ambiente, la dieta e la predisposizione genetica.
Patogenesi
La patogenesi della malattia sembra essere multifattoriale.
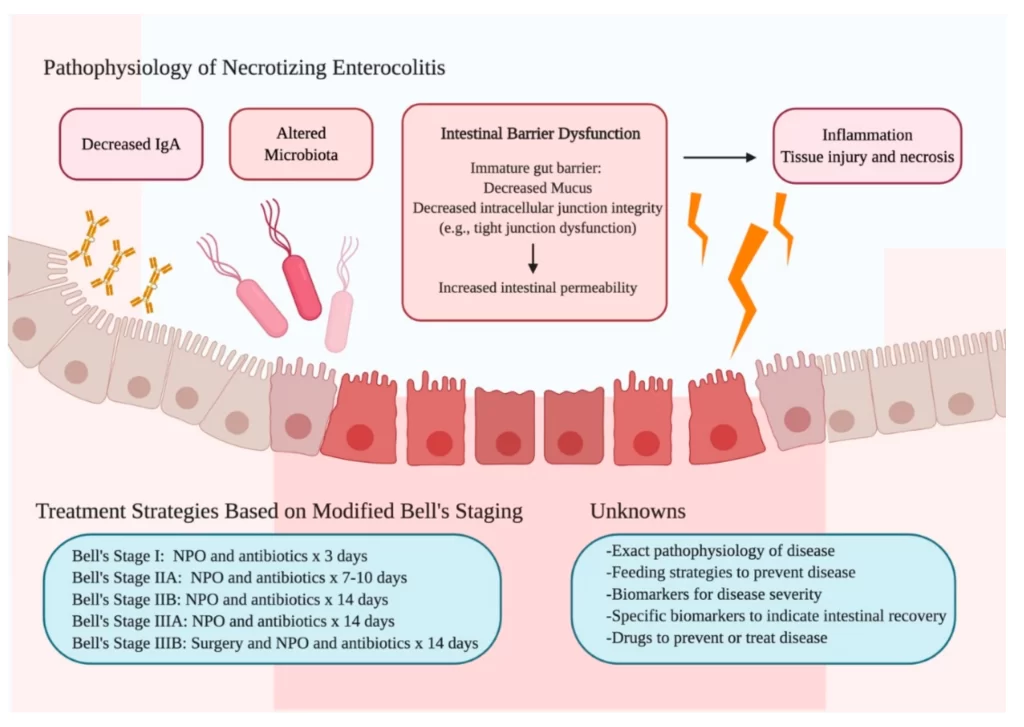
L’aumento della permeabilità e la funzionalità immunitaria immatura del tratto intestinale sono fattori predisponenti. Si ipotizza che un danno ischemico interessi l’intestino causandone un aumento della permeabilità, lasciando l’intestino esposto alle invasioni batteriche.
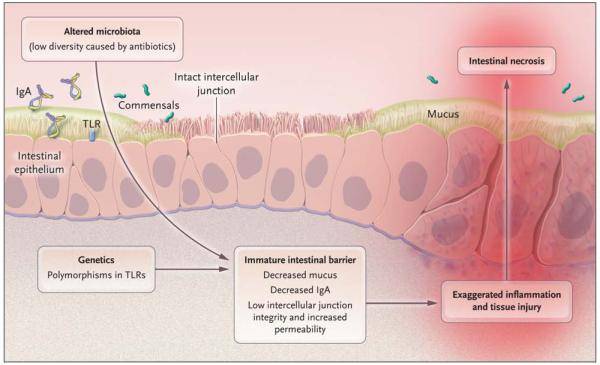
Ad oggi, l’ipotesi più avvalorata è che i batteri intraluminali attraversino e invadono l’epitelio intestinale sulla punta dei villi intestinali. Le endotossine rilasciate da questi batteri si legano ai recettori Toll-like 4 (TLR4) delle cellule epiteliali intestinali, attivando il Pathogen Associated Molecular Patterns (PAMP) facilitando la rottura della barriera intestinale e consentendo ai batteri di traslocare. Questo processo porta successivamente a un’intensa risposta infiammatoria nella lamina propria, mediata dal fattore di necrosi tumorale-α (TNF-α), dall’interleuchina-1β (IL-1β) e da altre citochine infiammatorie. Vengono anche rilasciate delle sostanze vasoattive nell’intestino: il fattore di attivazione delle piastrine (PAF), l’endotelina-1 (ET-1) e ossido nitrico (NO). Leucociti e piastrine aderiscono all’endotelio, impedendo il flusso sanguigno nella struttura microvascolare dell’intestino tenue con conseguente danno tissutale.
Patogenesi: ossido nitrico
L’ossido nitrico sembra avere un ruolo fondamentale nello sviluppo della malattia. Una volta che si verifica una anomalia nella barriera intestinale, la lamina propria è esposta a livelli aumentati di endotossine e altri prodotti batterici. Questo provoca l’attivazione del sistema immunitario neonatale, che innesca una cascata infiammatoria che porta a una grave risposta pro-infiammatoria caratterizzata dal rilascio di ossido nitrico, citochine, e prostanoidi. L’ossido nitrico interagisce con il superossido e porta alla produzione di perossinitrito, un potente ossidante che porta all’apoptosi o alla necrosi degli enterociti, nonché alla compromissione sia della proliferazione enterocitaria che della riparazione epiteliale migrazione degli enterociti. La conseguenza finale di queste sollecitazioni è ulteriore danno epiteliale con conseguente rischio di sepsi che può portare a gravi infiammazioni, necrosi intestinale, perforazione e morte.
Patogenesi: Toll-Like Receptor 4
L’intestino del neonato prematuro è caratterizzato da un’elevata espressione di Toll-like receptor 4 (TLR4) sull’epitelio intestinale. I TLR4 giocano un ruolo essenziale nell’attivazione dell’immunità innata attraverso il riconoscimento pattern specifici dei componenti microbici. L’attivazione dei TLR4 da parte dei batteri del lume intestinale provoca danni alla barriera e ai sistemi di riparazione intestinale. Questo permette la traslocazione dei batteri luminali, vasocostrizione, ischemia intestinale e, conseguentemente enterocolite necrotizzante. I TLR4 possono essere inibiti da batteri probiotici che attivano i TLR9 e possono prevenire la differenziazione delle cellule caliciformi necessarie per mantenere attiva, contro i batteri patogeni, la barriera fisica rappresentata dalla mucosa intestinale.
Patogenesi: flusso sanguigno microvascolare
L’enterocolite necrotizzante è una malattia caratterizzata da aree intestinali ischemiche, con insufficiente afflusso di sangue, spesso associata a ipossia neonatale generalizzata. Il malfunzionamento del microcircolo intestinale porta ad aree di scarso flusso sanguigno che possono innescare la cascata infiammatoria, con conseguente malfunzionamento della barriera intestinale. L’alimentazione e l’ipossia postprandiale possono indurre sinergicamente l’ipossia intestinale, evidenziando l’importanza dell’equilibrio tra l’apporto di ossigeno e la richiesta.
Patogenesi: microbiota
La disbiosi è una alterazione dello sviluppo del microbiota intestinale e della sua omeostasi, che è associata allo sviluppo dell’enterocolite necrotizzante. Questo processo patologico comporta una mancanza dei batteri commensali e una ridotta eterogeneità di batteri. Ciò consente la crescita eccessiva di batteri patogeni, inducendo una risposta infiammatoria. In uno studio di meta-analisi la disbiosi intestinale nei neonati pretermine che ha manifestato enterocolite necrotizzante ha riscontrato un aumento del numero di proteobatteri e una ridotta abbondanza di Firmicutes e Bacteroides. La disbiosi è stata associati all’uso di antibiotici e/o antiacidi in terapia intensiva neonatale, alimentazione artificiale e sregolazione della risposta infiammatoria.
I campioni fecali dei pazienti con la malattia tendono ad avere meno diversità nel loro microbioma e diversa distribuzione dei batteri intestinali. I proteobatteri possono innescare una forte risposta infiammatoria e colonizzazione da parte di batteri anaerobi, che sono stati associati alla malattia. Tuttavia, poiché anche i proteobatteri sono comuni costituenti del microbioma intestinale dei neonati pretermine che non sviluppano la malattia, il ruolo del microbiota rimane poco chiaro e rappresenta solo una parte della complessa patogenesi. Mentre una terapia probiotica profilattica ha dimostrato di ridurre l’incidenza di enterocolite necrotizzante quando i livelli di incidenza sono elevati, non tutte le combinazioni probiotiche sono ugualmente efficaci.
Fattori di rischio
Gli unici fattori di rischio per la malattia descritti in modo concreto sono l’alimentazione artificiale, la disbiosi intestinale, il basso peso alla nascita e la prematurità.
Il basso peso alla nascita e la prematurità sono i più comuni fattori di rischio riportati.
Fattori materni, come corioamnionite, abuso di cocaina, restrizione della crescita in utero, aumento dell’indice di massa corporea, colestasi intraepatica durante gravidanza, mancanza di steroidi prenatali, modalità di parto, distacco placentare, preeclampsia e fumo sono implicati nello sviluppo dell’enterocolite necrotizzante. Sono stati segnalati molti altri fattori di rischio per lo sviluppo della malattia, tra cui la somministrazione di farmaci antiacidi, l’ipossia acuta, l’esposizione ad antibiotici, le trasfusioni di sangue, anomalie cardiache, anemia neonatale e scarsa perfusione intestinale.
L’enterocolite necrotizzante si verifica raramente prima che l’alimentazione enterale abbia avuto inizio ed è meno diffusa tra i neonati allattati al seno. Una volta che si inizia l’alimentazione si fornisce un ampio substrato per la proliferazione intraluminale dei batteri che possono penetrare la parete intestinale danneggiata, producendo idrogeno. Il gas può collocarsi all’interno della parete intestinale (pneumatosi intestinale) o penetrare la vena porta.
Caratteristiche cliniche
L’enterocolite necrotizzante viene caratterizzata tramite i criteri di classificazione modificati da Bell che ha tre stadi classici: lieve (stadio I di Bell), moderato (stadio II di Bell) e grave (stadio III di Bell).
La forma lieve o sospetta (stadio I di Bell) è caratterizzata da lievi segni sistemici come la temperatura corporea variabile, la bradicardia e lievi e aspecifici segni intestinali, come una lieve distensione addominale e sangue occulto nelle feci.
La forma moderata (stadio II di Bell) include inoltre reperti radiologici di pneumatosi intestinale e/o gas venoso portale con segni sistemici moderati come dolorabilità addominale, trombocitopenia e acidosi metabolica. Questi fattori sistemici e locali lasciano l’intestino, in particolare l’ileo distale e il colon prossimale, suscettibili a processi infiammatori e perforazione che porta a pneumoperitoneo (presenza di aria nel peritoneo).
Infine, la forma avanzata (stadio III di Bell), che richiede intervento chirurgico è caratterizzato da perforazione intestinale, conseguente pneumoperitoneo, ipotensione, segni di peritonite e grave acidosi metabolica.
La necrosi inizia nella mucosa e può progredire fino a coinvolgere l’intero spessore della parete intestinale, determinando una perforazione intestinale, peritonite e, spesso, presenza di aria libera intra-addominale. La perforazione avviene in genere a livello dell’ileo terminale; il colon e la parte prossimale del tenue sono interessati con minore frequenza.
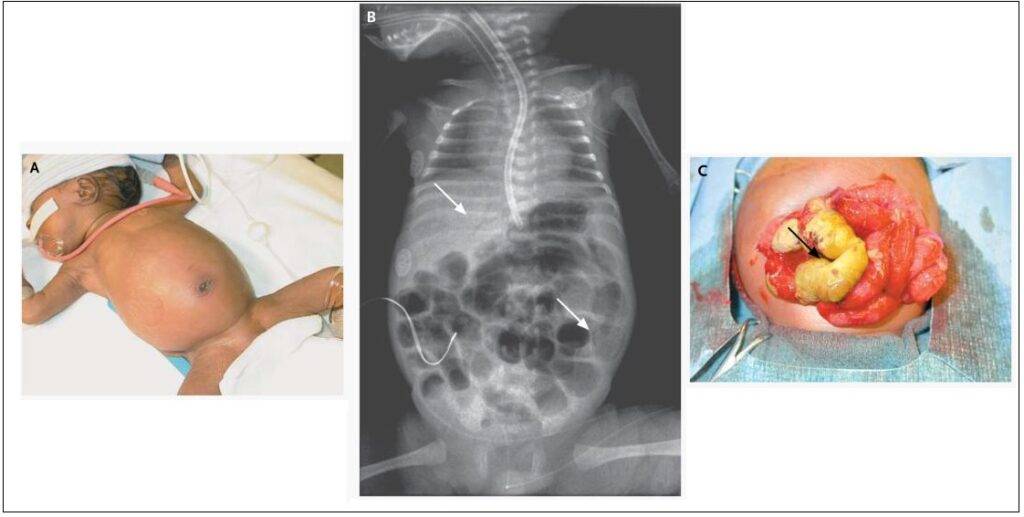
A. Neonato con un addome lucido e disteso con eritema periombelicale. (Dr. David Kays, Dipartimento di Chirurgia Pediatrica, Università della Florida.
B. Radiografia in cui la freccia superiore indica aria portale e la freccia inferiore indica un anello di gas intramurale indicativo di pneumatosi intestinale. (Dr. Jonathan Williams, Dipartimento di Patologia Pediatrica, Università della Florida.)
C. La freccia indica un’area dell’intestino necrotico in un paziente con enterocolite necrotizzante. (Dr. David Kays, Dipartimento di Chirurfontegia Pediatrica, Università della Florida.) [Fonte: Josef Neu, M.D. and W. Allan Walker, M.D., Necrotizing Enterocolitis, N Engl J Med 2011 Jan 20;364(3):255-64. doi: PMID: 21247316, PMCID: PMC3628622, DOI: 10.1056/NEJMra100540810.1056/NEJMra1005408.]
Diagnosi
I principali metodi diagnostici per l’enterocolite necrotizzante sono la ricerca di sangue nelle feci, la radiografia dell’addome e l’ecografia addominale.
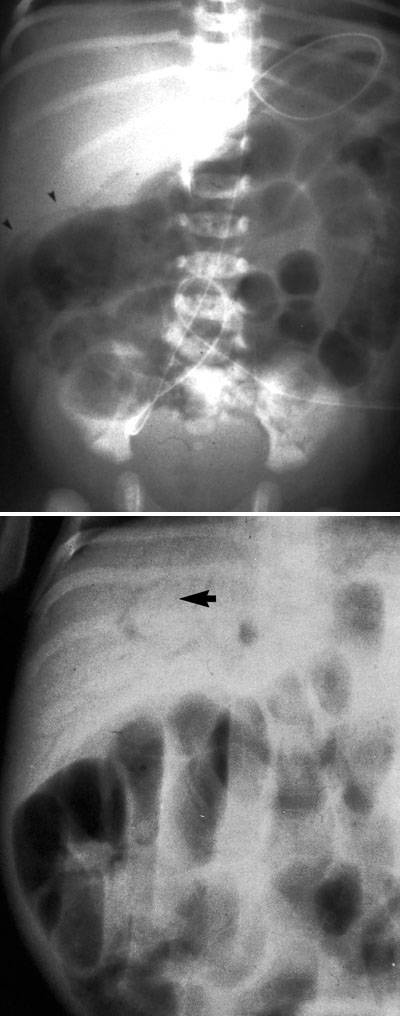
La radiografia dell’addome mette in evidenza la presenza di aria intestinale. In seguito può manifestarsi pneumatosi intestinale e il portogramma aereo (presenza di gas nel sistema venoso portale). Lo sviluppo di pneumoperitoneo suggerisce che è possibile l’evolversi verso la perforazione intestinale.
L’ecografia è sempre più utilizzata nei casi di enterocolite necrotizzante. Con essa è possibile esaminare lo spessore della parete intestinale, la pneumatosi intestinale e il flusso sanguigno. Questa tecnica, tuttavia, è molto dipendente dall’operatore, e le radiografie sono ancora in genere utilizzate.
Roberta Irmesi, Elisabetta Coni, Luigi Mascia, Vassilios Fanos, From the “old NEC” to the “new
NECs” Journal of Pediatric and Neonatal Individualized Medicine 2014;3(2):e030245
doi: 10.7363/030245.]
Trattamento e prevenzione
Una volta innescato il meccanismo infiammatorio che provoca la malattia è difficile spegnerlo.
I cardini del trattamento dell’enterocolite necrotizzante prevedono l’arresto dell’alimentazione con passaggio alla nutrizione parenterale, la reidratazione con liquidi, l’aspirazione naso-gastrica e la somministrazione di antibiotici ad ampio spettro. Talvolta è necessario intervenire chirurgicamente o effettuare drenaggio percutaneo.
I neonati in cui si manifesta la malattia richiedono uno stretto monitoraggio e frequente rivalutazione del quadro completo. Le stenosi intestinali sono le più frequenti complicanze a lungo termine. La sindrome dell’intestino corto si sviluppa in circa il 10% dei bambini con enterocolite necrotizzante.
Per quel che riguarda la prevenzione dell’insorgenza dell’enterocolite necrotizzante sono stati proposto diversi approcci. Questi includono la sospensione dell’alimentazione enterale, l’uso di antibiotici, l’alimentazione del bambino con il latte materno, la somministrazione di agenti probiotici, di agenti prebiotici, o entrambi, e somministrazione di vari fattori di crescita, agenti anticitochinici e glucocorticoidi.
Trattamento: alimentazione
L’alimentazione con latte umano sembra fornire il massimo beneficio.
Il trattamento non chirurgico è sufficiente in oltre il 75% dei casi. L’alimentazione deve essere immediatamente sospesa e si procede con la decompressione dell’intestino con un sondino nasogastrico a due vie, collegato a un aspiratore. Si devono somministrare per via parenterale soluzioni di colloidi o cristalloidi per sostenere il circolo e per invertire il processo infiammatorio e la peritonite. La nutrizione parenterale totale può essere necessaria per 10-14 giorni, in attesa di miglioramento delle condizioni intestinali.
Trattamento: antibiotici
La terapia iniziale prevede la somministrazione per via sistemica di un antibiotico beta-lattamico e un aminoglicoside. Può anche essere presa in considerazione una copertura addizionale per i batteri anaerobi. Gli antibiotici vanno continuati per 10-14 giorni; deve essere preso in considerazione l’isolamento del paziente, in particolare se si verificano diversi casi in breve tempo.
Trattamento: probiotici
L’uso di antibiotici nei neonati pretermine nei primi giorni dopo la nascita è molto comune e non si basa su prove evidenti. Stanno emergendo dati che la disbiosi può essere causata dall’uso di questi antibiotici che possono influire sul sistema immunitario in via di sviluppo e portare alla manifestazione della malattia. Studi di meta-analisi suggeriscono che la somministrazione di probiotici apporta beneficio e i ceppi Bifidus infantis, Lactobacillus acidophilus aiutano a prevenire l’enterocolite necrotizzante, anche se sono necessari altri studi prima che essi possano essere raccomandati routinariamente. L’approccio probiotico ha ridotto l’incidenza di enterocolite necrotizzante, ma non ne ha ridotto la mortalità.
Trattamento: chirurgia
È necessario intervenire chirurgicamente nell’asportazione di una porzione di intestino nel 25% dei casi.
I segni che rendono necessario questo tipo di intervento sono la perforazione intestinale (pneumoperitoneo), i segni di peritonite (assenza della peristalsi, difesa addominale e dolorabilità o eritema ed edema della parete addominale) o aspirazione di materiale purulento dal cavo peritoneale.
Il drenaggio peritoneale primario percutaneo è una procedura in cui il chirurgo esegue un’incisione nel quadrante inferiore destro attraverso il quale l’addome viene irrigato con una soluzione fisiologica calda. Questa procedura viene eseguita in genere nei neonati molto malati, di peso estremamente basso alla nascita che sarebbero a rischio se portati in sala operatoria.
Bibliografia
- Mashriq Alganabi, Carol Lee, Edoardo Bindi, Bo Li , Agostino Pierro, Recent advances in understanding necrotizing enterocolitis, F1000Research 2019, 8(F1000 Faculty Rev):107 Last updated: 25 JAN 2019.
- Josef Neu, Necrotizing Enterocolitis: The Future, Neonatology 2020;117:240–244, DOI: 10.1159/000506866.
- Josef Neu, M.D. and W. Allan Walker, M.D., Necrotizing Enterocolitis, N Engl J Med 2011 Jan 20;364(3):255-64. doi: PMID: 21247316, PMCID: PMC3628622, DOI: 10.1056/NEJMra100540810.1056/NEJMra1005408.
- Alissa L Meister, Kim K Doheny,and R Alberto Travagli, Necrotizing enterocolitis: It’s not all in the gut, Experimental Biology and Medicine 2020; 245: 85–95. DOI: 10.1177/1535370219891971
- Manuale MSD.
Crediti Immagini
- 1 – New York Presbiterian.
- 2 e 3 – Josef Neu, M.D. and W. Allan Walker, M.D., Necrotizing Enterocolitis, N Engl J Med 2011 Jan 20;364(3):255-64.
- 4 – Gastroenterology and Hepatology: Pediatric Gastrointestinal Problems. Edited by M Feldman (series editor) and PE Hyman. Philadelphia, Current Medicine, 1997.
- 5 – Melania Puddu, Maria Antonietta Marcialis, Anna De Magistris, Roberta Irmesi, Elisabetta Coni, Luigi Mascia, Vassilios Fanos, From the “old NEC” to the “new NECs” Journal of Pediatric and Neonatal Individualized Medicine 2014;3(2):e030245 doi: 10.7363/030245.
- 6 – Jocelyn Ou, Cathleen M. Courtney, Allie E. Steinberger, Maria E. Tecos and Brad W. Warner Nutrition in Necrotizing Enterocolitis and Following Intestinal Resection, Nutrients 2020, 12, 520.
1 commento su “Enterocolite necrotizzante”
I commenti sono chiusi.