La sindrome metabolica
Il termina sindrome metabolica è usato in medicina per fare riferimento all’alterazione di diversi parametri nello stesso individuo. Al momento non esiste una definizione unica, perciò è difficile capirne con esattezza la diffusione. Diverse organizzazioni hanno cercato di definirla. Si stima che più di un miliardo di persone nel mondo ne sono affette. La cosa certa è che si sta diffondendo sempre di più, qualunque sia la definizione considerata. Talmente diffusa, tanto da poter parlare di “epidemia” mondiale.
Che cos’è la sindrome metabolica?
Esistono più definizioni, seppur con differenze minime. Per semplicità, prenderemo in considerazione la definizione data dall’OMS (Organizzazione Mondiale della Sanità).
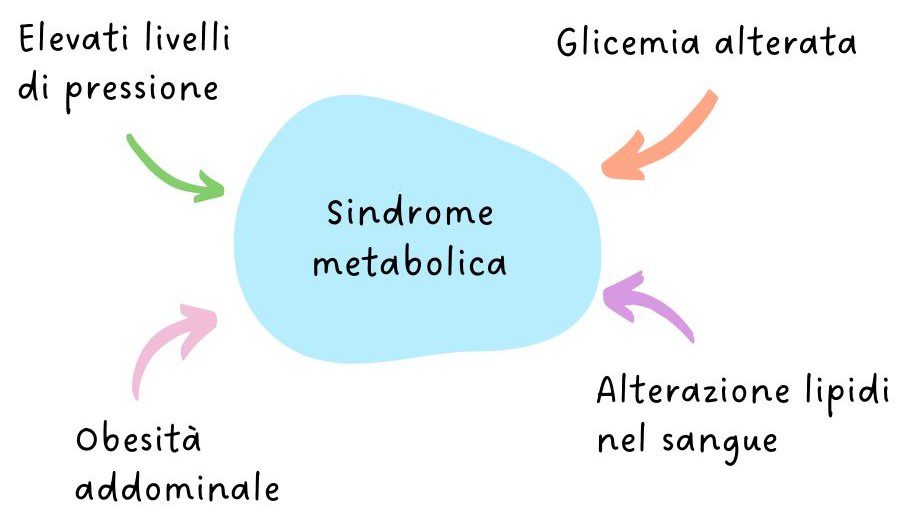
La sindrome metabolica è una condizione patologica caratterizzata da (Vedi Figura 1):
- obesità addominale;
- glicemia alterata;
- elevati valori di pressione sanguigna (= ipertensione);
- alterazione dei livelli di lipidi (colesterolo e trigliceridi) nel sangue (= dislipidemia).
La diagnosi della sindrome metabolica
Avendo dato la definizione di sindrome metabolica proposta dall’OMS, prenderemo in considerazione i criteri che questa propone per la diagnosi.
Il primo parametro da considerare è la resistenza all’insulina. Quest’ultima porta ad un aumento dei valori di glucosio nel sangue. Tale criterio deve essere accompagnato da due o più tra questi parametri (Vedi Tabella 1):
- Bassi valori di colesterolo HDL
- Alti valori di trigliceridi
- Elevato rapporto tra circonferenza della vita e dei fianchi (indice del grasso addominale)
- Elevati valori di pressione sanguigna
| Parametro | Valore |
|---|---|
| Glucosio | Maggiore di 110 mg/dl |
| Colesterolo HDL | Inferiore a 35 mg/dl nell’uomo e inferiore a 40 mg/ dl nella donna |
| Trigliceridi | Maggiori di 150 mg/dl |
| Rapporto circonferenza vita e fianchi | Maggiore di 0,9 negli uomini e di 0,85 nelle donne OPPURE BMI maggiore di 30 kg/m2 (indice di obesità) |
| Pressione sanguigna | Maggiore di 140/90 mmHg |
I fattori di rischio
Nella sindrome metabolica non esiste una sola causa che determina la malattia. Piuttosto si parla di fattori di rischio. Quest’ultimi aumentano la probabilità di avere o meno la sindrome metabolica. Tra i fattori di rischio vi sono: dieta scorretta, sedentarietà e genetica. Più sono i fattori di rischio, maggiore è la probabilità di avere questa sindrome.
Stile di vita
La diffusione della sindrome metabolica ha avuto inizio in occidente. Successivamente, a causa della diffusione delle abitudini occidentali, è diventata un problema globale. Le due forze trainanti della sindrome metabolica, che caratterizzano lo stile di vita “occidentale“, sono alimentazione scorretta e sedentarietà. Uno stile che sta prendendo sempre più piede, preoccupando autorità sanitarie e governi.
In genere nella dieta occidentale vi è uno squilibrio tra le calorie introdotte con il cibo e le calorie consumate. Ingerire più calorie di quanto il corpo ha bisogno causa un aumento di peso. Ma non solo! Porta anche all’alterazione di parametri che possono essere fattori di rischio per la sindrome metabolica.
Altra caratteristica di questa dieta è la pessima qualità degli alimenti. Consumare cibi ricchi in grassi, sale e zuccheri è un fattore di rischio per la sindrome metabolica. Così come lo scarso consumo di fibra. Di solito chi segue una dieta occidentale consuma poca frutta e verdura. Mentre carne, salumi, dolci e bevande dolci sono consumati a volontà. Bibite, succhi e prodotti da forno sono un problema in quanto ricchi di fruttosio, il più dolce degli zuccheri. Il consumo di fruttosio può favorire la sindrome.
Inoltre la dieta occidentale è tipicamente associata ad un livello di attività fisica scarso o assente.
Ruolo del microbiota
Quando si parla di microbiota intestinale si fa riferimento all’insieme dei batteri intestinali. Sono batteri dai quali traiamo benefici. Tuttavia, in certe situazioni, possono favorire la sindrome metabolica. Per esempio alterazioni del microbiota possono scatenare processi che stimolano l’insulino-resistenza.
Genetica
Ulteriore fattore di rischio è la genetica. Il DNA contiene informazioni che possono rendere un individuo più o meno predisposto. Se una persona è portata ad avere la sindrome metabolica e segue uno scorretto stile di vita, ha una probabilità molto alta di avere la malattia. Tuttavia, in questo caso, la predisposizione genetica ha un peso minore rispetto allo stile di vita.
La cura
La sindrome metabolica deve essere individuata il prima possibile. Questo permetterà di intervenire in modo precoce e ridurre la probabilità che insorgano altre malattie, come diabete e malattie cardiovascolari. Tuttavia non possiamo agire sulla genetica, ma possiamo cambiare lo stile di vita.
Dieta e attività fisica
Modificare lo stile di vita è possibile ed è la chiave per gestire e prevenire la sindrome metabolica.
A tal fine mangiare meno e meglio, consumando tante fibre, pochi grassi e zuccheri semplici è fondamentale. Inoltre deve essere basso l’apporto di sodio, in quanto favorisce l’ipertensione. Il consumo di fibre può essere aumentato mangiando frutta, verdura e cereali integrali. Il cambiamento delle abitudini alimentari deve anche portare ad una riduzione del peso. Con l’obiettivo di raggiungere un peso idoneo a sesso, età, altezza e al livello di movimento.
Tuttavia l’alimentazione da sola non basta! Deve essere praticato un livello idoneo di attività fisica. Per l’OMS l’attività fisica comprende sia lo sport sia movimenti semplici, come camminare e fare lavori domestici. Svolgere attività sportiva aumenta il consumo di calorie e favorisce il calo del peso. L’attività sportiva ha però una serie di altri benefici. Ad esempio migliora la struttura del muscolo e rilascia sostanze che riducono la resistenza all’insulina. Per approfondire le raccomandazioni in merito all’attività fisica clicca qui.
Terapia farmacologica
Nei casi più gravi, è possibile seguire una terapia farmacologica. Tra i farmaci usati vi sono: antiipertensivi, statine e metformina. I primi riducono la pressione. I secondi regolano i livelli di grassi nel sangue. Infine la metformina facilita l’assorbimento di insulina, processo ostacolato in condizione di insulino-resistenza.
Si può agire sul microbiota intestinale?
Il microbiota può essere un bersaglio nella terapia. Lo possiamo modificare somministrando batteri vivi e benefici o farmaci. Ad esempio la metformina modifica il microbiota riducendo i livelli di Bacteroides fragilis. Un batterio che se presente in eccesso può avere effetti negativi. Infine un altro modo per regolarizzare il microbiota è il trapianto fecale. In parole povere trapiantare le feci vuol dire esportarle da persone sane in pazienti affetti dalla sindrome metabolica.
Conclusione
In conclusione, non ci resta che fare la nostra parte! Come? Mangiando la giusta quantità di alimenti, avendo cura della loro qualità e muovendoci il più possibile! Nel frattempo, anche governi e autorità sanitarie devono fare la loro parte, collaborando il più possibile per raggiungere un obiettivo comune: la salute della popolazione mondiale.
Fonti
- Rochlani, Y., Pothineni, N. V., Kovelamudi, S., & Mehta, J. L. (2017). Metabolic syndrome: pathophysiology, management, and modulation by natural compounds. Therapeutic advances in cardiovascular disease, 11(8), 215–225. https://doi.org/10.1177/1753944717711379
- Saklayen M. G. (2018). The Global Epidemic of the Metabolic Syndrome. Current hypertension reports, 20(2), 12. https://doi.org/10.1007/s11906-018-0812-z
- Sun, L., Xie, C., Wang, G., Wu, Y., Wu, Q., Wang, X., Liu, J., Deng, Y., Xia, J., Chen, B., Zhang, S., Yun, C., Lian, G., Zhang, X., Zhang, H., Bisson, W. H., Shi, J., Gao, X., Ge, P., Liu, C., … Jiang, C. (2018). Gut microbiota and intestinal FXR mediate the clinical benefits of metformin. Nature medicine, 24(12), 1919–1929. https://doi.org/10.1038/s41591-018-0222-4
- Taskinen, M. R., Packard, C. J., & Borén, J. (2019). Dietary Fructose and the Metabolic Syndrome. Nutrients, 11(9), 1987. https://doi.org/10.3390/nu11091987
- Wang, P. X., Deng, X. R., Zhang, C. H., & Yuan, H. J. (2020). Gut microbiota and metabolic syndrome. Chinese medical journal, 133(7), 808–816. https://doi.org/10.1097/CM9.0000000000000696
- Xu, H., Li, X., Adams, H., Kubena, K., & Guo, S. (2018). Etiology of Metabolic Syndrome and Dietary Intervention. International journal of molecular sciences, 20(1), 128. https://doi.org/10.3390/ijms20010128
Siti
- Fondazione AIRC. https://www.airc.it/cancro/prevenzione-tumore/attivita-fisica/attivita-fisica-raccomandazioni-per-tutte-le-fasce-di-eta
- Istituto Superiore di Sanità, ISS. https://www.issalute.it/index.php/la-salute-dalla-a-alla-z-menu/a/analisi-cliniche/trigliceridi?highlight=WyJsaXBpZGkiXQ==
- Istituto Superiore di Sanità, ISS. https://www.issalute.it/index.php/la-salute-dalla-a-alla-z-menu/c/colesterolo-analisi-cliniche
- Istituto Superiore di Sanità, ISS. https://www.issalute.it/index.php/la-salute-dalla-a-alla-z-menu/p/pressione-alta
- Microbiologia Italia. https://www.microbiologiaitalia.it/batteriologia/il-trapianto-fecale/
- Microbiologia Italia. https://www.microbiologiaitalia.it/farmacologia/antipertensivi-descrizione-principi-attivi-ed-indicazioni-terapeutiche/
- Microbiologia Italia. https://www.microbiologiaitalia.it/farmacologia/biguanidi-descrizione-principi-attivi-ed-indicazioni-terapeutiche/
- Microbiologia Italia. https://www.microbiologiaitalia.it/farmacologia/statine/
- Microbiologia Italia. https://www.microbiologiaitalia.it/patologia/insulino-resistenza-che-cose/
- Ministero della salute. https://www.salute.gov.it/portale/temi/p2_6.jsp?lingua=&id=5567&area=stiliVita&menu=attivita
- Organizzazione Mondiale della Sanità, OMS. https://www.who.int/
Crediti immagini
- Immagine in evidenza: https://www.google.com/imgres?imgurl=https://vegan.rocks/blog/ways-to-eat-less-sugar/feature_hu01740cb84b43195126cc635e27bd2867_93587_1200x1200_fill_q100_box_smart1.jpg&imgrefurl=https://vegan.rocks/it/blog/ways-to-eat-less-sugar/&tbnid=PwjXSTusn5xNcM&vet=1&docid=3wlGbuJ77VKXTM&w=1200&h=1200&itg=1&hl=it&source=sh/x/im
- Figura 1: Saklayen M. G. (2018). The Global Epidemic of the Metabolic Syndrome. Current hypertension reports, 20(2), 12. https://doi.org/10.1007/s11906-018-0812-z
- Tabella 1: Saklayen M. G. (2018). The Global Epidemic of the Metabolic Syndrome. Current hypertension reports, 20(2), 12. https://doi.org/10.1007/s11906-018-0812-z